Содержание
- Ритмическая фотостимуляция
- Электроэнцефалография. Семиотика клинической ЭЭГ.
- Подробно об энцефалограмме
- Что можно оценить при ЭЭГ?
- Процесс изучения результатов
- Виды активности человеческого мозга, фиксируемые при записи ЭЭГ
- Ритмы бодрствующего человека
- Ритмы в состоянии сна
- Расшифровка показателей электроэнцефалограммы
- Расшифровка значений в разных возрастных интервалах
- Наиболее частые диагностируемые патологии
- КЛАССИФИКАЦИЯ ЭЭГ «кливлендская классификация» Основные паттерны ЭЭГ. — презентация
- Артефакты электроэнцефалографического исследования: их выявление и дифференциальный диагноз
Ритмическая фотостимуляция
При стандартной методике ритмической фотостимуляции пациенту предъявляются световые вспышки различной частоты. Лампа располагается в 30 см от пациента, приглушенное освещение в помещении. Рекомендуется длительность стимуляции на каждой частоте 10 секунд, с паузами 7-10 и более секунд между разными частотами. Поскольку закрытие глаз может являться фактором, провоцирующим эпилептиформную активность, стимуляция выполняется как с закрытыми, так и открытыми глазами — начинать стимуляцию на каждой частоте с открытыми глазами, примерно через 5 секунд пациент должен закрыть глаза.
Во многих лабораториях использовалась и продолжает использоваться следуюшая последовательность частот — 1, 3, 6, 9, 12, 15, 18, 24 Гц. Совещание европейских экспертов рекомендовало не ограничиваться частотой 30 Гц, если фотостимулятор позволяет – выполнять стимуляцию также на более высоких частотах, вплоть до 60 Гц (см. отчет европейских экспертов по стандартизации методики фотостимуляции.). Рекомендуется следующая последовательность частот: 1, 2, 4, 6, 8, 10, 12, 14, 16, 18, 20, 60, 50, 40, 30 и 25 Гц. В этом случае при выполнении всего цикла общая длительность составляет максимум 6 минут у пациентов без фотопароксизмальной реакции (при возникновении фотопароксизмального ответа стимуляция прекращается).
Имеет значение интенсивность светового стимула, условия проведения теста (освещение). Установлено, что применение светового стимула-паттерна более эффективно для провоцирования фотопароксизмальной реакции, чем диффузного стимула. Это необходимо учитывать при сравнении повторных исследованиях в одной и той же лаборатории, а тем более с результатами ЭЭГ, выполненной в другой лаборатории.
В ЭЭГ при фотостимуляции могут отмечаться:
- падение амплитуды основного (затылочного) ритмы
- усвоение ритма фотостимуляции. Усвоение может происходить на отдельных или большинстве частот. Иногда усвоение формируется на так называемой частоте гармоники (например, формирование колебаний 12 Гц в ответ на частоту стимуляции 6 в секунду).
- фотомиоклонический ответ («фотомиоклонии», «орбитальный фотомиоклонус»), проявляется в виде полиспайков, которые возникают синхронно со световыми вспышками, отражают ритмические подергивания мышц в области лба, лица, век; фотомиоклонии не следует путать с фотопароксизмальным ответом
- фотопароксизмальный ответ, то есть провокация эпилептиформной активности — проявление фотосенситивности.
Описание реакции на РФС должно включать также пространственное распределение изменений, симметричность. Асимметрия ЭЭГ при фотостимуляции более чем на 50% должна настораживать в плане возможной церебральной патологии (корковой или подкорковой). Необходимо учитывать, что подавление основного (альфа) ритма обычно более выражено в левом (доминантном) полушарии.
В описании эпилептиформной активности следует отметить – ограничена ли фотопароксизмальная реакция затылочными отделами, с самого начала является генерализованной или возникает вначале в затылочных отделах с последующей генерализацией.
Фотопароксизмальный ответ
Фотосенситивность и ЭЭГ
Подготовил А.Г.Брутян
Электроэнцефалография. Семиотика клинической ЭЭГ.
СЕМИОТИКА КЛИНИЧЕСКОЙ ЭЛЕКТРОЭНЦЕФАЛОГРАФИИ
1) Критерии нормы и патологии электроэнцефалограммы покоя
Электроэнцефалограммы регистрируют в диапазоне от 0,3 до 50 Гц.
В ее состав входят основные ритмы мозга
•дельта-ритм от 0,3 до 4 Гц
•тета-ритм (от 4 до 8 Гц)
•альфа-ритм (от 8 до 13 Гц)
•низкочастотный бета-ритм или бета-1-ритм (от 13 до 25 Гц)
•высокочастотный бета-ритм или бета-2-ритм (от 25 до 35Гц)
•гамма-ритмм или бета-3-ритм (от 35 до 50Гц).
Этим ритмам соответствуют активности
•дельта-активность
•тета-активность
•альфа-активность
•бета-активность
•гамма-активность
Кроме того, на ЭЭГ можно увидеть особые виды биоэлектрической активности
•плоскую ЭЭГ
•высокочастотную асинхронную низкоамплитудную («махристую») активность
•низкоамплитудную медленную полиморфную активность (НПМА)
•полиритмичную активность.
Основные ритмы мозга, соответствующие им активности и основные виды биоэлектрической активности часто выражены регулярной компонентой и могут иметь высокий индекс.
Периодически возникающие графоэлементы ЭЭГ называются патологическими образами электроэнцефалограммы. Сюда относятся:
•спайк
•пик
•медленный спайк
•острая волна
•комплексы (спайк-волна, волна-спайк, пик-волна, волна-пик, медленный спайк-волна, волна-медленный спайк, шлемовидная волна, комплекс множественных спайков, комплекс множественные спайки-медленные волны)
•вспышка
•пароксизм
•вспышка гиперсинхронизации
Оценку каждой частотной компоненты ЭЭГ производят по ее амплитуде и выраженности на электроэнцефалограмме во времени. Измерения амплитуды волн производят «от пика до пика» без учета наличия изоэлектрической линии. Выраженность частотной компоненты на ЭЭГ определяется индексом ритма.
В норме
альфа-ритм
•доминирует в затылочных отделах мозга;
•убывает по амплитуде от затылка ко лбу;
•в лобных отделах не регистрируется при биполярном отведении с электродов, наложенных по сагиттальным линиям с малыми межэлектродными расстояниями;
•симметричен по частоте и амплитуде в правом и левом полушариях;
•наблюдается наличие функциональной асимметрии с превалированием по заполнению конвекситальной поверхности и незначительным превышением амплитуды больше в правом полушарии, что является следствием функциональной асимметрии мозга, связанной с большей активностью левого полушария;
•образ альфа-ритма веретенообразный, форма волны синусоидальная; колебания частоты невелики и не превышают 0,5 колеб./с, амплитуда альфа-ритма 30-80 мкВ (чаще 40-60 мкВ) при регистрации в центрально-затылочных отведениях при биполярной регистрации с большими межэлектродными расстояниями с электродов, наложенных на сагиттальных линиях, или при монополярном отведении по Голдману (при монополярном отведении с индифферентным электродом на щеке — амплитуда альфа-ритма в 2 раза выше;
•при биполярном отведении с малыми межэлектродными расстояниями по сагиттальным линиям — амплитуда альфа-ритма в 2 раза ниже), индекс 75-95%.
Бета-активность, которую наблюдают в лобных отделах мозга и на стыках веретен альфа-ритма:
•симметрична по амплитуде в правом и левом полушариях;
•образ асинхронный, апериодичный;
•амплитуда 3-5 мкВ;
•индекс в лобных отделах может достигать 100%, отсутствие бета-активности не является признаком патологии.
(!!!) У взрослого здорового человека, находящегося в состоянии пассивного бодрствования, тета- и дельта-ритмы не регистрируются, они наблюдаются только в состоянии сна или наркоза.
При хорошо выраженной норме в ЭЭГ доминирует альфа-ритм. В лобных отделах мозга и на стыках веретен альфа-ритма регистрируют низкочастотную бета-активность, а в задних отделах мозга наблюдают редкие, не превышающие альфа-ритм, вспышки тета-ритма по 2-4 волны, кратные по частоте альфа-ритму, амплитудой не превышающие фоновый ритм. Здесь же регистрируют редкие единичные разбросанные низкоамплитудные дельта-волны.
(!!!) Нарушения функционального или морфологического характера сказываются в первую очередь на параметрах альфа-ритма.
Критерии патологии при оценке альфа-ритма следующие:
1) постоянное наличие альфа-ритма (индекс более 50%) в лобных отделах мозга при биполярной регистрации с электродов, наложенных по сагиттальным линиям с малыми межэлектродными расстояниями;
2) амплитудная межполушарная асимметрия более 30%;
3) частотная асимметрия более 1 колеб./с;
4) нарушение образа: отсутствие модуляции, появление пароксизмального, аркообразного альфа-ритма, нарушение синусоидальности волн;
5) изменения количественных параметров: отсутствие стабильности по частоте; снижение амплитуды ниже 20 мкВ или повышение свыше 90 мкВ, снижение индекса альфа-ритма ниже 50% вплоть до полного его отсутствия.
Определенные изменения в полосе бета-рима также говорят о наличии патологического процесса. Критериями патологии при этом являются:
1) доминирование низкочастотного бета-ритма по всей конвекситальной поверхности мозга;
2) пароксизмальные разряды бета-ритма;
3) очаговая локализация бета-ритма, особенно с повышением его амплитуды;
4) грубая межполушарная асимметрия по амплитуде (более 50%);
5) приобретение бета-ритмом альфа-подобного ритмичного синусоидального образа;
6) увеличение амплитуды бета-ритма свыше 7 мкВ.
К патологическим проявлениям на ЭЭГ относится появление медленных ритмов: тета и дельта.
(!!!) Чем ниже их частота и выше амплитуда, тем более выражен патологический процесс.
Появление медленноволновой активности обычно связывают с дистрофическими процессами, демиелинизирующими и дегенеративными поражениями головного мозга, со сдавлением мозговой ткани, гипертензией, а также с наличием некоторой заторможенности, явлениями деактивации, снижением активизирующих влияний ствола головного мозга. Как правило, односторонняя локальная медленноволновая активность является признаком локального коркового поражения. Вспышки и пароксизмы генерализованной медленноволновой активности у взрослых бодрствующих людей появляются при патологических изменениях в глубоких структурах мозга.
Наличие высокочастотных ритмов (бета-1, бета-2, гамма-ритма) также является критерием патологии, выраженной тем больше, чем больше частота сдвинута в сторону высоких частот и чем больше увеличена амплитуда высокочастотного ритма. Высокочастотную компоненту обычно связывают с явлениями ирритации мозговых структур.
Полиморфную медленную активность амплитудой ниже 25 мкВ иногда рассматривают как возможную активность здорового мозга. Однако, если ее индекс более 30% и возникновение ее не является следствием следующих друг за другом ориентировочных реакций, как это имеет место при отсутствии звукоизолированной камеры, то ее наличие в ЭЭГ говорит о патологическом процессе с вовлечением глубоких структур мозга. Доминирование низкоамплитудной полиморфной медленной активности (НПМА) может быть проявлением активации коры больших полушарий, но может быть и проявлением деактивации корковых структур. Отдифференцировать эти состояния можно только с помощью функциональных нагрузок.
Доминирование плоской ЭЭГ также может быть связано с явлениями повышения активации коры или ее деактивации. Отдифференцировать эти состояния можно также только с помощью функциональных нагрузок.
Высокочастотная асинхронная низкоамплитудная активность является следствием или процессов ирритации коры, или результатом повышения активизирующих влияний со стороны ретикулярной активирующей системы. Дифференцировка этих состояний также осуществляется при использовании функциональных нагрузок.
Патологические образы электроэнцефалограммы — спайк, пик, медленный спайк, острые волны, комплексы являются проявлением синхронных разрядов огромных масс нейронов при эпилепсии.
2) Признаки нормы и патологии при оценке функциональных нагрузок и их значение для врачебно-трудовой экспертизы.
В связи с тем, что регистрация ЭЭГ покоя (фоновой электроэнцефалограммы) во многих случаях не в состоянии выявить патологические изменения биоэлектрической активности головного мозга, обязательной является запись реактивной ЭЭГ.
При этом применяют обязательный комплекс функциональных нагрузок и дополнительные нагрузки, которые используют с целью диагностики эпилепсии. К обязательным функциональным нагрузкам относятся нагрузка, позволяющая оценить ЭЭГ-компоненту ориентировочной реакции — ориентировочная нагрузка, ритмическая фотостимуляция (РФС) и триггерная фотостимуляция (ТФС). К дополнительным нагрузкам относятся гипервентиляция, проба с бемегридом (мегимидом), аминазиновая проба. Признаки нормы и патологии при оценке ориентировочной нагрузки.
В норме в ответ на одиночную вспышку света стандартного фотостимулятора возникает четкая одномоментная во всех отведениях депрессия альфа-ритма, которая длится 3-4 с, после чего он восстанавливается. Повторение раздражителя используют для оценки угашения ориентировочной реакции. В норме при предъявлении 4-5-й вспышки света ориентировочная реакция полностью угасает, т. е. депрессия альфа-ритма не наступает.
Критерии патологии при оценке ориентировочной реакции.
1) Неполная депрессия альфа-ритма (амплитуда альфа-ритма снижается, но он не исчезает).
2) Ареактивность (амплитуда альфа-ритма или другого доминирующего ритма не изменяется).
3) Парадоксальная реакция (амплитуда альфа-ритма увеличивается).
4) Появление ритмов и комплексов патологического ряда (бета-ритма, спайков, пиков и т. п.).
5) Неодновременная депрессия альфа-ритма в различных участках мозга.
6) Удлинение участка десинхронизации альфа-ритма.
7) Затягивание или отсутствие угашения ориентировочной реакции.
8) Ускорение угашения ориентировочной реакции — угашение на 1-2 вспышку света.
Признаки нормы и патологии при оценке ритмической фотостимуляции (РФС) Ответные реакции мозга на ритмическую фотостимуляцию:
1) усвоение ритма-появление ритма, равного частоте световых мельканий (реакция усвоения ритма-РУР;
2) гармоники — появление ритмов, кратных частоте световых мельканий и превышающих исходную в 2, 3 и т. д.;
3) субгармоники — трансформация ритмов в сторону низких частот, кратных частоте световых вспышек;
4) появление ритма, некратного частоте вспышек.
У здоровых людей наблюдается реакция усвоения ритма в диапазоне от 8 до 25 Гц, т. е. в полосе собственных частот электроэнцефалограммы. Могут иметь место гармоники или субгармоники, не выходящие за полосу собственных частот ЭЭГ. Отсутствие усвоения ритма не является патологией.
Критерии патологии при оценке РФС. 1) Расширение диапазона усвоения ритма в сторону высоких частот, в сторону низких частот или в сторону низких и высоких частот.
2) Усвоение ритма в лобных отделах мозга.
3) Асимметрия воспроизведения ритма в симметричных отведениях правого и левого полушария, если разница по амплитуде достигает 50%.
4) Возбуждение субгармоник с частотой ниже 8 колеб./с.
5) Возбуждение гармоник с частотой свыше 25 колеб./с.
6) Возбуждение ритмов, не кратных частоте световых вспышек (бета, тета, дельта и т. д.), а также появление волн или комплексов спайк-волна и т. д.
Признаки патологии при оценке триггерной фотостимуляции (ТФС).
ТФС наиболее эффективна для выявления латентной патологии мозга, особенно глубоких структур. Ответ на ТФС ярче выявляется с затылочных электродов по медианной (вертексной) линии или с области очага процесса. Триггерная стимуляция -стимуляция в ритме колебаний потенциалов мозга. Управление ритмов раздражения осуществляется через специальное устройство обратной связи путем подачи на него колебаний потенциала и превращения их в управляющий сигнал для фотостимулятора. Стимуляцию осуществляют сериями. Длительность серии 10-15 с при отставлении раздражающего стимула от момента перехода волны от минуса к плюсу через нулевую линию на 300, 250, 200, 150, 100, 80, 50, 20, 10 и 0 мс. Задержки 300, 250, 200 мс возбуждают дельта-активность, задержки 200, 150 и 100 мс -тета-активность, задержки 100, 80 и 50 мс возбуждают альфа-ритм, задержки 20, 10 и 0 мс -высокие частоты, а также дельта- и тета-ритм.
Признаки патологии при проведении гипервентиляции (ГВ).
ГВ — интенсивное глубокое дыхание с частотой 20 дыханий в минуту в течение трех минут (т. е. в течение 180 с, что составляет 18 кадров ЭЭГ по 10 с) или до появления эпилептической активности, которая может появиться и ранее.
ГВ у здоровых людей значительных изменений на ЭЭГ не вызывает -наблюдают только депрессию альфа-ритма или увеличение его амплитуды, появление медленной активности.
Возбуждение медленноволновой активности с плавным замедлением ее частоты и с плавным увеличением ее амплитуды рассматривают как недостаточность сосудистой регуляции стволовых структур и снижение в связи с этим уровня общей активации.
Появление на фоне альфа-ритма или тета-активности спайков, пиков, комплексов типа спайк-волна или пароксизмов медленноволновой активности амплитудой до 200 мкВ указывает на наличие эпилептического очага. В том случае, если эпилептический очаг не обнаружен, то после 3-минутного перерыва обследуемому дают 1-2 терапевтические дозы нитроглицерина и повторяют ГВ. Признаки патологии при оценке фармакологических нагрузок.
а) Проба с бемегридом (син. мегимид).
В ходе непрерывной регистрации ЭЭГ каждые 15 с вводят внутривенно 0,5%-ный раствор бемегрида из расчета 1мг на 10 кг массы тела обследуемого при каждом введении. Общая доза не должна превышать 150 мг. Появление на фоне альфа-ритма или тета-активности спайков, пиков, комплексов типа спайк-волна или пароксизмов медленноволновой активности амплитудой до 200 мкВ указывает на наличие эпилептического очага.
б) Проба с аминазином. 25-50 мг аминазина вводят внутримышечно или внутривенно и записывают ЭЭГ в течение 30 мин по 30-40 с с интервалами по 3-5 мин.
3) Динамика процесса изменения электроэнцефалограммы при заболеваниях, имеющих наибольшее значение для врачебно-трудовой экспертизы
ЭЭГ не обладают нозологической специфичностью, так как в ней регистрируется не сам патологический процесс, а только местная и общая реакция на него мозговой ткани. ЭЭГ при поражении мозга является отражением местных нарушений, вызванных патологическим очагом. Кроме того, она отражает изменения деятельности структур, функционально связанных с пораженным субстратом, а также общие функциональные перестройки, которые возникают из-за нарушений регуляции механизмов мозга.
Наличие многих факторов приводит к тому, что при однотипных поражениях могут складываться различные картины биоэлектрической активности, и, наоборот, при различных поражениях одинаковые. Поэтому, клиническая электроэнцефалография, как и любой другой дополнительный метод исследования не может иметь самостоятельного значения вне сочетания с клинической картиной заболевания. Например, даже наличие на ЭЭГ бесспорной эпилептической активности еще не свидетельствует о заболевании эпилепсией, а только наличии эпилептического очага или о повышенной судорожной готовности. В сочетании же с клиническими данными результаты ЭЭГ — исследования приобретают огромное дифференциально-диагностическое значение. При этом всегда необходимо учитывать, что патологические изменения ЭЭГ могут явиться первым признаком начинающегося заболевания.
Установлено, что при ряде заболеваний, особенно при поражении определенных структур головного мозга, например, ствола мозга, гипоталамуса и некоторых других, могут складываться определенные нарушения общего функционального состояния головного мозга. Таким образом, при определенных заболеваниях или при поражении тех или иных структур головного мозга могут складываться и определенные мозаики биоэлектрических признаков, характерных для каждого уровня поражения. Не смотря на то, что отображение функциональных рисунков в биоэлектрической картине имеют определенные зоны перекрытия, динамика изменений фоновой активности и, особенно нюансы ЭЭГ при применении функциональных нагрузок, позволяют в большинстве случаев дифференцировать эти состояния, не смотря на идентичность клинических проявлений. В этих случаях ЭЭГ при соблюдении специфической направленности в исследовании становится ценным методом, позволяющим врачу быстро произвести дифференциальную диагностику. При оценке общего функционального состояния головного мозга и его динамического изменения данные ЭЭГ имеют определяющее значение.
С помощью клинических методов врач может учитывать только совокупные данные всей системы, но не состояние ее промежуточных звеньев, что особенно важно для врача-эксперта, так как при оценке трудоспособности больного и общее функциональное состояние, и определение отдельных функциональных возможностей являются одним из ведущих факторов.
Для оценки отражения на ЭЭГ тяжести поражения мозгового субстрата необходимо пользоваться следующими положениями.
1. В случае гибели элементов мозга (образование глиального рубца, объемный процесс и т. д.) в этом месте не генерируется биоэлектрическая активность. Однако регистрация плоской ЭЭГ с какого-либо участка мозга не может свидетельствовать об отсутствии его биоэлектрической активности (так называемом «биоэлектрическом молчании»), а говорит только об отсутствии разности потенциалов между двумя электродами. Это положение легко проверяется при монополярной записи ЭЭГ с усредненным электродом или индифферентным электродом, расположенным на щеке.
2. На тяжелые очаговые поражения указывают высокоамплитудные волны дельта- и тета-ритма, выраженные в виде доминирующей компоненты. Обычно считают, что чем выше ее амплитуда и больше индекс, тем грубее патологические сдвиги. В то же время надо учитывать и тот факт, что при гибели нервных элементов их электрическая активность исчезает, т. е. снижение медленной биоэлектрической активности при наблюдении в динамике и при неблагоприятном течении заболевания и утяжелении симптомов еще не говорит о нормализации процесса.
3. Очаговые нарушения средней тяжести обычно коррелируют с медленноволновой активностью, наложенной на альфа-ритм. Сохранение альфа-ритма в этих случаях указывает на наличие структур с нормальными метаболическими процессами. В той же мере на процесс средней тяжести указывает выраженная ирритационная активность в виде высокочастотного бета-ритма или гамма-ритма. И чем выше частота и амплитуда этой активности, а так же ее регулярность, тем глубже патологические сдвиги.
4. Умеренно выраженные очаговые сдвиги характеризуются сохранением альфа-ритма, на фоне которого наблюдаются вспышки медленной активности невысокой амплитуды, наличием в отдельных локальных областях полиморфной медленной активности, а так же вспышками высокочастотной асинхронной низкоамплитудной активности. Динамические наблюдения во всех этих случаях позволяют оценить направленность в развитии патологического процесса.
Локализация патологического процесса укладывается при использовании ЭЭГ в следующую схему.
1. Наличие стойких, четких изменений на конвекситальной поверхности с ограниченной локализацией только в области нескольких электродов говорит о локализации процесса в структурах коры.
2. Изменения, захватывающие одно полушарие или одновременно наблюдающиеся в меньшей степени в симметричных отведениях другого полушария, указывают на более глубокую локализацию процесса. Это же имеет место и при сохранении альфа-ритма с наложенными на него патологическими ритмами.
3. Локализация очага в области медианной (вертексной) линии в глубоких структурах вызывает появление билатеральной синхронной активности в виде пароксизмов различных ритмов.
4. Передние отделы диэнцефальной области часто дают изменения в лобных отделах и меньшую их выраженность в других отделах мозга.
5. Изменения в ЭЭГ в теменно-затылочной области больше связаны с патологическими процессами мезэнцефальной локализации.
6. Смещение фокуса патологической биоэлектрической активности в сторону одного из полушарий указывает на смещение патологического очага в глубоких структурах в ту же сторону.
7. Появление в ЭЭГ регулярного альфа-подобного низкочастотного бета-ритма связывают с поражением дна третьего желудочка.
8. Поражение каудального отдела ствола дают обычно генерализованную симптоматику в виде пароксизмов медленной активности, широко охватывающих всю конвекситальную поверхность.
(!!!) Следует иметь в виду, что к приведенной выше схеме нужно относится с определенной осторожностью. Дело в том, что природа патологического очага, его размеры, злокачественность процесса, наличие сопутствующей гипертензии — все эти факторы оказывают существенное влияние на выраженность биоэлектрических проявлений.
Применение различных нагрузок, определение корреляции фоновых и вызванных сдвигов биоэлектрической активности, выраженность изменений при различных методах регистрации (т. е. при записи ЭЭГ на различных монтажных схемах), а так же сопоставление с клиническими данными позволяют специалисту проводить достаточно точную топическую диагностику.
При оценке общего функционального состояния мозга с использованием ЭЭГ-метода необходимо иметь в виду следующее.
1. Биоэлектрическая активность, регистрируемая на ЭЭГ, характеризует функциональное состояние всего мозга или отдельных его отделов, которые находятся под электродами.
2. Нормальная ЭЭГ или патологическая биоэлектрическая активность, характеризующаяся признаком постоянства, стабильностью рисунка электроэнцефалограммы, свидетельствует о наличии устойчивого функционального состояния мозга.
3. Частая смена рисунка ЭЭГ — частый переход от хорошо выраженного альфа-ритма к спонтанно возникающей его десинхронизации, частое появление вспышек медленноволновой активности с подавлением доминирующего ритма, частый переход от одного доминирующего ритма к другому — все это свидетельствует о неустойчивости функционального состояния мозга.
4. Так как для врача-эксперта важно установить, является ли неустойчивость функционального состояния мозга функциональной или имеет органическое происхождение, то следует иметь в виду, что, если при регистрации ЭЭГ выявляется нормальный, хорошо выраженный альфа-ритм, сменяющийся участками десинхронизации (при индексе альфа-ритма, равном 30%), а угашение ориентировочной реакции затянуто, то хотя других признаков патологии при ее оценке не выявляется, это говорит о неустойчивости общего функционального состояния мозга функционального характера. Если неустойчивость функционального состояния мозга обусловлена поражением тех или иных глубоких структур, оказывающих на мозг локальное влияние или относящихся к общим регуляторным системам, то на ЭЭГ наблюдают частую смену одного вида патологической биоэлектрической активности на другой. И тем чаще происходит эта смена биоэлектрических активностей и чем более полиритмичны эти активности, тем более выражено нарушение функционального состояния мозга и отдельных его структур.
Для экспертизы трудоспособности большое значение имеет оценка степени нарушений биоэлектрической активности. При этом необходимо пользоваться следующими положениями.
1. Сохраненный симметричный альфа-ритм даже при наличии негрубых очаговых нарушений, но с нормальными ответными реакциями на нагрузки свидетельствует об отсутствии нарушений биоэлектрической активности мозга. Такие ЭЭГ расцениваются как незначительно измененные или имеющие легкие нарушения.
2. Появление негрубой асимметрии альфа-ритма, диффузное его распределение с нарушением зональности, редкие вспышки тета- и дельта-ритма умеренной амплитуды, снижение амплитуды альфа-ритма до 15-20 мкВ при сохранении нормального индекса или повышение до 100 мкВ, искажение альфа-ритма диффузной высокочастотной низкоамплитудной (до 3-5 мкВ)активностью при нормальной реактивной ЭЭГ -свидетельствуют о легких нарушениях биоэлектрической активности головного мозга.
3. Углубление нарушений ЭЭГ при проведении функциональных нагрузок указывает на недостаточность компенсации нарушений функций, которая прямо пропорциональна тяжести вызываемых сдвигов.
4. Частичная редукция альфа-ритма, снижение его индекса до 40-50% с замещением его полиморфной медленной активностью или плоской ЭЭГ, наличие дизритмии умеренной амплитуды — указывают на появление умеренных нарушений биоэлектрической активности головного мозга. Их уровень компенсации выявляется нагрузками.
5. Резкое снижение индекса альфа-ритма (ниже 10%) или полное отсутствие его, доминирование плоской ЭЭГ, полиритмия амплитудой до 25 мкВ, доминирование низкочастотного бета-ритма средних амплитуд (20-25 мкВ), умеренная выраженность высокочастотной регулярной компоненты, увеличение амплитуды альфа-ритма свыше 100 мкВ со снижением частоты его ниже 9 Гц с переходом его в спектр альфа-подобного тета-ритма, а так же с наличием очаговых проявлений или вспышек медленных ритмов даже при умеренно нарушенной реактивной ЭЭГ можно рассматривать как нарушения средней тяжести.
6. Значительные сдвиги в сторону патологических проявлений при воздействии функциональных нагрузок, особенно триггерной фотостимуляции (ТФС), указывают на декомпенсацию, на состояние субкомпенсации, на неустойчивость компенсаторных процессов и обязательно указываются в заключении.
7. Доминирование в ЭЭГ тета-ритма (особенно альфа-подобного) амплитудой до 60 мкВ, наличие на фоне редуцированного альфа-ритма грубых очаговых изменений, частые эпилептические пароксизмы при высокоамплитудном альфа-ритме, доминирование высокоамплитудных бета-ритмов (низкочастотного амплитудой до 60 мкВ или высокочастотного амплитудой до 30 мкВ), наличие полиритмичной активности амплитудой свыше 40 мкВ — относятся к значительным нарушениям биоэлектрической активности мозга (даже при отсутствии углубления нарушений при воздействии функциональных нагрузок).
8. Высокоамплитудную фоновую активность с регулярным тета- и дельта-ритмом, доминирование полиморфного дельта-ритма высокой амплитуды (50 мкВ и более), искаженного вспышками высокочастотного бета-ритма или эпилептической активностью, относят к тяжелым нарушениям ЭЭГ.
Подробно об энцефалограмме
Суть обследования заключается в фиксации электрической активности нейронов структурных образований головного мозга. Электроэнцефалограмма – это своеобразная запись нейронной деятельности на специальной ленте при использовании электродов. Последние закрепляются на участки головы и регистрируют активность определенного участка мозга.
Активность человеческого мозга напрямую определяется работой его срединных образований – переднего мозга и ретикулярной формации (связующего нейронного комплекса), обуславливающих динамику, ритмичность и построение ЭЭГ. Связующая функция формации определяет симметричность и относительную идентичность сигналов между всеми структурами мозга.

Строение головного мозга, на основании этих данных специалист расшифровывает диагностику
Процедура назначается при подозрениях на различные нарушения структуры и деятельности ЦНС (центральной нервной системы) – нейроинфекции, такие как менингит, энцефалит, полиомиелит. При данных патологиях изменяется активность мозговой деятельности, и это сразу же можно диагностировать на ЭЭГ, а в дополнение установить локализацию пораженного участка. ЭЭГ проводится на основании стандартного протокола, в котором фиксируются снятие показателей при бодрствовании или сне (у младенцев), а также с применением специализированных тестов.
К основным тестам относятся:
- фотостимуляция – воздействие на закрытые глаза яркими вспышками света;
- гипервентиляция – глубокое редкое дыхание на протяжении 3-5 минут;
- открытие и закрытие глаз.
Эти тесты считаются стандартными и их применяют при энцефалограмме головного мозга и взрослым и детям любого возраста, и при различных патологиях. Существует еще несколько дополнительных тестов, назначающихся в отдельных случаях, таких как: сжатие пальцев в так называемый кулак, нахождение 40 минут в темноте, лишение сна на определенный период, мониторинг ночного сна, прохождение психологических тестов.
Данные тесты определяются неврологом и добавляются к основным, проводимым в ходе обследования, когда врачу необходимо оценить конкретные функции мозга.
Что можно оценить при ЭЭГ?
Данный вид обследования позволяет определить функционирование отделов головного мозга при разных состояниях организма – сне, бодрствовании, активной физической, умственной деятельности и других. ЭЭГ – это простой, абсолютно безвредный и безопасный метод, не нуждающийся в нарушении кожных покровов и слизистой оболочки органа.
В настоящее время он широко востребован в неврологической практике, поскольку дает возможность диагностировать эпилепсию, с высокой степенью выявлять воспалительные, дегенеративные и сосудистые нарушения в мозговых отделах. Также процедура обеспечивает определение конкретного месторасположения новообразований, кистозных разрастаний и структурных повреждений в результате травмы.
ЭЭГ с применением световых и звуковых раздражителей позволяет отличить истерические патологии от истинных, или выявить симуляцию последних. Процедура стала практически незаменимой для реанимационных палат, обеспечивая динамическое наблюдение коматозных пациентов.

Пропадание на ЭЭГ сигналов эклектической активности свидетельствует о наступлении летального исхода
Процесс изучения результатов
Анализ полученных результатов проводится параллельно во время процедуры, и в ходе фиксации показателей, и продолжается по ее окончании. При записи учитываются присутствие артефактов – механического движения электродов, электрокардиограммы, электромиограммы, наведение полей сетевого тока. Оценивается амплитуда и частота, выделяют наиболее характерные графические элементы, определяют их временное и пространственное распределение.
По окончании производится пато- и физиологическая интерпретация материалов, и на ее базе формулируется заключение ЭЭГ. По окончании заполняется основной медицинский формуляр по данной процедуре, имеющий название «клинико-электроэнцефалографическое заключение», составленный диагностом на проанализированных данных «сырой» записи.
Расшифровка заключения ЭЭГ формируется на базе свода правил и состоит из трех разделов:
- Описание ведущих видов активности и графических элементов.
- Вывод после описания с интерпретированными патофизиологическими материалами.
- Корреляция показателей двух первых частей с клиническими материалами.
Основным описательным термином в ЭЭГ является «активность», он оценивает любую очередность волн (активность острых волн, альфа-активность и др.).
Виды активности человеческого мозга, фиксируемые при записи ЭЭГ
Основными видами активности, которые записываются в ходе процедуры и впоследствии подвергают интерпретации, а также дальнейшему изучению считаются волновые частота, амплитуда и фаза.
Частота
Показатель оценивается количеством волновых колебаний за секунду, фиксируется цифрами, и выражается в единице измерения – герцах (Гц). В описании указывается средняя частота изучаемой активности. Как правило, берется 4-5 участков записи длительностью1с, и рассчитывается число волн на каждом временном отрезке.
Амплитуда
Данный показатель – размах волновых колебаний эклектического потенциала. Измеряется расстоянием между пиками волн в противоположных фазах и выражается в микровольтах (мкВ). Для замера амплитуды применяется калибровочный сигнал. Если, к примеру, калибровочный сигнал при напряжении 50 мкВ определяется на записи высотой 10 мм, то 1 мм будет соответствовать 5 мкВ. В расшифровке результатов дается интерпретациям наиболее частым значениям, полностью исключая редко встречающиеся.
Фаза
Значение этого показателя оценивает текущее состояние процесса, и определяет его векторные изменения. На электроэнцефалограмме некоторые феномены оцениваются количеством содержащихся в них фаз. Колебания подразделяются на монофазные, двухфазные и полифазные (содержащие более двух фаз).
Ритмы мозговой деятельности
Понятием «ритм» на электроэнцефалограмме считается тип электрической активности, относящийся к определенному состоянию мозга, координируемый соответствующими механизмами. При расшифровке показателей ритма ЭЭГ головного мозга вносятся его частота, соответствующая состоянию участка мозга, амплитуда, и характерные его изменения при функциональных сменах активности.

Характеристики ритмов головного мозга зависят от того, в бодрствовании или в состоянии сна находится обследуемый
Ритмы бодрствующего человека
Мозговая деятельность, зафиксированная на ЭЭГ у взрослого человека, имеет несколько типов ритмов, характеризующихся определенными показателями и состояниями организма.
- Альфа-ритм. Его частота придерживается интервала 8–14 Гц и присутствует у большинства здоровых индивидуумов – более 90 %. Самые высокие показатели амплитуды наблюдаются в состоянии покоя обследуемого, находящегося в темной комнате с закрытыми глазами. Лучше всего определяется в затылочной области. Фрагментарно блокируется или совсем затихает при мыслительной деятельности или зрительном внимании.
- Бета-ритм. Его волновая частота колеблется в интервале 13–30 Гц, и основные перемены наблюдаются при активном состоянии обследуемого. Ярко выраженные колебания можно диагностировать в лобных долях при обязательном условии наличия активной деятельности, например, психическое или эмоциональное возбуждение и другие. Амплитуда бета-колебаний гораздо меньше альфа.
- Гамма-ритм. Интервал колебаний от 30, может достигать 120–180 Гц и характеризуется довольно сниженной амплитудой – менее 10 мкВ. Превышение границы 15 мкВ считается патологией, обуславливающей снижение интеллектуальных способностей. Ритм определяется при решении задач и ситуаций, требующих повышенного внимания и концентрации.
- Каппа-ритм. Характеризуется интервалом 8–12 Гц, и наблюдается в височной части мозга при умственных процессах путем подавления альфа-волн в остальных участках.
- Лямбда-ритм. Отличается малым диапазоном – 4–5 Гц, запускается в затылочной области при необходимости принятия зрительных решений, например, занимаясь поиском чего-либо с открытыми глазами. Колебания полностью пропадают после концентрации взгляда в одной точке.
- Мю-ритм. Определяется интервалом 8–13 Гц. Запускается в затылочной части, и лучше всего наблюдается при спокойном состоянии. Подавляется при запуске любой активности, не исключая и мыслительную.
Ритмы в состоянии сна
Отдельная категория видов ритмов, проявляющихся либо в условиях сна, либо при патологических состояниях включает в себя три разновидности данного показателя.
- Дельта-ритм. Характерен для фазы глубокого сна и для коматозных больных. Также фиксируется при записи сигналов от областей коры мозга, расположенных на границе с пораженными онкологическими процессами участков. Иногда может быть зафиксирован у детей 4–6 лет.
- Тета-ритм. Интервал частоты находится в пределах 4–8 Гц. Данные волны запускаются гиппокампом (информационным фильтром) и проявляются при сне. Отвечает за качественное усвоение информации и лежит в основе самообучения.
- Сигма-ритм. Отличается частотой 10–16 Гц, и считается одним из главных и заметных колебаний спонтанной электроэнцефалограммы, возникающий при естественном сне на начальной его стадии.
По итогам, полученным при записи ЭЭГ, определяется показатель, характеризующий полную всеохватывающую оценку волн – биоэлектрическую активность мозга (БЭА). Диагност проверяет параметры ЭЭГ – частоту, ритмичность и присутствие резких вспышек, провоцирующих характерные проявления, и на этих основаниях делает окончательное заключение.
Расшифровка показателей электроэнцефалограммы
Чтобы расшифровать ЭЭГ, и не упустить никаких мельчайших проявлений на записи, специалисту необходимо учесть все важные моменты, которые могут отразиться на исследуемых показателях. К ним относятся возраст, наличие определенных заболеваний, возможные противопоказания и другие факторы.
По окончании сбора всех данных процедуры и их обработки, анализ идет к завершению и затем формируется итоговое заключение, которое и будет предоставлено для принятия дальнейшего решения по выбору метода терапии. Любое нарушение активностей может быть симптомом болезней, обусловленных определенными факторами.
Альфа-ритм
Норма для частоты определяется в диапазоне 8–13 Гц, и его амплитуда не выходит за отметку 100 мкВ. Такие характеристики свидетельствуют о здоровом состоянии человека и отсутствии каких-либо патологий. Нарушениями считается:
- постоянная фиксация альфа-ритма в лобной доле;
- превышение разницы между полушариями до 35%;
- постоянное нарушение волновой синусоидальности;
- присутствие частотного разброса;
- амплитуда ниже 25 мкВ и свыше 95 мкв.
Наличие нарушений данного показателя свидетельствует о возможной асимметричности полушарий, что может быть результатом возникновения онкологических новообразований или патологий кровообращения мозга, например, инсульта или кровоизлияния. Высокая частота указывает на повреждения мозга или на ЧМТ (черепно-мозговую травму).

Инсульт или кровоизлияние – один из возможных диагнозов при функциональных изменениях альфа-ритма
Полное отсутствие альфа-ритма зачастую наблюдается при слабоумии, а у детей отклонения от нормы напрямую связаны с задержкой психического развития (ЗПР). О такой задержке у детей свидетельствует: неорганизованность альфа-волн, смещение фокуса с затылочной области, повышенная синхронность, короткая реакция активации, сверхреакция на интенсивное дыхание.
Данные проявления могут быть обусловлены тормозной психопатией, эпилептическими припадкам и, а короткая реакция считается одним из первичных признаков невротических расстройств.
Бета-ритм
В принятой норме эти волны ярко определяются в лобных долях мозга с симметричной амплитудой в интервале 3–5 мкВ, регистрирующейся в обоих полушариях. Высокая амплитуда наводит врачей на мысли о присутствии сотрясения мозга, а при появлении коротких веретен на возникновение энцефалита. Увеличение частоты и продолжительности веретен свидетельствует о развитии воспаления.
У детей, патологическими проявлениями бета-колебаний считается частота 15–16 Гц и присутствующая высокая амплитуда – 40–50 мкВ, и если ее локализация центральный или передний отдел мозга, то это должно насторожить врача. Такие характеристики говорят о высокой вероятности задержки развития малыша.
Дельта и тета-ритмы
Увеличение амплитуды данных показателей свыше 45 мкВ на постоянной основе характерно при функциональных расстройствах мозга. Если же показатели увеличены во всех мозговых отделах, то это может свидетельствовать о тяжелых нарушениях функций ЦНС.
При выявлении высокой амплитуды дельта-ритма выставляется подозрение на новообразование. Завышенные значения тета и дельта-ритма, регистрирующиеся в затылочной области свидетельствуют, о заторможенности ребенка и задержку в его развитии, а также о нарушении функции кровообращения.
Расшифровка значений в разных возрастных интервалах
Запись ЭЭГ недоношенного ребенка на 25–28 гестационной неделе выглядит кривой в виде медленных вспышек дельта и тета-ритмов, периодически сочетающихся с острыми волновыми пиками длиной 3–15 секунд при снижении амплитуды до 25 мкВ. У доношенных младенцев эти значения ярко разделяются на три вида показателей. При бодрствовании (с периодической частотой 5 Гц и амплитудой 55–60 Гц), активной фазой сна (при стабильной частоте 5–7 Гц и быстрой заниженной амплитудой) и спокойного сна со вспышками дельта колебаний при высокой амплитуде.
На протяжении 3-6 месяцев жизни ребенка количество тета-колебаний постоянно растет, а для дельта-ритма, наоборот, характерен спад. Далее, с 7 месяцев до года у ребенка идет формирование альфа-волн, а дельта и тета постепенно угасают. На протяжении следующих 8 лет на ЭЭГ наблюдается постепенная замена медленных волн на быстрые – альфа и бета-колебания.

Показатели ритма претерпевают регулярные изменения в зависимости от возраста
До 15 лет в основном преобладают альфа-волны, и к 18 годам преобразование БЭА завершается. На протяжении периода от 21 до 50 лет устойчивые показатели почти не изменяются. А с 50 начинается следующая фаза перестройки ритмичности, что характеризуется снижением амплитуды альфа-колебаний и возрастанием бета и дельта.
После 60 лет частота также начинает постепенно угасать, и у здорового человека на ЭЭГ замечаются проявления дельта и тета-колебаний. По статистическим данным, возрастные показатели от 1 до 21 года, считающиеся «здоровыми» определяются у обследуемых 1–15 лет, достигая 70%, и в интервале 16–21 – около 80%.
Наиболее частые диагностируемые патологии
Благодаря электроэнцефалограмме довольно легко диагностируются заболевания, такие как эпилепсия, или различные виды черепно-мозговых травм (ЧМТ).
Эпилепсия
Исследование позволяет определить локализацию патологического участка, а также конкретный вид эпилептической болезни. В момент судорожного синдрома запись ЭЭГ имеет ряд определенных проявлений:
- заостренные волны (пики) – внезапно нарастающие и спадающие могут проявляться и в одном и в нескольких участках;
- совокупность медленных заостренных волн при приступе становится еще более выраженной;
- внезапное повышение амплитуды в виде вспышек.
Применение стимулирующих искусственных сигналов помогает при определении формы эпилептической болезни, так как они обеспечивают видимость скрытой активности, сложно поддающейся диагностированию при ЭЭГ. Например, интенсивное дыхание, требующее гипервентиляцию, приводит к уменьшению просвета сосудов.
Также используется фотостимуляция, проводимая при помощи стробоскопа (мощного светового источника), и если реакции на раздражитель нет, то, скорее всего, присутствует патология, связанная с проводимостью зрительных импульсов. Появление нестандартных колебаний указывает на патологические изменения в мозге. Врачу не следует забывать, воздействие мощным светом может привести к эпилептическому припадку.
ЧМТ
При необходимости установить диагноз ЧМТ или сотрясения со всеми присущими патологическими особенностями, зачастую применяют ЭЭГ, особенно в случаях, когда требуется установить место локализации травмы. Если ЧМТ легкая, то запись зафиксирует несущественные отклонения от нормы – несимметричность и неустойчивость ритмов.
Если же поражение окажется серьезным, то и соответственно отклонения на ЭЭГ будут ярко выражены. Нетипичные изменения в записи, ухудшающиеся на протяжении первых 7 дней, свидетельствуют о масштабном поражении мозга. Эпидуральные гематомы чаще всего не сопровождаются особой клиникой, их можно определить лишь по замедлению альфа-колебаний.
А вот субдуральные кровоизлияния выглядят совсем иначе – при них формируются специфические дельта-волны со вспышками медленных колебаний, и при этом расстраиваются альфа. Даже после исчезновения клинических проявлений на записи могут еще какое-то время наблюдаться общемозговые патологические изменения, за счет ЧМТ.
Восстановление функции мозга напрямую зависит от типа и степени поражения, а также от его локализации. В зонах, подвергающимся нарушениям или травмам, может возникнуть патологическая активность, что опасно развитием эпилепсии, поэтому во избежание осложнений травм, следует регулярно проходить ЭЭГ и наблюдать за состоянием показателей.

Регулярное обследование мозга после ЧМТ позволит вовремя обнаружить осложнения Энцефалограмма – простой способ держать под контролем многие мозговые нарушения.
Несмотря на то что ЭЭГ довольно несложный и не требующий вмешательства в организм пациента метод исследования, он отличается довольно высокой диагностической способностью. Выявление даже мельчайших нарушений в деятельности головного мозга обеспечивает быстрое принятие решения по выбору терапии и дает больному шанс на продуктивную и здоровую жизнь!
КЛАССИФИКАЦИЯ ЭЭГ «кливлендская классификация» Основные паттерны ЭЭГ. — презентация
1 КЛАССИФИКАЦИЯ ЭЭГ «кливлендская классификация» Основные паттерны ЭЭГ
2 ОБЩАЯ КЛАССИФИКАЦИЯ ЭЭГ Норма Патологическая I Патологическая II Патологическая III Технически неудовлетворительная
3 ПАТОЛОГИЧЕСКАЯ ЗНАЧИМОСТЬ ЭЭГ имеет 3 степени степень патологической значимости возрастает от I до III, если: 1. аномалия ЭЭГ отражает более тяжелое повреждение мозга 2. аномалия ЭЭГ является специфичной для определенной патологии (спайки)
4 A. Медленная активность 1. Замедление основной активности 2. Интермиттирующее замедление 3. Интермиттирующее ритмическое замедление 4. Продолжительное замедление
5 МЕДЛЕННАЯ АКТИВНОСТЬ активность, которая является аномально медленной для больного данного возраста фокальная активность, которая является более медленной в сравнении с гомотопической контралатеральной стороной варианты — медленная основная активность, интермиттирующая медленная и продолжительная медленная активность
6 МЕДЛЕННАЯ ОСНОВНАЯ АКТИВНОСТЬ частота – тета диапазон распределение — соответствует таковому для нормальных основных ритмов форма волн — ритмические длительность — продолжительная реактивность — уменьшается при открывании глаз, увеличивается при гипервентиляции Норма: 1 год — 5 и > Гц 5 лет — 7 и > Гц 3 года — 6 и > Гц 8 лет — 8 и > Гц
7 Патологическая ЭЭГ I (бодрствование) Замедление основной активности
8 ИНТЕРПРЕТАЦИЯ ЗАМЕДЛЕНИЯ ОСНОВНОЙ АКТИВНОСТИ Патологическая значимость I или II ( для взрослых частота 6 и > Гц расценивается как патологическая значимость I, при частоте
9 ИНТЕРМИТТИРУЮЩАЯ МЕДЛЕННАЯ АКТИВНОСТЬ частота — тета и / или дельта распределение — любое форма волн — нерегулярные или ритмические длительность — прерывистая реактивность — уменьшается при открывании глаз, увеличивается при гипервентиляции Интермиттирующая ритмическая медленная активность — вариант, при котором ритмичные медленные волны группируются во вспышки
10 Патологическая ЭЭГ I (бодрствование) Интермиттирующее замедление, генерализованное Замедление основной активности
11 Патологическая ЭЭГ II (бодрствование) Интермиттирующее замедление активности, левая височная область
12 ИНТЕРПРЕТАЦИЯ ИНТЕРМИТТИРУЮЩЕЙ МЕДЛЕННОЙ АКТИВНОСТИ Патологическая значимость I (если локализованная или латерализованная — II) является, как правило, ранней манифестацией более «специфичных» аномалий ЭЭГ- интермиттирующее ритмическое замедление; продолжительная медленная активность; спайки или острые волны Интермиттирующая ритмическая медленная активность — патологическая значимость I (если локализованная или латерализованная — II)
13 ПРОДОЛЖИТЕЛЬНАЯ МЕДЛЕННАЯ АКТИВНОСТЬ частота — тета и / или дельта распределение — любое форма волн — нерегулярные длительность — 90 % или более записи реактивность — отсутствие реакции на открывание глаз и гипервентиляцию
14 Патологическая ЭЭГ III (бодрствование) Продолжительное замедление, правое полушарие Асимметрия, редуцированная основная активность, правая затылочно-теменная область
15 ИНТЕРПРЕТАЦИЯ ПРОДОЛЖИТЕЛЬНОЙ МЕДЛЕННОЙ АКТИВНОСТИ при генерализованной — патологическая значимость I, II, III (при сочетании с основной активностью альфа-диапазона — I; при замедлении основной активности — II; при отсутствии нормальной основной активности — III) фокальная продолжительная медленная активность — патологическая значимость III
16 B. Эпилептический паттерн 1. Острые волны 2. Доброкачественные эпилептические разряды детского возраста 3. Спайки 4. Комплексы спайк-волна 5. Медленные комплексы спайк-волна 6. 3 Гц комплексы спайк-волна 7. Полиспайки 8. Гипсаритмия 9. Фотопароксизмальный ответ 10. Приступный ЭЭГ-паттерн 11. ЭЭГ -паттерн эпилептического статуса 12. Регистрируемое событие
17 Эпилептичекие проявления на ЭЭГ (Gloor, 1977) 1. Эпилептические спайки или острые волны – это четко выделяющиеся из фоновой записи паттерны несинусоидальной формы, чаще асимметричные, регистрирующиеся более чем над одним электродом. 2. Большинство спайков и острых волн сменяется выраженным замедлением ритмики. 3. Четкие эпилептиформные разряды имеют двух- или трех- фазную форму, т. е. более сложную морфологию, чем высокоамплитудные фоновые ритмы.
18 Эпилептиформная активность Кратковременное вне связи с эпилептическими припадками появление на ЭЭГ волн или комплексов волн, отличных от фоновой активности, сходных с встречающимися у больных эпилепсией (одиночные пики и острые волны; комплексы пиков и медленных волн, одиночные или множественные или появляющиеся в виде вспышек, длящиеся не более нескольких секунд); наличие этой формы активности еще не может служить достаточным основанием для постановки диагноза эпилепсии.
19 ЭПИЛЕПТИЧЕСКИЕ ПАТТЕРНЫ (патологическая значимость III острая волна — паттерн продолжительностью мс доброкачественные эпилептические разряды детского возраста — фокальные или мультифокальные острые волны, за которыми следует негативная медленная волна, имеющие биполярное распределение Спайк — паттерн продолжительностью менее 80 мс комплекс «спайк-волна» — комплексы, не соответствующие критериям медленных или 3 Гц комплексов «спайк-волна»
20 Патологическая ЭЭГ III (бодрствование) Доброкачественные эпилептические разряды детского возраста, левая центра-височная область
21 Патологическая ЭЭГ III (засыпание) Спайки, мультирегиональные, правое и левое полушария
22 Патологическая ЭЭГ III (бодрствование) Спайки, генерализованные Замедление основной активности
23 Патологическая ЭЭГ III (бодрствование) Комплексы «спайк-волна», генерализованные
24 ЭПИЛЕПТИЧЕСКИЕ ПАТТЕРНЫ (патологическая значимость III медленные комплексы «спайк-волна» — вспышки комплексов «спайк-волна» или «острая-медленная волна» частотой менее 2,5 Гц (минимум 1 вспышка длительностью более 3 сек) 3 Гц комплексы «спайк-волна» — вспышки комплексов «спайк-волна» частотой 2,5 — 3,5 Гц (минимум 1 вспышка длительностью более 3 сек) поли спайк — паттерн, состоящий из 3 и более спайков при частоте более 10 Гц
25 Патологическая ЭЭГ III (бодрствование) Медленные комплексы «спайк-волна», генерализованные
26 Патологическая ЭЭГ III (бодрствование) 3 Гц комплексы «спайк-волна», генерализованные
27 Патологическая ЭЭГ III (бодрствование) Полиспайки, генерализованные Замедление основной активности
28 Патологическая ЭЭГ III. Полиспайки в центральной области. Совпадают с показаниями ЭМГ.
29 ЭПИЛЕПТИЧЕСКИЕ ПАТТЕРНЫ (патологическая значимость III) гипсаритмия — паттерн, характеризующийся генерализованной продолжительной медленной активностью амплитудой более 300 мкВ и билатеральными мультифокальными независимыми спайками фото пароксизмальный ответ — генерализованные эпилептические разряды, преобладающие в задних отделах и провоцируемые фотостимуляцией
30 Патологическая ЭЭГ III (бодрствование) Гипсаритмия, генерализованная
31 ЭЭГ 8 – месячного мальчика с инфантильными спазмами и задержкой развития. Запись во время пробуждения ребенка демонстрирует дезорганизованный основной ритм, доминируют мультифокальные спайки м высокоамплитудные медленные волны.
32 ЭЭГ во время эпилептического спазма у того же ребенка. Отмечены генерализованные высокоамплитудные медленные потенциалы, прерывающиеся паттерном, продолжительностью 3 с., характеризующимся резким снижением амплитуды во всех отведениях
33 Патологическая ЭЭГ III (бодрствование) Фотопароксизмальный ответ, генерализованный
34 ЭПИЛЕПТИЧЕСКИЕ ПАТТЕРНЫ (патологическая значимость III) Приступный ЭЭГ-паттерн — ЭЭГ-паттерн, сочетающийся с клиническим эпилептическим приступом а) преступный ЭЭГ-паттерн б) классификация приступа пример: а) спайки, региональные, правая центральная область б) парциальный клонический приступ, слева ЭЭГ-паттерн эпилептического статуса — практически непрерывные преступные ЭЭГ-паттерны с отсутствием между ними нормальной активности Регистрируемое событие — событие
35 Приступная ЭЭГ, правая медио-темпоральная область психомоторный приступ
36 Патологическая ЭЭГ III (засыпание) Приступная ЭЭГ Тонический приступ, генерализованный
37 Статус абсансов – Генерализованные комплексы поли спайк – волна.
38 Статус абсансов. Генерализованные комплексы острая-медленная волна.
39 C. Специфические паттерны 1. Избыточная быстрая активность 2. Асимметрия 3. Burst — suppression (вспышка — угнетение) 4. Угнетение основной активности D. Паттерны, специфичные для сопора или комы (альфа-, веретена-, бета-, тета-, дельта-кома) E. Электроцеребральное молчание
40 СПЕЦИФИЧЕСКИЕ ПАТТЕРНЫ избыточная быстрая активность — не фокальная быстрая (> 13 Гц) активность амплитудой 50 и более мкВ, регистрируемая минимум в 50 % записи ЭЭГ бодрствования (фокальная избыточная быстрая активность классифицируется как «асимметрия» с указанием конкретной области) Патологическая значимость I, при коме — III асимметрия — асимметрия амплитуды основных ритмов (асимметрия частоты включена в термин «фокальное замедление»); является значимой, если амплитуда составляет >50 % от таковой в контралатеральном гомотопическом отделе Патологическая значимость II
41 Патологическая ЭЭГ I (бодрствование) Избыточная бета-активность
42 Патологическая ЭЭГ II (бодрствование) Асимметрия, повышение бета-активности в правой центра-париетальной области
43 СПЕЦИФИЧЕСКИЕ ПАТТЕРНЫ «вспышка-угнетение» — периодический паттерн, при котором отмечается угнетение активности между комплексами (менее 10 мкВ) Патологическая значимость III угнетение основной активности — запись, в которой отсутствует активность амплитудой более 10 мкВ Патологическая значимость III
44 Патологическая ЭЭГ III (сон) Вспышка-угнетение, генерализованная
45 Патологическая ЭЭГ III (кома) Угнетение основной активности, генерализованное
46 ПАТТЕРНЫ, СПЕЦИФИЧНЫЕ ДЛЯ КОМАТОЗНОГО СОСТОЯНИЯ (патологическая значимость III) альфа-кома — коматозное состояние в сочетании с ЭЭГ, содержащей альфа-активность в качестве преобладающего основного ритма spindle-кома — коматозное состояние в сочетании с ЭЭГ, характерной для стадии II сна (сонные веретена) бета-кома — коматозное состояние в сочетании с ЭЭГ, характеризующейся высоко амплитудной (более 30 мкВ) бета-активностью
47 Патологическая ЭЭГ III (кома) Альфа-кома
48 Патологическая ЭЭГ III (кома) Spindle-кома
49 Патологическая ЭЭГ III (кома) Бета-кома
50 ПАТТЕРНЫ, СПЕЦИФИЧНЫЕ ДЛЯ КОМАТОЗНОГО СОСТОЯНИЯ (патологическая значимость III тета-кома — коматозное состояние в сочетании с ЭЭГ, характеризующейся преобладанием тета- активности в качестве основного ритма дельта-кома — коматозное состояние в сочетании с ЭЭГ, характеризующейся преобладанием дельта- активности в качестве основного ритма
51 Патологическая ЭЭГ III (кома) Тета-кома
52 Патологическая ЭЭГ III (кома) Дельта-кома
53 ЭЛЕКТРОЦЕРЕБРАЛЬНОЕ МОЛЧАНИЕ (патологическая значимость III) Отсутствие биоэлектрической активности мозга амплитудой более 2 мкВ Минимальные технические стандарты: 1. Минимум 8 накожных электродов (Fp1-Fp2-C3-C4-O1-O2-T3- T4) 2. Чувствительность минимум 2 мкВ/мм (в части записи) 3. Использование константы 0,3-0,4 сек и фильтров не
54 Патологическая ЭЭГ III (кома) Электроцеребральное молчание
55 ЛОКАЛИЗАЦИЯ — генерализованные — генерализованные с максимумом в… — фокальные (только с инвазивными электродами) — мультифокальные (только с инвазивными электродами) — региональные — мультирегиональные — латерализованные — не локализуемые (только для приступной ЭЭГ) — спорные (только для приступной ЭЭГ)
56 Термины, используемые для локализации аномалий ЭЭГ Фокальные — преступные и межпреступные эпилептические разряды, зарегистрированные 1-2 внутримозговыми электродами. (Накожные электроды позволяют регистрировать аномалии, синхронизированные как минимум на поверхности 6 см 2, поэтому возможная локализация ограничена лишь определенным регионом термин «региональные») Мультифокальные — межпреступные разряды, зарегистрированные внутримозговыми электродами и исходящие из 3 или более независимых фокусов. (При 2 фокусах — термин «фокальные» с указанием обеих вовлеченных зон)
57 Термины, используемые для локализации аномалий ЭЭГ Региональные — преступные и межпреступные аномалии ЭЭГ, ограниченные одной долей мозга или ее частью Мультирегиональные — межпреступные аномалии ЭЭГ, исходящие из 3 или более независимых эпилептических фокусов. (при 2 фокусах — термин «региональные» с указанием обеих вовлеченных зон)
58 Термины, используемые для локализации аномалий ЭЭГ Латерализованные — межпреступные аномалии ЭЭГ, локализующиеся в одном полушарии мозга, но не ограниченные одной долей мозга или одной областью полушария Генерализованные — преступные и межпреступные аномалии ЭЭГ, регистрируемые в обеих гемисферах и имеющие относительно диффузное распределение
59 Аномалии ЭЭГ, требующие обязательного уточнения локализации: — интермиттирующее замедление — интермиттирующее ритмическое замедление — продолжительное замедление — острые волны — доброкачественные эпилептические разряды детского возраста — спайки — комплексы «спайк-волна» — медленные комплексы «спайк-волна» — 3 Гц комплексы «спайк-волна» — поли спайки — гипсаритмия — фото пароксизмальный ответ — «вспышка-угнетение» — угнетение основной активности — электроцеребральное молчание
60 Аномалии ЭЭГ, не требующие уточнения локализации: — замедление основной активности — избыточная быстрая активность — альфа-кома — spindle-кома — бета-кома — тета-кома — дельта-кома
61 ПРИМЕРЫ Патологическая ЭЭГ II (бодрствование): 1. асимметрия, повышенная бета-активность, левая центр.область Патологическая ЭЭГ III(бодрствование/ сон/ назофарингеальные электроды): 1. спайки, региональные, левая височная область Патологическая ЭЭГ III (бодрствование): 1. продолжительное замедление, региональное, левая лобная обл. 2. острые волны, региональные, левая лобная область
62 ПРИМЕРЫ Патологическая ЭЭГ I (бодрствование / сон): 1. замедление основной активности Патологическая ЭЭГ III (бодрствование / сон): 1. продолжительное замедление, региональное, левая лобно- центральная область 2. асимметрия, уменьшение бета-активности слева 3. интермиттирующее ритмическое замедление, генерализованное 4. замедление основной активности Патологическая ЭЭГ III (кома): тета-кома
63 ВАРИАНТЫ НОРМАЛЬНОЙ ЭЭГ Дельта-волны у подростков Тета-вариант основного ритма Глоссокинетический артефакт Лобные тета-волны («ритм Цыганека») Гипнагогическая гиперсинхрония Индуцированное гипервентиляцией замедление основной активности Ламбда-волны POSTS (positive occipital sharp transients of sleep) small sharp spikes
64 ВАРИАНТЫ НОРМАЛЬНОЙ ЭЭГ wicket-spikes 6 Гц позитивные спайки вертекс — волны «rectus lateralis» спайки 6 Гц фантомные спайк-волны 14 и 6 Гц позитивные спайки photic driving ритмические височные тета-волны при засыпании (психомоторный вариант)
65 Нормальная ЭЭГ (бодрствование) Затылочные дельта-волны подростков
66 Нормальная ЭЭГ (засыпание) Лобные тета-волны («ритм Цыганека»)
67 Нормальная ЭЭГ (бодрствование) Индуцированное гипервентиляцией интермиттирующее замедление, генерализованное
68 Нормальная ЭЭГ (бодрствование) Ламбда-волны
69 Нормальная ЭЭГ (бодрствование) Глоссокинетический артефакт
70 Нормальная ЭЭГ (бодрствование) Тета-вариант основного ритма
71 Нормальная ЭЭГ (засыпание) Small sharp spikes
72 Нормальная ЭЭГ (засыпание) 6 Гц позитивные спайки
73 Нормальная ЭЭГ (засыпание) 14 и 6 Гц позитивные спайки
74 Нормальная ЭЭГ (бодрствование) Photic driving
75 Нормальная ЭЭГ (засыпание) Ритмические височные тета-волны сна
Артефакты электроэнцефалографического исследования: их выявление и дифференциальный диагноз
Электроэнцефалографическое исследование (ЭЭГ) позволяет врачу-неврологу контролировать функциональное состояние головного мозга при различных неврологических заболеваниях. Но в настоящее время в отечественной неврологической школе интерес к этому методу невелик. Одним из аспектов данной проблемы является тот факт, что анализ данных ЭЭГ-исследования нельзя уместить только в рамки изменений частотно-волновых гармонических характеристик. Большинство патогномонично значимых феноменов зачастую имеют асинхронный, случайный и псевдохаотический вариант представленности в записи. Также они обладают определенными индивидуальными особенностями, требующими описательных и нематематических характеристик, что не позволяет использовать методы «автоматического» формирования медицинского заключения на основе простых аналитических механизмов гармонических функций.
Особенную важность индивидуальный подход к анализу ЭЭГ приобретает при анализе различного вида артефактов. Современная ЭЭГ-аппаратура регистрирует чрезвычайно малые величины изменений биоэлектрических потенциалов, из-за этого истинная ЭЭГ-активность может сильно искажаться вследствие воздействия разнообразных физических (технических) и/или физиологических воздействий . В части случаев подобные искажения можно убрать при помощи аналогово-цифрового преобразования и различных фильтров, но если артефактное воздействие совпадает по частотно-волновым характеристикам с реальной ЭЭГ-записью, эти способы становятся неэффективными . Определенную помощь в выделении и нейтрализации подобных артефактов может оказать использование полиграфической записи с автоматическим устранением «типичного» графоэлемента, но такой подход тоже не всегда достаточно эффективен, и в результате основная работа по выявлению и устранению артефактов из ЭЭГ- записи ложится на врача-специалиста.
Особую важность дифференциальная диагностика приобретает при различных пароксизмальных состояниях, в частности эпилепсии. По данным Jeavons (1983), ошибки дифференциальной диагностики весьма существенны, ее гипердиагностика эпилепсии составляет до 20–25% всех случаев впервые диагностированной эпилепсии. Случаи гиподиагностики встречаются реже и составляют, по данным разных авторов, до 10% случаев . В большинстве случаев подобные ошибки связаны не только с особенностями течения заболевания и трудностью верификации его клинической картины, но и с неправильной интерпретацией данных электрофизиологических исследований и, чаще всего, с восприятием артефактов в качестве истинной биоэлектрической активности головного мозга (БЭАГМ).
Цель данной работы состоит в демонстрации, предложении методик определения и классификации наиболее характерных ЭЭГ-артефактов, возникающих при проведении ЭЭГ-исследования.
Материалом для исследования послужил анализ ЭЭГ-записей пациентов различных возрастов, проходивших ЭЭГ-исследование для исключения различных патологических состояний (согласно рекомендациям H. Luders , W. Penfield ).
Результаты
По происхождению артефакты ЭЭГ-записи можно разделить на физические, возникновение которых связано с различными техническими (технологическими) погрешностями, и физиологические, в возникновении которых принимают участие различные физиологические процессы организма. Наиболее часто из физических артефактов встречаются: сетевая наводка, телефонный артефакт, обрыв проводника, плохой контакт электрода, артефакт высокого импеданса. Из физиологических артефактов часто регистрируются: ЭКГ-артефакт, сосудистый РЭГ-артефакт, кожно-гальванический артефакт (реакция КГР), глазодвигательный артефакт, электроокулограмма (ЭОГ), миографический артефакт – электромиограмма (ЭМГ).
Физические артефакты
Сетевая наводка от сети переменного тока частотой 50 Гц (рис.1) в современных ЭЭГ-регистраторах встречается редко. Причиной ее появления, помимо неисправности аппаратуры, является влияние мощных электромагнитных полей сетевого тока от медицинской аппаратуры (магнитно-резонансной, рентгенологической, физиотерапевтической). Для устранения сетевой наводки необходимо отрегулировать энцефалограф, проверить наличие заземления аппаратуры, нарушение контакта в электродных проводниках. В случае необходимости проведения исследования вблизи источников электромагнитных излучений можно на короткое время выключить все электроприборы, если это невозможно, например, в операционной или палате интенсивной терапии, то можно применить фильтр высокой частоты. Однако следует учитывать, что в этом случае из ЭЭГ исчезают соответствующие частоты биоэлектрической активности головного мозга обследуемого.
Телефонный артефакт. Сходным с сетевой наводкой по происхождению и форме является артефакт от телефонного звонка. Он возникает при расположении телефонного аппарата рядом с пациентом и плохом контакте проводников, что позволяет ЭЭГ-анализатору регистрировать электромагнитные волны, возникающие во время работы телефонного звонка. При последующем анализе при выявлении телефонного артефакта нужно проводить его дифференциальную диагностику со сходными физиологическими графоэлементами, такими как сонные веретена и группы заостренных βволн по типу «щеток» (феномена низкоамплитудной быстрой активности lafa) (рис. 2).
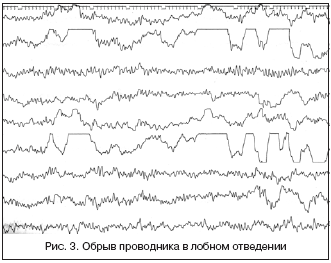
Полный обрыв проводника (потеря контакта с пациентом). Для этого артефакта характерны резкие скачки потенциала с «зашкаливанием» (рис. 3). Чаще всего они появляются при обрыве соединительного провода, плохой установке электрода, поляризации электрода или при накоплении электрических зарядов на теле обследуемого пациента. В таких случаях нужно проверить целостность проводов, соединяющих электроды с входной коробкой электроэнцефалографа.
При обрыве соединительного провода или появлении потенциала поляризации необходимо заменить электрод. По данным Л.Р. Зенкова , потенциалы поляризации чаще появляются при использовании дешевых медных и латунных электродов, подвергнутых некачественному золочению или серебрению; для устранения подобной ситуации электроды подвергают хлорированию.
Статический разряд. Данный артефакт чаще всего возникает в условиях низкой влажности, проявляясь в виде единичных электромагнитных всплесков (рис. 4). Для устранения электрических зарядов с тела можно переустановить электроды, подвергнуть кожу под электродом абразии специальной пастой (мелкой наждачной бумагой или стерильной инъекционной иглой) до легкого покраснения, не повреждая дермы, предложить пациенту снять синтетическую одежду.
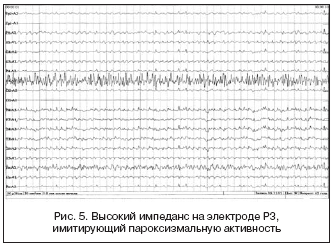
Артефакт высокого импеданса. Возникает при неправильном наложении электрода на кожу пациента, высыхании контактного геля или отхождения электрода от кожной поверхности. Артефакт характеризуется выявляемой под одним электродом продолженной островолновой активностью, симулирующей электромиограмму. Устраняется при восстановлении контакта электрода с кожей пациента и проводящей средой (рис. 5).
Физиологические артефакты
Как правило, их возникновение обусловлено различными биологическими процессами, протекающими в организме пациента. Наиболее часто в ЭЭГ-записи встречаются электрокардиограмма (ЭКГ-артефакт), реограмма (РЭГ, РГ-артефакт), кожно-гальваническая реакция (КГР-артефакт), электромиограмма (ЭМ-артефакт) и др. Ниже представлены наиболее характерные изменения ЭЭГ-записи, вызываемые физиологическими артефактами.
ЭКГ-артефакт. Чаще всего возникает у обследуемых, страдающих повышением артериального давления, преимущественно в монополярных и поперечных биполярных отведениях. Его возникновение связывают с повышением активности симпатической нервной системы, что облегчает проведение ЭКГ-сигнала на периферийные ткани. ЭКГ-артефакт (рис. 6) представлен ритмичными острыми комплексами, имитирующими эпилептиформную активность – доброкачественный эпилептиформный паттерн детства (ДЭПД), но в отличие от нее лишен медленно-волнового компонента или в случае имитации ДЭПД – его частота устойчива и совпадает с частотой комплексов QRS на ЭКГ, поскольку для ДЭПД ритмичность и совпадение с QRS комплексами не характерны.
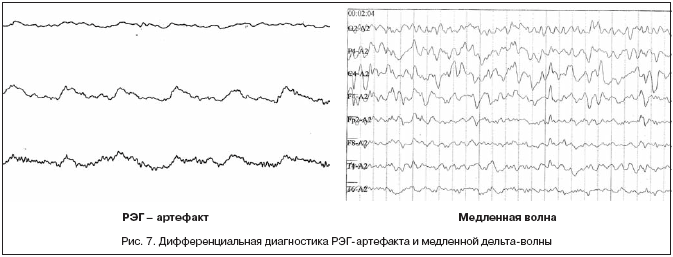
Сосудистый РЭГ-артефакт. Также у больных, страдающих повышением артериального давления, часто наблюдается РЭГ-артефакт, который появляется при установке электрода над поверхностью пульсирующего сосуда. Он имеет характерный для реограммы вид, включающий крутой подъем – анакроту и более пологий спуск – катакроту. Может симулировать дельта- активность (рис. 7). Выявление РЭГ-артефакта, как правило, не представляет большого труда, поскольку его основной графоэлемент имеет характерную форму и выявляется чаще всего под конкретным электродом. Устраняется РЭГ-артефакт небольшим смещением электрода в сторону (из зоны сосуда).
Кожно-гальванический артефакт (реакция КГР). Возникает вследствие активации парасимпатической нервной системы больного и повышения потоотделения, вследствие чего происходит общее цикличное изменение импеданса кожных покровов и системы кожа-электрод. На ЭЭГ регистрируются медленно-волновые «тренды», имитирующие смещение электродов. Подавить этот артефакт можно дополнительным обезжириванием кожных покровов пациента, а в случае неэффективности протирания кожи можно ограничить нижнюю полосу пропускания электроэнцефалографа до 0,1 с (рис. 8).
Глазодвигательный артефакт, электроокулограмма. Проявляется в виде медленно-волновых колебаний во фронтополярных отведениях частотой 0,3–2 Гц. Определенные сложности представляет его дифференциальная диагностика с медленно-волновой активностью глубинных отделов лобных долей головного мозга (рис. 9). Возникновение ЭОГ связано с изменением положения глазного яблока (сетчатки). Для ЭОГ характерно затухание амплитуды от лобных отведений по направлению к затылочным, а также симметричность и стереотипная форма потенциалов. Устранить ЭОГ можно, попросив пациента зафиксировать глазные яблоки, придерживая веки собственными пальцами.
Миографический артефакт, электромиограмма. ЭМГ выявляется при мышечном напряжении лобных, жевательных и затылочных мышц. Она может быть спровоцирована как спонтанным напряжением пациента, так и его непроизвольной реакцией на чрезмерно плотно одетую фиксирующую электроды систему.
Дифференцировать ЭМГ следует с β-ритмом, сонными веретенами и спайковой активностью на ЭЭГ (рис. 10). β-ритм отличается от ЭМГ меньшей амплитудой колебаний, неправильным и нерегулярным ритмом. Сонные веретена представляют собой модулированные, диффузные колебания частотой 11–15 Гц, амплитудой около 50 мкВ, продолжительностью от 0,5 до 3 с. Спайковая активность – это потенциалы с острой формой, длительностью 5–50 мс, их амплитуда может превышать фоновую активность в десятки и даже тысячи раз. Устранить ЭМГ можно, предложив обследуемому не сжимать зубы, приоткрыть рот, расслабить мышцы лба и шеи. Если после всех вышеизложенных мероприятий регистрация ЭМГ-артефакта сохраняется, то можно использовать фильтры высоких частот с ограничением полосы пропускания свыше 15 или 30 Гц.
Обсуждение и выводы
Многообразие проявлений артефактов ЭЭГ-записи, трудности в их устранении, а также их сходство с истинными ЭЭГ-паттернами часто заставляют начинающих специалистов отрицать диагностическую ценность метода ЭЭГ в клинической практике, направляя пациентов на другие, подчас дорогостоящие диагностические методы, основанные на иных физических принципах. Тем не менее, как показано выше, выявление, устранение и дифференциальная диагностика ЭЭГ-артефактов не представляет какую-либо сложную и неразрешимую для специалиста проблему.
ЭЭГ-артефакты имеют определенные характеристики, что позволяет отделить их от основной записи (табл. 1, 2), поэтому даже при проведении исследования на современной диагностической аппаратуре специалист должен распознавать и отмечать регистрируемые артефакты, прилагая максимальные усилия к их устранению из основной ЭЭГ-записи, но вместе с тем, полное устранение физиологических артефактов не всегда необходимо, т.к. именно их наличие может косвенно указывать на основную медицинскую патологию, по поводу которой пациент и обратился к врачу.
Возможно, подобные недостатки можно разрешить посредством изменения подготовки специалистов, проводящих нейрофизиологические исследования, с выделением в курсе обучения отдельных тем, посвященных диагностике ЭЭГ-артефактов.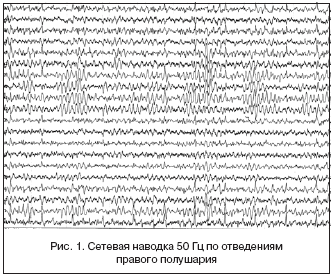




Литература
1. Гуляев С.А., Архипенко И.В. и др. Электроэнцефалография в диагностике заболеваний нервной системы. – Владивосток: изд-во ДВГУ, 2012. 200 с.
2. Зенков Л.Р. Электроэнцефалография с элементами эпилептологии. – Таганрог: Изд–во ТРТУ, 1996.
3. Мухин К.Ю., Петрухин А.С., Глухова Л.Ю. Эпилепсия: атлас электроклинической диагностики. – М.: Альварес Паблишинг, 2004. 440 с.
4. Петрухин А.С., Мухин К.Ю., Глухова Л.Ю. Принципы диагностики и лечения эпилепсии в педиатрической практике. – М., 2009. 43 с.
5. Luders H., Noachtar S. eds. Atlas and Classification of Electroencephalography. –Philadelphia: WB Saunders, 2000. 208 p.
6. Penfield W., Jasper H. Epilepsy and the Functional Anatomy of the Human Brain. – Boston: Little, Brown & Co, 1954. 469 p.



