Содержание
- Особенности анатомического строения
- Метод ДЭЭ
- Показания и противопоказания к ДЭК
- Подготовка и порядок проведения
- Восстановительный период и возможные осложнения
- Эксцизия шейки матки: суть, показания, проведение, последствия и восстановление
- Показания и противопоказания к эксцизии шейки матки
- Подготовка к процедуре эксцизии
- Техника проведения манипуляции
- Последствия и результаты эксцизии шейки матки
- Виды операций
- Возможные осложнения
- Определение
- Виды эксцизий
- Осложнения
Особенности анатомического строения
Диатермоэксцизия используется в связи с патологиями шейки матки. Особенности строения шейки матки нередко становятся причиной развития доброкачественных и предраковых состояний.
Шейка матки является предметом пристального внимания во время гинекологического обследования. По состоянию шейки матки можно судить о репродуктивном здоровье женщины.
Шейка выглядит как мышечная трубка между маточным телом и влагалищем. Это не самостоятельный орган, вопреки распространённому мнению. Шейка, являясь самой нижней и узкой частью матки, образована за счёт сужения тела к влагалищу. Шейка может быть как конической, так и цилиндрической формы.
Шейка матки состоит из двух частей:
- влагалищная;
- надвлагалищная.
Надвлагалищная часть не визуализируется при осмотре, так как примыкает к телу матки. Диатермоэксцизия проводится по поводу патологий влагалищной части шейки матки. Этот участок примыкает к влагалищу и визуализируется в зеркалах во время гинекологического осмотра.
В норме участок надвлагалищной части шейки матки выглядит как бледно-розовый эпителий с гладкой блестящей поверхностью. Существенное значение имеет однородность цвета и текстуры. Специфический вид поверхности придаёт эпителий, который имеет плоский многослойный характер.
Клетки плоского многослойного эпителия располагаются в несколько рядов. В самом нижнем базальном слое находятся незрелые клетки, имеющие округлую форму и одно большое ядро. По мере своего созревания клетки поднимаются в более высокие слои, постепенно уплощаясь. В верхнем слое зрелые клетки являются старыми. Клетки уплощаются, их ядро уменьшается. Благодаря своей способности слущиваться они обновляют эпителий. При изменении клеточной структуры элементы становятся бесформенными, а количество их ядер увеличивается. Такие атипичные клетки не могут адекватно функционировать, вызывая различные нарушения. Нередко диспластические изменения подлежат лечению посредством электроэксцизии.
В некоторых случаях под воздействием неблагоприятных факторов возникает нарушение целостности ткани влагалищного слоя матки, называемого эрозией. Если заживление происходит неправильно, слизистая восстанавливается не за счёт плоского многослойного эпителия. Образуется дефект, называемый псевдоэрозией. В гинекологической практике эту патологию нередко лечат при помощи диатермокоагуляции.
Внутри шейки матки определяется цервикальный канал, который соединяет влагалище и тело. Цервикальный канал верхним краем открывается в маточную полость, а нижним – непосредственно во влагалище. Это внутренний и наружный зев, которые выполняют защитную функцию, предупреждая распространение инфекции за счёт физиологического сужения.
Цервикальный канал выстлан однослойным цилиндрическим эпителием. Кроме того, в области подслизистого слоя располагается множество желез, непрерывно продуцирующих защитную слизь. Выработка секрета зависит от уровня эстрогенов. Слизь обладает бактерицидными свойствами, что предотвращает развитие воспалительных процессов.
Два вида эпителия шейки матки соединяются в глубине наружного зева. Переходная область называется зоной трансформации. Известно, что этот участок чувствителен к неблагоприятному воздействию. Именно поэтому большинство патологических состояний шейки матки, которые могут нуждаться в проведении диатермоэксцизии, локализуются в зоне трансформации.

Метод ДЭЭ
Тактика диатермоэксцизии была внедрена в гинекологическую практику в начале двадцатого века. Со временем техника малоинвазивных вмешательств на шейке матки неоднократно претерпевала изменения. Тем не менее электроэксцизия остаётся одним из самых эффективных методов устранения патологий шейки матки.
Для лечения патологий шейки матки применяется воздействие лазера, жидкого азота, радиоволн.
В основе метода диатермоэксцизии воздействие на ткани тока высокой частоты, при этом достигается включение непосредственно в электрическую цепь. В тканях шейки матки электрическая энергия превращается в тепловую, что вызывает процесс расплавления.
Электроэксцизия подразумевает удаление патологической ткани на шейке матки. После диатермоэксцизии, которая осуществляется при помощи электрохирургической аппаратуры, удалённый участок исследуется в лаборатории. При иссечении методом электроэксцизии разрезы одновременно коагулируются, что предупреждает кровоточивость.
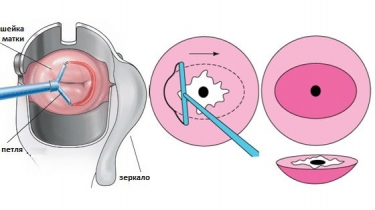
Зачастую ДЭК гинекологи применяют тактику петлевой эксцизии. Под этой манипуляцией понимают удаление посредством поволоки, которая находится под напряжением, патологического участка в виде круга, квадрата или треугольника. Иссечённую ткань после ДЭЭ отправляют на гистологическое исследование.
Показания и противопоказания к ДЭК
Электроэксцизию назначают при различных патологиях шейки матки, которые невозможно вылечить медикаментозным способом. Гинекологи называют несколько основных патологических состояний шейки матки, являющиеся показанием к проведению диатермоэксцизии.
- Неосложнённая псевдоэрозия. Электроэксцизию проводят для лечения псевдоэрозии при отсутствии сопутствующих воспалительных процессов.
- Эндометриоз. Патология подразумевает распространение и прорастание клеток внутреннего слоя матки на шейке матки. Диатермоэксцизию рекомендуют при обширном характере поражения, наличии эндометриоидных кист.
- Дисплазия первой стадии. Это предраковое состояние шейки матки, которое подразумевает изменения клеточной структуры. В большинстве случаев дисплазия протекает латентно. Выявить патологию можно при помощи мазка на онкоцитологию, простой и расширенной кольпоскопии.
- Остроконечные кондиломы. ДЭЭ подходит для удаления остроконечных кондилом шейки матки и влагалища. После удаления образований обязательно проводится гистологическое исследование.
Диатермоэксцизия относится к методикам, включающим обширный список различных противопоказаний. Тем более электроэксцизия является довольно травматичным способом лечения, который может усугубить течение сопутствующих патологий.
Электроэксцизию не назначают в следующих случаях.
- Воспалительные заболевания. Воспалительные процессы органов репродуктивной сферы нуждаются в лечении до проведения диатермоэксцизии. ДЭК выполняют только при отсутствии таких заболеваний воспалительного характера, как кольпит, цервицит, эндометрит. Наличие не леченных половых инфекций также является противопоказанием к выполнению электроэксцизии.
- Злокачественная опухоль. ДЭЭ подходит только при начальных формах дисплазии. Выявление рака шейки матки требует выполнения более обширного хирургического вмешательства. Диатермоэксцизия может вызвать прогрессирование рака. Именно поэтому перед выполнением ДЭК в обязательном порядке исключаются злокачественные опухоли шейки матки. После подтверждения диагноза хирургическое вмешательство сочетают с облучением и химиотерапией.
- Беременность. Выполнение процедуры электроэксцизии может повлечь прерывание беременности.
- Кровотечение. Известно, что кровотечение любой этиологии является противопоказанием к выполнению диатермоэксцизии.
Электроэксцизия не рекомендуется нерожавшим пациенткам. Это связано с высокой травматичностью метода ДЭЭ.
Подготовка и порядок проведения
Перед проведением диатермоэксцизии требуется определённая подготовка. Гинекологи обращают внимание, что подготовка включает как врачебные, так и общие мероприятия.
Медицинская подготовка означает проведение обследования. Перед выполнением электроэксцизии рекомендуется выполнение следующей диагностики.
- Лабораторное обследование. Женщина сдаёт анализы крови, мочи, мазок на флору, онкоцитологию, бакпосев. В некоторых случаях может потребоваться выполнение обследование методом ПЦР на половые инфекции.
- Ультразвуковое исследование органов малого таза. Диагностика позволяет оценить состояние внутренних репродуктивных органов.
- Кольпоскопия. Проводится простая и расширенная процедура. При простом варианте кольпоскопии врач посредством осветительной и увеличительной системы прибора оценивает влагалищный эпителий шейки матки. Расширенная процедура проводится при помощи растворов Люголя и уксусной кислоты. Расширенная кольпоскопия позволяет заподозрить поражение ВПЧ, атипию.
При выявлении воспалительных процессов лечение методом диатермоэксцизии не проводится. Решение вопроса в пользу выполнения электроэксцизии возможно только при условии хороших результатов повторного обследования, которые указывают на отсутствие воспаления.
Самостоятельная подготовка к процедуре включает отказ от половых контактов за несколько дней до ДЭК, использования лекарств, кремов и гелей без назначения врача.
Процедура электроэксцизии выполняется до месячных или после прекращения менструальных выделений. Диатермоэксцизия проводится в амбулаторных условиях, госпитализация обычно не требуется.

Манипуляция ДЭЭ выполняется обычно под местной анестезией. Прижигание осуществляется посредством специального зонда, подразумевающего электрод. Пассивный электрод помещают под крестец. Диатермоэксцизия может быть болезненной. Продолжительность ДЭК составляет обычно не более тридцати минут.
Диатермоэксцизия проводится в несколько этапов.
- Прикрепление к поверхности бедра пассивного электрода.
- Введение гинекологического зеркала, не проводящего электрический ток.
- Определение зоны воздействия при помощи кольпоскопа.
- Обработка поражённой зоны раствором йода или уксусной кислоты с целью визуализации области воздействия.
- Выполнение анестезии.
- Подготовка электрода для проведения эксцизии с различными вариантами расширения.
- Осуществление иссечения, которое проводится в условиях включённого эвакуатора дыма.
- Забор материала в специальный контейнер с целью выполнения последующего гистологического исследования.
После выполнения диатермоэксцизии рекомендовано проведение анализа на наличие атипичных и злокачественных клеток.
Восстановительный период и возможные осложнения
Восстановительный период занимает около месяца. Процедура относится к достаточно травматичным, что проявляется возникновением возможных последствий.
В течение 7-14 дней после электроэксцизии наблюдается отхождение корочки или струпа, образовавшейся в результате воздействия на ткань электрического тока. После отхождения струпа возможно появления незначительного количества кровянистых выделений коричневого оттенка.
Восстановительный период отличается индивидуальным характером течения. У некоторых пациенток могут отмечаться неинтенсивные боли в нижней части живота. В таких случаях возможен приём обезболивающих препаратов.
С целью исключения возможных последствий необходимо соблюдать рекомендации врача и определённые правила:
- исключить половую жизнь, использование тампонов;
- не посещать баню, сауну и не купаться в открытых водоёмах;
- гигиенические процедуры выполнять под душем;
- не поднимать тяжести.
Через месяц пациентка повторно посещает врача с целью контроля излеченности.
После электроэксцизии риск возникновения осложнений составляет до 80%. Гинекологи подчёркивают, что это один из самых травматичных методов лечения патологий шейки матки. Наиболее часто появляются следующие последствия как в восстановительном, так и отдалённом периоде.
- Кровотечение. Кровоточивость возникает в процесс электроэксцизии или после преждевременного отхождения струпа. В некоторых случаях кровотечение приводит к необходимости хирургического вмешательства.
- Сужение и сращение цервикального канала.
- Появление сосудистых расширений и гематом.
- Развитие эндометриоза. Раневая поверхность способствует некоторой задержке менструальной крови в области шейки матки. Это фактор рассматривается в качестве причины появления эндометриоза шейки матки и развития эндометриоидных кист.
- Изменение формы шейки матки, образования рубцовой ткани.
Электроэксцизия не рекомендуется к проведению у нерожавших девушек. Это связано с негативным влиянием ДЭК на ткань шейки матки. Формирование рубцовой ткани приводит к ИЦН при беременности, увеличивает риск выкидыша и преждевременных родов. Травмированная шейка может разорваться как при беременности, так и в родах. Именно поэтому молодым нерожавшим девушкам рекомендуют альтернативные методы щадящего лечения.
Иногда после электроэксцизии отмечается присоединение инфекции. При возникновении интенсивных болей, патологических выделений, подъёме температуры следует немедленно обратиться к врачу.
Эксцизия шейки матки: суть, показания, проведение, последствия и восстановление

Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Одним из современных методов диагностики и лечения гинекологической патологии считается эксцизия шейки матки. Суть процедуры состоит в широком удалении участка патологически измененных тканей при помощи специальной тонкой стальной или вольфрамовой петли, по которой идет электрический ток низкого напряжения или радиоволны, дающие возможность разрезать ткани и коагулировать при этом кровоточащие сосуды.
Патология шейки матки в последние десятилетия значительно «омолодилась»: среди пациенток преобладают не рожавшие девушки и молодые женщины 25-40 лет. И если псевдоэрозию или воспаление можно попробовать устранить консервативными методами, то такие серьезные изменения, как дисплазия, лейкоплакия, полипы требуют радикального подхода, коим и становится эксцизия.
В ходе эксцизии шейки матки специалист гинеколог получает участок ткани, который достаточен для последующего морфологического исследования. Гистологический анализ — важнейшее условие проведения эксцизии, ведь именно он станет ключом к установке точного диагноза и поможет выбрать оптимальный способ лечения.
Эксцизия может быть проведена амбулаторно и не требует общей анестезии, что позволяет использовать метод для обследования и лечения широкого круга пациенток без госпитализации. Благодаря массе плюсов методика стала одной из наиболее популярных в гинекологической практике.
Преимуществами эксцизии шейки матки перед традиционной ножевой биопсией считаются:
- Малая травматичность наряду с возможностью забора достаточно большого объема ткани для гистологического исследования;
- Минимальный риск рубцовой деформации и других осложнений;
- Возможность достижения сразу двух целей: и диагностика, и лечение, если эксцизионная петля полностью захватит и срежет измененный участок шейки матки.
Показания и противопоказания к эксцизии шейки матки
Поводом к эксцизии шейки матки может стать любое патологическое изменение органа — от эрозии и до подозрений на злокачественный рост. Процедура показана при:
- Дисплазии покровного эпителия шейки матки любой степени, рецидиве тяжелой дисплазии после проведенного ранее хирургического лечения;
- Псевдоэрозии или истинной эрозии;
- Наличии наботовых кист;
- Лейкоплакии;
- Полипообразовании;
- Кондиломах;
- Наличии рубцов, деформирующих шейку матки;
- Эндометриозе шейки;
- Расхождении в результатах цитологического анализа и биопсии (в качестве уточняющего метода);
- Интраэпителиальном (неинвазивном) раке.
Эксцизию нельзя проводить в случае диагностированной инвазивной карциномы или при подозрении на рак шейки матки, в период менструации, при воспалении и инфекциях половых путей, острых общих инфекциях, при маточном кровотечении. Процедура может представлять опасность для пациенток с нарушением свертываемости крови, имплантированным кардиостимулятором. Кроме того, она противопоказана беременным женщинам и кормящим мамам.
Подготовка к процедуре эксцизии
Учитывая, что петлевая эксцизия шейки матки — метод хирургический, перед его назначением лечащий врач не только убедится в исчерпанности всех возможных консервативных способов лечения, но и назначит полноценное обследование, которое обеспечит безопасность операции.
Амбулаторно по месту жительства можно сдать анализы крови и мочи, пройти исследования на ВИЧ, гепатиты, сифилис, сделать флюорографию и ЭКГ. В обязательном порядке пациентка проходит осмотр гинеколога, который производит забор материала для цитологического исследования, а также мазок на микрофлору. Кольпоскопия дает возможность рассмотреть шейку матки с 10-25-кратным увеличением.
Какой-либо специфической подготовки к эксцизии, за исключением обследований, нет. Собираясь на процедуру, женщина принимает душ, уделяя особое внимание интимной гигиене. Если к назначенной дает возникли какие-либо изменения (выделения, поднялась температура, раньше срока наступила менструация и т. д.), то о них обязательно нужно сообщить лечащему врачу. Возможно, эксцизию придется на некоторое время отложить.
За полторы-две недели до вмешательства нужно будет отменить все кроверазжижающие средства, витамин Е, нестероидные противовоспалительные препараты из-за риска кровоточивости. Важно сообщить врачу о наличии аллергии на медикаменты, имеющемся опыте применения местных анестетиков.
Эксцизия шейки матки назначается в первой фазе менструального цикла после полного прекращения естественных менструальных выделений (чаще всего на 6-8 день). Процедура проводится натощак. Слишком мнительным и беспокойным пациенткам врач может предложить легкие седативные средства или инъекцию успокоительного препарата непосредственно перед манипуляцией.
На этапе подготовки пациентка может определиться с выбором клиники и специалиста. Эксцизию можно сделать как в обычных государственных лечебных учреждениях, так и в частных на платной основе. Главное условие безопасности и эффективности — опытный, высококвалифицированный специалист, а на это обстоятельство далеко не всегда влияет стоимость обследования.
Техника проведения манипуляции
Вмешательства на шейке матки могут быть довольно болезненными, поэтому эксцизию проводят в условиях местной анестезии. Непосредственно перед манипуляцией гинеколог производит кольпоскопию — осмотр стенок влагалища и самой шейки при помощи световода и специальной лупы (эндоскоп). Этот этап позволяет точно определить локализацию патологии и ее пределы, соответственно, последующее иссечение ткани будет прицельным.
В зависимости от вида используемой энергии, различают несколько видов эксцизии шейки матки:
- Петлевая электроэксцизия;
- Радиоволновой метод;
- Применение лазера;
- Диатермоэксцизия.
 При петлевой электроэксцизии в качестве действующей энергии выступает электрический ток, который разрезает ткани, коагулирует их, запаивает сосуды. Манипуляция всегда проводится после обезболивания ввиду болезненности действия электрического тока. Минусами петлевой техники могут считаться вероятные ожоги и рубцы, повреждение соседних тканей, неудовлетворительное качество полученной для морфологического исследования ткани.
При петлевой электроэксцизии в качестве действующей энергии выступает электрический ток, который разрезает ткани, коагулирует их, запаивает сосуды. Манипуляция всегда проводится после обезболивания ввиду болезненности действия электрического тока. Минусами петлевой техники могут считаться вероятные ожоги и рубцы, повреждение соседних тканей, неудовлетворительное качество полученной для морфологического исследования ткани.
В зависимости от того, какие размеры и конфигурацию имеет очаг поражения, индивидуально подбирается соответствующая петля (квадратная, треугольная, большего или меньшего размера). На бедре или в ягодичной области располагается пассивный электрод, затем врач выбирает мощность воздействия.
Пациентка в ходе электроэксцизии находится в гинекологическом кресле в положении полулежа. Благодаря анестезии она не испытывает никакого дискомфорта. Для обеспечения обзора и доступа к шейке матки во влагалище вводится гинекологическое зеркало, после чего гинеколог петлей иссекает патологически измененную ткань. При большой площади поражения может потребоваться несколько таких «срезов» ткани. Поврежденные в ходе эксцизии сосуды коагулируются.
Сургитрон
Одним из самых известных аппаратов для радиоволновой эксцизии шейки матки считают Сургитрон, который генерирует радиоволны, аккуратно и практически безболезненно отсекающие измененные ткани от здоровых. Особенно активно радиоволновая эксцизия проводится при псевдоэрозиях у молодых, не рожавших пациенток, так как считается, что после такой процедуры не возникает рубцов, а сама она прекрасно переносится.
Техника проведения радиоволновой эксцизии аналогична описанной выше и включает анестезию, введение зеркала для обзора, иссечение тканей аппаратом. Радиоволновая методика имеет ряд весомых преимуществ перед другими способами:
- Низкая травматичность — считается, что радиоволны не способны повреждать нормальную ткань;
- Быстрая регенерация без рубцевания;
- Малая болезненность как в ходе манипуляции, так и после нее;
- Дезинфицирующий эффект радиоволн дает крайне низкую вероятность инфицирования.
Немаловажным плюсом радиоволновой эксцизии считают и хорошее качество ткани, которая отправляется на гистологическое исследование. Отсутствие ожогов и некроза в биоптате позволяет тщательно оценить имеющиеся изменения в эпителиальном и подлежащем слоях, определить наличие и степень дисплазии, характер воспаления и т. д., что делает диагноз очень точным, а последующее лечение — высокоэффективным.
Помимо электро- и радиоволнового метода, возможно применение лазера. Этот способ отличается высочайшей эффективностью, отсутствием рубцов после заживления, безболезненностью, однако дороговизна оборудования препятствует его повсеместному применению.
Диатермоэксцизия занимает около получаса и требует местной анестезии. Этот метод травматичнее описанных выше, дает довольно высокую вероятность рубцевания, а посему не может быть использован для женщин, планирующих беременность и роды. Таким способом может быть проведена эксцизия полипа шейки матки или удаление участков дисплазии.
Последствия и результаты эксцизии шейки матки
Несмотря на то, что эксцизия шейки матки признана безопасным методом диагностики и лечения, после нее могут возникнуть некоторые осложнения. Вероятность их минимальна, но пациентка заранее должна быть предупреждена врачом о такой возможности.
Последствиями эксцизии могут быть:
- Избыточная кровоточивость поврежденных в процессе иссечения ткани сосудов — при недостаточной их коагуляции во время процедуры, несоблюдении женщиной ограничений в послеоперационном периоде;
- Сужение шеечного канала при удалении крупных фрагментов шейки, что влечет рубцовые изменения;
- Рубцовая деформация влагалищной части шейки;
- Болевой синдром;
- Инфицирование — чаще по вине пациентки, пренебрегающей рекомендациями касательно периода заживления.
Этих последствий вполне можно избежать, если после правильной подготовки пациентки манипуляцию будет проводить квалифицированный специалист, а в восстановительный период женщина будет тщательно соблюдать все предписания врача.
Электроэксцизия шейки матки проводится в амбулаторных условиях, поэтому в тот же день пациентка может быть отпущена домой, однако первые несколько часов целесообразно провести под контролем специалистов. Если негативных последствий не возникнет — можно смело отправляться домой для дальнейшего восстановления.

Реабилитация после эксцизии занимает до полутора месяцев, на протяжении которых рубцуется появившаяся в ходе манипуляции рана, и восстанавливается покровный шеечный эпителий. Не стоит пугаться столь длительного срока: женщина вполне может вести привычный образ жизни, работать, но с некоторыми ограничениями:
- Придется исключить любые половые контакты — высок риск не только инфицирования раны, но и кровотечения, механической травмы не до конца заживших тканей;
- Под запретом тепловые процедуры — горячая ванна, сауна или баня должны быть заменены обычным гигиеническим душем;
- Нельзя плавать в бассейне и открытых водоемах;
- Физические нагрузки, поднятие тяжестей под строгим запретом;
- Использование тампонов, спринцевание противопоказаны.
Очень важно до полного заживления шейки после эксцизии соблюдать гигиенические правила для предупреждения проникновения инфекции и ускорения регенерации. В случае необходимости в первые несколько дней могут применяться анальгетики, а при большом риске инфицирования — антибактериальные препараты.
В первые неделю-полторы пациентку могут беспокоить кровянистые выделения. Они не должны быть обильными, содержать посторонние примеси, провоцировать боль. В случае, если выделений становится много, они приобретают неприятный запах, появляется примесь гноя, повышается температура тела, беспокоит сильная боль в животе — нужно срочно обращаться к гинекологу.
Помимо благополучного восстановления после операции, пациенток беспокоит еще один немаловажный вопрос: каково будет заключение после гистологического исследования иссеченных тканей? Время ожидания результата обычно не превышает двух недель.
Морфологический анализ может показать наличие псевдоэрозии, воспалительного процесса, участков повреждения, эктопии эпителия шеечного канала. В более серьезных случаях появляется указание на дисплазию с обозначением ее степени. При дисплазии эпителия шейки матки 1-2-ой степени женщина наблюдается у гинеколога по месту жительства. При тяжелой дисплазии, наличии признаков рака пациентка направляется для дальнейшего наблюдения и обследования к онкологу или онкогинекологу.
Эксцизия шейки матки представляет собой процесс удаления (иссечения) поврежденных тканей, которые имеются в этом органе. Данная процедура проводится различными способами, наиболее эффективными и безопасными из которых считаются лазерная и радиоволновая хирургия.
Кроме того, врачи используют электрохирургическое вмешательство (петлевая эксцизия шейки матки), которое несмотря на широкое использование обладает рядом недостатков.
Диагноз имеет значение
Имея представление о том, что такое эксцизия шейки матки, необходимо определиться и с диагнозами, при которых эта процедура необходима. Чаще всего эксцизия назначается при дисплазии и обширной эрозии, при кисте и эндометриозе, а также при наличии на матке рубцовой ткани, при условии, что консервативные методы лечения не дали необходимых результатов. При этом для своевременной диагностики различных женских заболеваний проводят обследование под названием биопсия шейки матки. Проводится это обследование различными способами.
Подготовка к операции
Радиоволновая эксцизия шейки матки, как и ее иные разновидности, требует тщательной подготовки. Необходимо сдать анализы и пройти полный курс обследований, дождаться результатов кольпоскопии и мазков на флору и цитологию. Важнейшим исследованием при подготовке к электроэксцизия шейки матки, как и к иному виду иссечения, является биопсия с гистологическим исследованием материала, а также коагулограмма и ЭКГ. Оценивается общее состояние здоровья женщины, которое должны быть удовлетворительным. Важно чтобы женщина не болела инфекционными и венерическими заболеваниями, не страдала воспалениями органов малого таза. Аргоноплазменная эксцизия шейки матки и иные разновидности иссечения не проводятся, если у женщины обнаружен рак этого органа или имеется злокачественное новообразование.
Лазерное усечение шейки матки
Данная процедура считается самым оптимальным способом иссечения, который выработала современная медицина. Она проводится под местным наркозом в гинекологическом кресле и не занимает более 20 минут. Лазерное усечение отличается безболезненностью и эффективностью.
Радиохирургическая эксцизия шейки матки
Данный вид лечения также имеет прекрасные показатели и проводится с использованием высокочастотных аппаратов, вырабатывающих электромагнитные волны различных частот. Он не требует непосредственного контакта с пораженным участком. Кровотечение после эксцизии шейки матки бывает крайне редко и является скорее исключением.
Электрохирургическое или петлевое иссечение
Этот способ в настоящее время является самым распространенным, но и наиболее болезненным. Несмотря на то, что этот способ иссечения называют еще бескровным, здесь допускаются выделения после эксцизии шейки матки.
Диатермоэксцизия шейки матки
Эта процедура проводится также на кресле гинеколога c использованием стержня электрода-конизатора, который и осуществляет своеобразный прожиг пораженного пространства. Здесь возможно кровотечение и некоторые осложнения. Очень похожа с этим видом иссечения процедура диатермоэлектроэксцизии, которая проводится для лечения умеренной дисплазии. Больная ткань шейки матки удаляется при помощи специальной петли, нагреваемой электрическим током.
Эксцизионная биопсия
Если у женщины была обнаружена опухоль или лимфатический узел, то рационально использовать не иссечение, а провести эксцизионную биопсию, под которой подразумевается удаление всего патологического очага.
Последствия эксцизии шейки матки
Среди последствий эксцизии шейки матки выделяют: не проходящий в течение нескольких недель зуд; обильные кровотечения; болевые ощущения в области матки. Крайне редко возникают инфекции и рубцовостенотическая патология цервикального канала. При наличии последней патологии у женщины возможны сложности с зачатием и родами. В остальном нет проблем для успешной беременности после эксцизии шейки матки.
Виды операций
При хирургическом лечении патологий шейки матки специалисты задействуют различные методики. Способ проведения оперативного вмешательства подбирается для каждой больной в индивидуальном порядке, с учётом таких факторов:
- возрастная группа;
- степень тяжести патологии;
- планирование в будущем беременности;
- наличие сопутствующих болезней и т. д.
Лазерная
В ходе хирургической процедуры на очаг поражения оказывается точечное воздействие лазерным лучом. На поверхности шейки матки не образуются рубцы, быстро протекает реабилитация, обычно не возникает осложнений.
Радиоволновая
Эта высокоэффективная бесконтактная методика идеально подходит для женщин, планирующих беременность. На ткани шейки матки в ходе хирургической манипуляции будет оказано наименьшее тепловое воздействие.
После радиоволновой эксцизии больные быстро проходят реабилитацию, с минимальным процентом осложнений. На поверхности шейки матки не образуются рубцы.

Петлевая
Специалист перед началом манипуляции должен посредством гинекологического зеркала определить размер очага поражения, чтобы правильно подобрать диаметр петли. Параллельно под ягодичные мышцы больной подкладываются пассивные электроды.
Аппарат настраивается на необходимую мощность, далее одним движением срезается патологический очаг, без повреждения здоровых тканей.
Диатермоэксцизия
Эта методика часто задействуется в гинекологии при лечении разных аномалий шейки матки. Несмотря на то, сегодня проводятся более щадящие хирургические манипуляции, диатермоэксцизия обеспечивает высокий результат.
Возможные осложнения
Как и вследствие любой другой операции, после эксцизии шейки матки у больных могут возникать различного плана осложнения. При выявлении дискомфорта или неприятной симптоматики женщины должны обратиться к лечащим врачам для консультации и получения назначений.
Кровотечение
С этой проблемой сталкивается не более 5% больных. При открытии кровотечения им выполняют тампонаду. При интенсивной потере крови проводят электрокоагуляцию сосудов.
Инфицирование
С этим осложнением после эксцизии на шейке матки могут столкнуться те пациентки, которым хирургическая процедура проводилась с нарушением правил антисептики и асептики. В таких случаях возникает воспалительный процесс, интенсивность которого стремительно возрастает на фоне сниженного иммунитета.
Внимание! Заподозрить такое осложнение женщины смогут по наличию гнойных выделений из влагалища. У них также может появиться болевой синдром в нижней части брюшины, дискомфорт, зуд.
Рубцевание шейки матки, стеноз цервикального канала
Такое осложнение возникает не более чем у 3% прооперированных женщин. Как правило, с патологией сталкиваются пациентки, которым была проведена на шейке матки электроэксцизия. На фоне сужения цервикального канала у них может развиться бесплодие.
Если на органе появятся рубцы, то в скором времени возникнет цервикальная недостаточность, провоцирующая у беременных самопроизвольные аборты или преждевременные роды.

Определение
Эксцизия – это хирургическая процедура в гинекологии, которая предполагает удаление некоторых частей тканей маточной шейки тем или иным методом.
Используется 2 основных способа, о которых будет рассказано ниже. Это относительно малотравматичное вмешательство, которое можно назвать скорее манипуляцией, нежели операцией. Доступ к органу получают через влагалище, ткани забираются с влагалищной части шейки, потому раневая поверхность настолько минимальна, насколько это возможно в такой ситуации.
Проводится такое вмешательство с двумя целями – лечебной и диагностической. Под его лечебным значением предполагается то, что в ходе него можно полностью удалить патологические ткани, что само по себе улучшает состояние пациентки даже без назначения дополнительного лечения. Под диагностическим значением имеется ввиду, что удаление происходит таким образом, что отсеченная ткань доступна для дальнейшего исследования. После удаления врач помещает ее в раствор и отправляет в лабораторию, где из нее изготавливается препарат для дальнейшего изучения.
По результатам такого изучения клеточного строения можно поставить или подтвердить диагноз о наличии изменений в клетках. В частности, можно поставить диагноз рак, лейкоплакия, дисплазия и другие. Своевременное проведение такой манипуляции позволяет поставить диагноз максимально точно, а лечение начать максимально своевременно.
Виды эксцизий
Вмешательство, хотя и преследует одну и ту же цель, и имеет всегда один и тот же смысл (удалить пораженные ткани таким образом, чтобы их можно было использовать для дальнейшего исследования), может, тем не менее, выполняться разными способами и методами. Порой, они отличаются настолько, что имеют разные показания и противопоказания и разный по длительности и характеристикам реабилитационный период. Наиболее оптимальный метод в каждом конкретном случае подбирает специалист.
Электроэксцизия (диатермоэксцизия)
Вмешательство выполняется с помощью специальной петли, которая разогревается до высоких температур. Она достаточно тонкая, потому ткани на шейки матки ею буквально срезаются. Принцип действия в одновременном разрезе тканей и коагуляции кровеносных сосудов.
Радиоволновая эксцизия
Радиоволновым ножом можно делать разрезы любого характера и модификации. И, как и у лазера, его плюсы в задействовании бесконтактного метода, отсутствии рубца и спаек, одновременной коагуляции сосудов и обеззараживании поверхности. С технической точки зрения он действует иначе – радиоволны разрушают структуру клеток, вызывая их распад. В некоторых случаях существуют ограничения к применению такого метода у больных с онкологией.
Для того чтобы подготовится к данному вмешательству, необходимо пройти несколько диагностических исследований. Они назначаются для того, чтобы установить наличие противопоказаний у пациентки, и избежать негативных последствий процедуры. Перед тем, как будет выполнена эксцизионная биопсия шейки матки, нужно сдать следующие анализы:
- Мазок из влагалища на микрофлору;
- Общий и биохимический анализы крови;
- Коагулограмма;
- Анализ крови на ВИЧ, гепатит, сифилис.
Кроме анализов могут потребоваться также некоторые исследования и консультации:
- Консультация гинеколога и осмотр;
- Консультация терапевта;
- УЗИ.
В редких случаях вмешательство выполняется срочно, а не планово. Тогда могут быть отменены некоторые исследования.
Осложнения
Какие же последствия и осложнения способна принести данная процедура? Это зависит от того, каким методом она проводилась. Как уже говорилось выше, радиоволновое и лазерное вмешательство наименее травматичные, они позволяют проводить вмешательство максимально просто и быстро, при этом вероятность развития каких либо последствий минимальна. Не формируется ни рубцов, ни спаек, также нет риска инфицирования, так как метод неконтактный.
Сложнее дело обстоит с диатермокоагуляцией и удалением петлей или «холодным» ножом. Такое вмешательство способно привести к формированию рубца и спаек, которые в последствие могут осложнить процесс зачатия или вызвать бесплодие. Также есть риск развития кровотечения и воспалительного процесса. Также может произойти инфицирование.
Беременность после эксцизии шейки матки в общем случае возможна уже через полгода и ничем не осложняется. Однако точнее согласовать время начала попыток зачатия нужно с врачом, так как он сможет определить этот период точнее, исходя из индивидуальных особенностей организма и скорости заживления раневой поверхности.