Опубликовано в 2020, Выпуск № 05(95) Май 2020, МЕДИЦИНСКИЕ НАУКИ | Нет комментариев
РОСТО-ВЕСОВЫЕ ПОКАЗАТЕЛИ НОВОРОЖДЕННЫХ ПРИ НЕКОТОРЫХ ВАРИАНТАХ ЛОКАЛИЗАЦИИ ПЛАЦЕНТЫ И НИЗКОМ ПЕРИНАТАЛЬНОМ РИСКЕ
Научная статья
Самчук П.М.1, *, Азоева Э.Л.2
1 ORCID: 0000-0001-7882-8922;
2 ORCID: 0000-0002-3711-2423;
1 Первый Московский Государственный медицинский университет имени И. М. Сеченова, Минздрава России
(Сеченовский Университет), Москва, Россия;
2 ГБУЗ «ГКБ имени В.В. Вересаева ДЗМ», Москва, Россия
* Корреспондирующий автор (dr_samchukmail.ru)
Аннотация
Место расположения плаценты в матке, имеет большое значение для развития плода, что связано с интенсивностью кровоснабжения разных отделов матки. Статистически значимым явилось расположение плаценты по переднему сегменту беременной матки (р <0,05). Проведено изучение росто-весовых показателей 105 новорожденных в зависимости от некоторых вариантов локализации плаценты в матке. Масса новорожденных при расположении плаценты на задней стенке, достоверно была выше по отношению к другим зонам.
Ключевые слова: плацента, матка, беременность, новорожденный, росто-весовой показатель.
STATURAL-WEIGHT VALUES OF BABIES WITH SOME CASES OF LOCALIZATION OF PLACENTA AND LOW PERINATAL RISK
Research article
Samchuk P.M.1, * Azoeva E.L.2
1 ORCID: 0000-0001-7882-8922;
2 ORCID: 0000-0002-3711-2423;
2 SBEI «State Clinical Hospital named after V.V. Veresaeva, Moscow Health Department,” Moscow, Russia
* Corresponding author (dr_samchukmail.ru)
Keywords: placenta, uterus, pregnancy, newborn, growth-weight indicator.
Введение
Общепринято считать, что плацента в норме может располагаться по передней или задней стенке беременной матки, что обусловлено благоприятными условиями развития плодного яйца в этой зоне. Наряду с этим до конца не выяснен механизм выбора места прикрепления плодного яйца. В эру до ультразвуковой эхографии, одной из теорий, рассматривалось влияние силы гравитации на нидацию бластоцисты в зависимости от положения тела женщины . Имеются достоверные подтверждения, что плодное яйцо не прикрепляется в области локализации миоматозных узлов с тенденцией роста в полость матки или в местах повреждения внутренней оболочки в результате предыдущих травматичных выскабливаний , . Появление ультразвукого метода исследования, позволило детально изучить плаценту и получить информацию о ее локализации, толщине, структуре . По данным В.Е. Радзинского (2007) в двух третьих (2/3) случаев имплантация происходит в заднюю стенку матки, а в одной третьей (1/3) в переднюю , . В тоже время, некоторые авторы отмечают, что локализация плаценты по передней стенке встречается чаще, чем по задней , , . В различные сроки беременности локализация плаценты изменяется из-за миграции от нижних отделов матки ко дну в сторону лучшего кровоснабжения , . Окончательное заключение о расположении плаценты следует делать по результатам ультразвуковой эхографии в конце беременности , . Место расположения плаценты в матке, имеет большое значение для развития плода, также в генезе макросомии, что связано с интенсивностью кровоснабжения разных отделов матки , . Многими авторами выявлена взаимосвязь между развитием массы плода 4000 г и более, при локализации плаценты по задней стенке матки , .
Целью нашего исследования, явилось изучение росто-весовых показателей новорожденных в зависимости от локализации плаценты у беременных с низким перинатальным риском.
Методы и принципы исследования
Проведен анализ 105 родов при доношенной беременности и их новорожденных. Все женщины с неосложненным течением одноплодной беременности и низким перинатальным риском, родоразрешены через естественные родовые пути в Филиале ГКБ им. В. В. Вересаева ДЗ города Москвы. Оценка пренатальных факторов и риска пренатального скрининга проводилась на 11-14 неделях беременности, включая определение сывороточных маркеров и измерения толщины воротникового пространства. Всем пациенткам было проведено регламентированное клинико-лабораторное обследование. Родильницы были разделены на три группы в зависимости от локализации плаценты в матке при беременности. В первую вошли пациентки, у которых плацента локализовалась на передней стенке (n = 56), во вторую группу с локализацией на задней стенке (n = 34) и в третью – с локализацией плаценты в области дна и переходом на переднюю или заднюю стенки (n = 15). Средний возраст в первой группе составил 22,4±0,5 лет, во второй 22,2±0,3 лет и третей 23,1±0,2 лет, что не имело достоверных различий (р>0,05). Взвешивание новорожденных проводилось на электронных весах в первый час после рождения. Статистическая обработка полученных результатов проводилась с использованием программ Microsoft Office Excel 2007 и SТATISTICA 10. Достоверными принимались различия при р <0,05.
Основные результаты
Диагностика локализации плаценты в матке проводилась при сроке беременности приближенном к родам (37-38 недель) с использованием ультразвукового исследования (далее – УЗИ). При анализе было установлено, что плацента локализовалась на передней стенке тела матки в 53,3% случаев, по задней стенке в 32,4% и в области дна в 14,3% случаев, из них с переходом на переднюю стенку – 1,9% (n=2) и на заднюю в 12,4% (n=13) случаев. При оценке расположения плаценты в зависимости от паритета родов установлено, что у первородящих (n=44) локализация плаценты по передней стенке отмечена в 54,5% (n=24) случаев, по задней в 27,3% (n=12), в области дана в 18,2% (n=8) случаев. Расположение плаценты у повторнородящих (n=61) по передней стенке составило 52,5% (n=32) случаев, по задней – 36,0% (n=22) в области дна – 11,5% (n=7) случаев. На основании полученных данных УЗИ, нами выделено две категории женщин по преобладанию локализации плаценты (расположение по передней стенке матки и в дне с переходом на переднюю стенку отмечено в 55,2% женщин; по задней стенке матки и в дне с переходом на заднюю отмечено в 44,8% случаев). Различия явились статистически значимыми с преобладанием расположения плаценты по переднему сегменту беременной матки (р <0,05). Средняя масса новорожденных при расположении плаценты по передней стенке составила 3474±395,52г, при расположении по задней стенке – 3661±391,37г и в дне 3423±385,3 г (см. таблицу 1). Различия между первой, третье и второй группой, явились достоверно значимы (р <0,05).
Таблица 1 – Частота массы тела новорожденных в зависимости от зоны локализации плаценты в матке
Примечание: * – достоверность различия между крупным плодом в группе с расположением плаценты по задней стенке – р<0,05
Средние показатели роста новорожденных не зависели от места расположения плаценты в матке, и составили: 52,1±2,38см при расположении плаценты по передней стенке, 52,2±3,07см по задней и 52,1±4,72см при расположении в дне (см. таблицу 2).
Таблица 2 – Частота роста новорожденных в зависимости от зоны локализации плаценты в матке
Примечание: * – достоверность различия в группе крупных плодов – р<0,05
Следует отметить, что достоверных различий по средним параметрам роста новорожденных между группами не отмечено (р>0,05), на ряду с этим в группе «крупных» плодов с ростом более 54 сантиметров отмечено достоверное повышение роста плода (р<0,05).
Показатели окружности головы новорожденных в зависимости от расположения плаценты в матке представлены в таблице 3.
Таблица 3 – Частота окружности головы новорожденных в зависимости от зоны локализации плаценты в матке
Средние значения окружности головы новорожденного между группами не имели достоверных различий и составили при расположении плаценты по передней стенке – 34,4±1,49 см, задней стенке – 34,4±1,28 см, в дне матки – 34,4±1,85 см (р>0,05). Показатели среднего значения окружности грудной клетки новорожденных при расположении плаценты по передней стенки составили – 33,4±1,49 см, задней – 33,4±1,32 см, дне – 33,3±1,82 не имея достоверных различий между группами (р>0,05).
Заключение
Таким образом, на основании выполненного исследования, установлена связь между локализацией плаценты в матке при беременности и росто-весовыми показателями новорожденных, которые отражают особенности течение беременности. Наиболее благоприятной зоной явилась локализация плаценты на задней стенке, при которой отмечена более высокая масса тела новорожденных, чем при другой локализации плаценты, а также отмечена высокая частота развития крупных плодов и низкая частота рождения маловесных детей. Наиболее неблагоприятным явилось прикрепление плаценты в дне матки. Ранее показано, что передняя стенка матки подвергается значительно большим изменениям во время беременности чем задняя, кроме того, расположение плаценты по задней стенке предохраняет плаценту от случайных травм .
| Конфликт интересов
Не указан. |
Conflict of Interest
None declared. |
Список литературы / References
Список литературы на английском языке / References in English
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Боташева Т.Л. 1 Рогова Н.А. 1 Авруцкая В.В. 1 Каушанская Л.В. 1 Александрова Е.М. 1 1 ФГБУ «Ростовский научно-исследовательский институт акушерства и педиатрии» Минздрава России В статье представлены результаты анализа морфометрических показателей плода, кровотока в маточно-плацентарно-плодовом комплексе и сократительной активности матки в 37–40 недель беременности в зависимости от плацентарной латерализации в различные сезоны года. Выявлено, что на показатели фетометрии и интенсивность кровотока в маточных и пуповинной артериях существенное влияние оказывает пространственное положение фето-плацентарного комплекса и сезон года: при левостороннем расположении плаценты регистрируются наименьшие фетометрические показатели, преимущественно в весенний период года. Наиболее оптимальные показатели кровотока в маточно-плацентарно-плодовом комплексе регистрируются у женщин с правосторонним расположением плаценты в летний период года. Темпы роста плода значимо коррелируют с сократительной активностью правых отделов матки.  151 KB сезонный фотопериодизм. маточный и пуповинный кровоток ультразвуковая фетометрия плацентарная латерализация предродовый период 1. Агаджанян Н. А. Хронофизиология, хронофармакология и хронотерапия / Н. А. Агаджанян, В. И. Петров, И. В. Радыш, С. И. Краюшкин. — Волгоград, 2005. — 335 с. 2. Агаджанян Н. А. Хронофизиологический и доминантно-асимметричный принципы организации женской репродуктивной системы и их клиническое значение / Н. А. Агаджанян, В. Е. Радзинский, Т. Л. Боташева, А. А. Черноситов, А. В. Орлов // Вестник РУДН. Серия «Медицина. Акушерство и гинекология». — М., 2011. — № 6. — С. 9-23. 3. Аллахвердов Ю. А. Ультразвуковая диагностика. Атлас: учебно-практическое пособие / Ю. А. Аллахвердов. — Ростов-на-Дону, 2013. — 324 с. 4. Медведев, М. В. Трёхмерная эхография в акушерстве / М. В. Медведев. — М.: Изд-во «Реал Тайм», 2007. — 168 с. 5. Радзинский В. Е. Акушерская агрессия / В. Е. Радзинский. — М., 2012. — 670 с. 6. Сидельникова В. М. Невынашивание беременности / В. М. Сидельникова, Г. Т. Сухих. — М., 2010. — 534 с. 7. Nicolaides K. H., Bilardo C. M., Campbell S. Prediction of fetal anemia by measurement of the meablood velocity in the fetal aorta // Am. J. Obstet. Gynecol. — 1990. — V. 162. — № 1. — P. 209-212. 8. Papageorghiou A. T. The role of uterine artery Doppler in predicting adverse pregnancy outcome / A. T. Papageorghiou, C. K. Y, K. H. Nicolaides // Best Pract Res Clin Obstet Gynaec 2004; 18: 3: 383-396. 9. Poon L. C. Y. Hypertensive disorders in pregnancy: screening by uterine artery Doppler imaging and blood pressure at 11-13 weeks / L. C. Y. Poon, G. Karagiannis, A. Leal, X. C. Romero, K. H. Nicolaides. — Vol. 34, Issue 5. — November 2009. — P. 497-502. 10. Zaragoza E. Maternal serum placental growth factor at 11-13 weeks in chromosomally abnormal pregnancies / E. Zaragoza, R. Akolekar, L. C. Y. Poon, S. Pepes, K. H. Nicolaides. -Vol. 33, Issue 4. — April 2009. — P. 382-386.
151 KB сезонный фотопериодизм. маточный и пуповинный кровоток ультразвуковая фетометрия плацентарная латерализация предродовый период 1. Агаджанян Н. А. Хронофизиология, хронофармакология и хронотерапия / Н. А. Агаджанян, В. И. Петров, И. В. Радыш, С. И. Краюшкин. — Волгоград, 2005. — 335 с. 2. Агаджанян Н. А. Хронофизиологический и доминантно-асимметричный принципы организации женской репродуктивной системы и их клиническое значение / Н. А. Агаджанян, В. Е. Радзинский, Т. Л. Боташева, А. А. Черноситов, А. В. Орлов // Вестник РУДН. Серия «Медицина. Акушерство и гинекология». — М., 2011. — № 6. — С. 9-23. 3. Аллахвердов Ю. А. Ультразвуковая диагностика. Атлас: учебно-практическое пособие / Ю. А. Аллахвердов. — Ростов-на-Дону, 2013. — 324 с. 4. Медведев, М. В. Трёхмерная эхография в акушерстве / М. В. Медведев. — М.: Изд-во «Реал Тайм», 2007. — 168 с. 5. Радзинский В. Е. Акушерская агрессия / В. Е. Радзинский. — М., 2012. — 670 с. 6. Сидельникова В. М. Невынашивание беременности / В. М. Сидельникова, Г. Т. Сухих. — М., 2010. — 534 с. 7. Nicolaides K. H., Bilardo C. M., Campbell S. Prediction of fetal anemia by measurement of the meablood velocity in the fetal aorta // Am. J. Obstet. Gynecol. — 1990. — V. 162. — № 1. — P. 209-212. 8. Papageorghiou A. T. The role of uterine artery Doppler in predicting adverse pregnancy outcome / A. T. Papageorghiou, C. K. Y, K. H. Nicolaides // Best Pract Res Clin Obstet Gynaec 2004; 18: 3: 383-396. 9. Poon L. C. Y. Hypertensive disorders in pregnancy: screening by uterine artery Doppler imaging and blood pressure at 11-13 weeks / L. C. Y. Poon, G. Karagiannis, A. Leal, X. C. Romero, K. H. Nicolaides. — Vol. 34, Issue 5. — November 2009. — P. 497-502. 10. Zaragoza E. Maternal serum placental growth factor at 11-13 weeks in chromosomally abnormal pregnancies / E. Zaragoza, R. Akolekar, L. C. Y. Poon, S. Pepes, K. H. Nicolaides. -Vol. 33, Issue 4. — April 2009. — P. 382-386.
Введение
На протяжении последних 30 лет использование ультразвукового, допплерометрического и кардиотокографического исследований в акушерской практике привело к созданию нормативных оценочных шкал, активно внедряемых в рамках акушерского скрининга в систему наблюдения за беременными женщинами . Однако в литературе встречается крайне ограниченное число публикаций, учитывающих, с одной стороны, региональный аспект, а с другой — хронофизиологически и стереофункционально обусловленную вариативность показателей, положенных в основу нормативных шкал . В определенных условиях, обусловленных климато-географической и сезонной спецификой, адаптивный аппарат женского организма может быть не готов к гестационному стрессу, что сопровождается развитием дезадаптозов, проявляющихся в виде патологии беременности и родов . Наглядным примером имеющихся в акушерской практике неточностей в диагностике служит ситуация с получившими широкое распространение в последние годы сложными методами инструментального контроля за функциональными процессами в маточно-плацентарно-плодовом комплексе. По-прежнему сохраняется высокий процент ложноположительных и ложноотрицательных результатов при интерпретации данных кардиомониторного, ультразвукового и допплерометрического исследований, верификация которых в родах не соответствует объективному состоянию новорожденных . В связи с этим представляет значительный интерес изучение влияния суточного фотопериодизма в различные сезоны года на вариативность фетометрических показателей и интенсивность кровотока в маточно-плацентарно-плодовом комплексе с учетом его стереоизомерии.
Цель исследования
Изучение особенностей фетометрических показателей, характера маточного и пуповинного кровотока и интеграции функциональных процессов в маточно-плацентарно-плодовом комплексе с учетом его стереоизомерии в предродовый период в различные сезоны года.
Материалы и методы
Обследовано 525 женщин с правосторонним (187 пациенток), левосторонним (133 пациентки) и амбилатеральным (205 пациенток) расположением плаценты в сроки 37-40 недель физиологически протекающей беременности в различные сезоны года. У всех женщин проводили двумерное ультразвуковое исследование фетометрических показателей и плацентарной латерализации, допплерометрическое исследование кровотока (систоло-диастолическое отношение Vs/Vd) в пуповинной, правой и левой маточных артериях (УЗ-приборе «Toshiba (Eccocee) SSA-340» (Япония), 3,5 МГц, с цветным допплеровским картированием, регистрационное удостоверение ФС № 2005/1686). Сократительная активность матки регистрировалась с симметричных участков правой и левой половин живота на уровне пупочного кольца беременных при помощи наружной механогистарографии (два кардиотокографа «Сономед-200»). При ультразвуковой фетометрии определялись: бипариетальный размер головки плода (БПР), окружность головки (ОГ), длина бедренной кости (ДБ), окружность живота (ОЖ).
Результаты
На первом этапе был проведен сравнительный анализ фетометрических показателей обследуемой выборки со стандартными показателями . Наибольшей вариативностью показателей и степенью отклонения от общепринятого стандарта отличались параметры головки и бедра у плодов при левостороннем расположении плаценты (р=0,02892). При этом их средние значения были значительно ниже нормативных (табл. 1). Аналогичные показатели при правостороннем и амбилатеральном расположении плаценты приближались к общему стандарту. Отличия от стандарта, по-видимому, обусловлены региональными особенностями анализируемой выборки (данные получены на беременных, проживающих в Ростовской области). При введении градации «расположение плаценты по передней и задней стенке» картина существенно менялась. Фактор плацентарной латерализации при анализе темпов роста как головки, так и бедра, достоверно не влиял, если плацента располагалась по передней стенке (р=0,08793). Несколько иной была картина при анализе параметров биометрии в случае расположения плаценты по задней стенке матки: при правостороннем расположении плаценты, как и в случае локализации плаценты по передней стенке, средние значения бипариетального размера головки плода (БПР) превышали показатели стандартной шкалы (р=0,01495). Показатели длины бедра совпадали со стандартом. При левостороннем и амбилатеральном расположении плаценты, в случае локализации плаценты по задней стенке, значение БПР практически не отличалось от стандартной шкалы (р=0, 03657). Показатели длины бедра были значительно ниже стандартной шкалы. При совместной оценке влияния градаций, «плацентарная латерализация» и «суточная фотопериодичность в различные сезоны года» на значения БПР статистически достоверные отличия во взаимовлиянии факторов обнаружены не были (р=0,06293) (табл. 1).
Таблица 1
Особенности показателей ультразвуковой фетометрии в предродовый период в зависимости от плацентарной латерализации в различные сезоны года (М±m)
Примечание: (р<0,05)
* — статистически достоверное отличие БПД в зависимости от плацентарной латерализации в различные сезоны года.
** — статистически достоверное отличие длины бедра в зависимости от плацентарной латерализации в различные сезоны года.
♦ — статистически достоверное отличие показателей БПД при правостороннем расположении плаценты в различные сезоны года.
▲ — статистически достоверное отличие показателей БПД при левостороннем расположении плаценты в различные сезоны года.
■ — статистически достоверное отличие показателей БПД при амбилатеральном расположении плаценты в различные сезоны года.
● — статистически достоверное отличие длины бедра при правостороннем расположении плаценты в различные сезоны года.
∆ — статистически достоверное отличие длины бедра при левостороннем расположении плаценты в различные сезоны года.
# — статистически достоверное отличие длины бедра при амбилатеральном расположении плаценты в различные сезоны года.
Однако отмечалась тенденция к более низким средним значениям размеров головки плода при амбилатеральном расположении плаценты в летний период года, а также аналогичная тенденция для левостороннего расположения плаценты в эти же сроки в весенний период года. Несколько иными оказались результаты, полученные при анализе размеров бедра плода. В летний период года статистически достоверные показатели ДБ были ниже при амбилатеральном расположении плаценты (р=0,03241). В зимний период отмечена аналогичная зависимость для этих же сроков при левостороннем расположении плаценты (р=0,04167).
При анализе показателей кровотока в маточных и пуповинной артериях у женщин в преддверии родов было обнаружено, что в 37-40 недель беременности во всех трех плацентарных подгруппах регистрировались более низкие средние значения показателей Vs/Vd по сравнению с более ранними сроками беременности во все сезоны года (табл. 2). Показатели маточно-плацентарного кровотока в летний период года характеризовались тенденцией к более высоким средним значениям Vs/Vd, что свидетельствовало о незначительном повышении суммарного периферического сопротивления на стороне расположения плаценты и совпадением (симметрией) этих же показателей в правой и левой маточных артериях при амбилатеральном расположении плаценты (табл. 2).
Таблица 2
Особенности показателей маточного и фетального кровотока в предродовый период в зависимости от плацентарной латерализации в различные сезоны года (М±m)
Примечание: (р<0,05)
* — статистически достоверное отличие показателей Vs/Vd ПМА в зависимости от плацентарной латерализации в различные сезоны года.
** — статистически достоверное отличие показателей Vs/Vd ЛМА в зависимости от плацентарной латерализации в различные сезоны года.
● — статистически достоверное отличие показателей Vs/Vd АП в зависимости от плацентарной латерализации в различные сезоны года.
♦ — статистически достоверное отличие показателей Vs/Vd в одноименной подгруппе при правостороннем расположении плаценты в различные сезоны года.
▲ — статистически достоверное отличие показателей Vs/Vd в одноименной подгруппе при левостороннем расположении плаценты в различные сезоны года.
# — статистически достоверное отличие показателей Vs/Vd в одноименной подгруппе при амбилатеральном расположении плаценты в различные сезоны года.
ПМА — правая маточная артерия.
ЛМА — левая маточная артерия.
АП — артерия пуповины.
При правостороннем расположении плаценты летом показатели кровотока в маточных и пуповинной артериях были ниже, чем в зимний и весенний периоды года, что свидетельствовало о большем спазме маточных и пуповинной артерий в сезоны года с преобладанием темного времени суток. При левосторонней плацентарной латерализации в летний период показатели Vs/Vd были выше, чем при правостороннем расположении плаценты, однако наиболее выраженный спазм регистрировался весной, на фоне увеличения светлого времени суток. Осенью характер маточной и фетальной гемодинамики в различных плацентарных подгруппах несколько менялся: при правостороннем и амбилатеральном расположении плаценты показатели Vs/Vd артерии пуповины были выше, чем летом, тогда как при левостороннем оставались практически неизменными (табл. 2). Кровоток в правой маточной артерии при правостороннем расположении плаценты характеризовался более высокими средними значениями показателей Vs/Vd по сравнению с летним периодом года. Показатели пуповинного кровотока были наименьшими у обследуемых при правостороннем расположении плаценты в летний период года, что свидетельствовало о наиболее оптимальном уровне фето-плацентарной гемодинамики в это время года. При амбилатеральном расположении плаценты отмечались комбинации правоориентированного и левоориентированного вариантов ФСМПП в зависимости от сезона года. В зимний период наибольшее повышение суммарного периферического сопротивления в маточных артериях было характерно для женщин с правосторонней плацентарной латерализацией, осенью — с амбилатеральным расположением плаценты. По мере увеличения светлого периода суток в весенний период года наиболее «латерально уязвимым» был правый маточный гемодинамический контур при левостороннем расположении плаценты: в данной плацентарной подгруппе регистрировался максимальный спазм в маточных и пуповинной артериях.
С целью изучения функциональной интеграции между звеньями системы «мать -плацента — плод» в предродовый период (38-40 недель беременности) был проведен корреляционный анализ между группой признаков, включающих в себя показатели маточного и фетального кровотока, контрактильной активности правых и левых отделов матки и фетометрические показатели при различной плацентарной латерализации в зависимости от суточного фотопериодизма в различные сезоны года. При правостороннем расположении плаценты высоко достоверная корреляция обнаружена между темпами роста головки плода и интенсивностью кровотока в артерии пуповины: максимальные темпы роста плода отмечались при минимальных значениях Vs/Vd в артерии пуповины (r=-0,87). Поскольку снижение систоло-диастолического соотношения обусловлено увеличением диастолического компонента, становится понятен физиологический смысл полученной отрицательной корреляции: чем ниже показательVs/Vd, тем выше диастолическая скорость кровотока, тем ниже суммарное периферическое сосудистое сопротивление на фетальном участке плаценты, тем оптимальнее условия для трансплацентарного обмена, а значит, и темпов роста плода. Обнаружено преобладание влияния эндогенных (материнских) факторов на фетометрические показатели: на темпы роста головки плода в 38-40 недель значительное влияние оказывала интенсивность (амплитуда и длительность) правосторонних маточных контракций (r=0,755 и r=0,938 соответственно). От этих же факторов зависели темпы роста бедра плода (r=0,776 и r=0,954 соответственно).
Длительность маточных контракций существенно влияла на уровень пуповинного кровотока, хотя сила влияния была ниже (r=0, 639): чем короче было маточное сокращение, тем более высокий показатель Vs/Vd регистрировался в пуповинной артерии. В группе беременных с левосторонним расположением плаценты отмечалась та же закономерность: независимо от сезона года, темпы роста головки и бедра плода существенно зависели от интенсивности кровотока в артерии пуповины (r=-0,705 и r=-0,632 соответственно). Однако при левосторонней латерализации отмечена положительная корреляция между выше описанными факторами (r=0,634 и r=0,615). Между фетометрическими показателями и частотой левосторонних контракций в 37-40 недель беременности выявлена отрицательная корреляция (r= -0,586). В свою очередь, частота контракций, зарегистрированных на левых отделах матки, зависела от интенсивности кровотока в левой маточной артерии (r=0,575). При амбилатеральном расположении плаценты отмечались как правоориентированные, так и левоориентированные варианты функционального «поведения» в зависимости от внутрисистемных «предпочтений».
Выводы
1. Во все сезоны года на показатели фетометрии в предродовый период существенное влияние оказывает пространственное положение фето-плацентарного комплекса: смещение пространственной оси вправо обуславливает увеличение показателей относительно стандартных; влево — приближение к ним. Отклонение смещенной вправо оси кзади или кпереди обуславливает более высокие значения размеров головки плода.
2. При левостороннем расположении плаценты в весенний период года на фоне увеличения продолжительности светлого времени суток регистрируются наименьшие фетометрические показатели и наиболее выраженный спазм сосудов маточно-плацентарно-плодового комплекса. При правосторонней плацентарной латерализации в летний период года регистрируются наиболее оптимальные показатели фетометрии и кровотока в маточно-плацентарно-плодовом комплексе.
3. Темпы роста плода значимо коррелируют с интенсивностью кровотока в правой маточной артерии и сократительной активностью правых отделов матки, независимо от плацентарной латерализации.
Рецензенты:
Ермолова Н.В., д.м.н., заместитель директора по научно-исследовательской работе ФГБУ «Ростовский научно-исследовательский институт акушерства и педиатрии» Министерства здравоохранения РФ, г. Ростов-на-Дону.
Друккер Н.А., д.б.н., главный научный сотрудник отдела медико-биологических проблем в акушерстве и педиатрии ФГБУ «Ростовский научно-исследовательский институт акушерства и педиатрии» Министерства здравоохранения РФ, г.Ростов-на-Дону.
Библиографическая ссылка
Боташева Т.Л., Рогова Н.А., Авруцкая В.В., Каушанская Л.В., Александрова Е.М. АНАТОМО-ФУНКЦИОНАЛЬНЫЕ ОСОБЕННОСТИ СИСТЕМЫ «МАТЬ-ПЛАЦЕНТА-ПЛОД» В ПРЕДРОДОВОМ ПЕРИОДЕ В РАЗЛИЧНЫЕ СЕЗОНЫ ГОДА В ЗАВИСИМОСТИ ОТ СТЕРЕОИЗОМЕРИИ МАТОЧНО-ПЛАЦЕНТАРНОГО КОМПЛЕКСА // Современные проблемы науки и образования. – 2013. – № 4.;
URL: http://www.science-education.ru/ru/article/view?id=9959 (дата обращения: 28.10.2020).
 Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI

Как правило в заключении УЗИ врачи указывают, на какой стенке матки расположна плацента. Это необходимо для того, чтобы гинеколог, наблюдающий беременную женщину, мог сориентироваться, нет ли предлежания плаценты. Предлежание плаценты – это патология, когда плацента прикреплена близко от внутреннего зева шейки матки. Но что значит «Расположение плаценты по передней стенке матки»? Не опасно ли это для мамы и малыша?
Расположение плаценты при беременности может быть различным. Это означает, что она может находиться в разных частях матки. Так, передняя стенка прилегает к животу, задняя стенка находится со стороны спины и прилегает к кишечнику, верхняя – к желудку, нижняя – к влагалищу, две боковые стенки – к подвздошным костям таза.
Плацента может располагаться на любой из этих стенок матки. Однако наиболее благоприятным с точки зрения течения беременности и предстоящих родов является расположение плацентына передней, задней, верхней или одной из боковых стенок матки.

То есть, расположение плаценты на передней стенке матки является нормальным состоянием и свидетельствует лишь о том, что именно на этом участке в момент внедрения в нее плодного яйца была наилучшая слизистая оболочка.
Как это происходит
После оплодотворения яйцеклетка попадает в матку и внедряется в ее стенку. При этом она выбирает место, где слизистая оболочка максимально толстая, с большим количеством кровеносных сосудов, которая может обеспечить наилушие условия для дальнейшего роста и развития будущего ребенка. Плацента сформируется уже на месте внедрения плодного яйца в стенку матки где-то к 7-8 неделе беременности.
Расположении плаценты по предней стенке матки и шевеления ребенка
Первые шевеления ребенка могут начаться позже обычного срока, где-то на 18-22 неделе беременности, и шевеления будущая мама будет чувствовать менее отчетливо, поскольку плацента в таком расположении выступает в роли «подушки», снижая чувствительность. Так что не стоит беспокоиться.
Про плаценту слышал, наверное, каждый из нас, но обычно даже беременные женщины имеют весьма общее представление о ее назначении и функции. Расскажем об этом удивительном органе поподробнее.
Плацента связывает маму и ребенка, она нужна для питания малыша, после родов ее уже не будет — как правило, это единственные знания о плаценте в начале беременности. По мере увеличения срока беременности и после прохождения УЗИ будущая мама узнает о плаценте следующее: «плацента расположена высоко (или низко)», «степень зрелости ее сейчас такая-то». Потом плацента, как и ребенок, рождается. Правда, это событие для многих мам на фоне появления долгожданного малыша уже не так значимо.
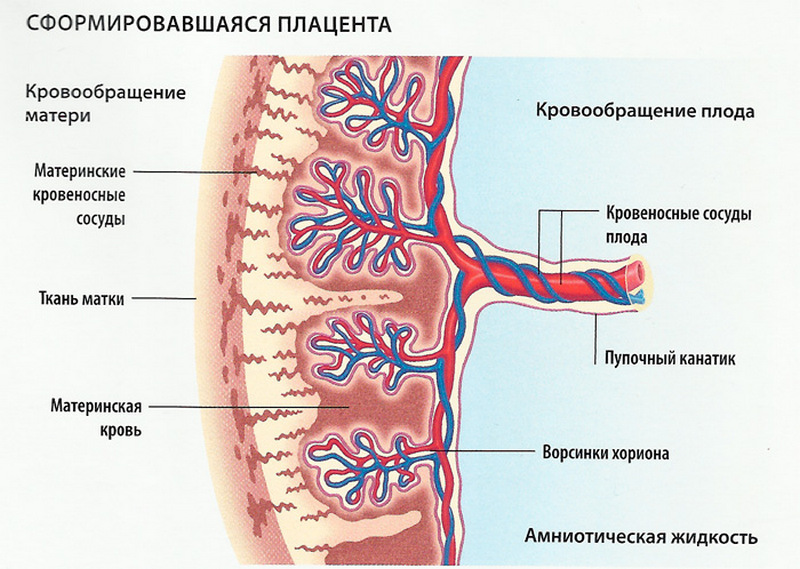
Плацента появляется не сразу. Она образуется из хориона — зародышевых оболочек плода. Хорион выглядит как множество удлиненных выростов оболочки, окружающей будущего ребенка, которые проникают в глубину стенки матки. По мере развития беременности выросты хориона увеличиваются в размерах и превращаются в плаценту, окончательно она формируется к концу первого триместра беременности.
Новый орган имеет вид диска, или лепешки (именно так — «лепешка» — переводится с латыни слово placenta). Одной стороной плацента прикрепляется к матке, а второй «смотрит» в сторону ребенка. С плодом ее связывает пуповина. Внутри пуповины проходят две артерии и одна вена. Артерии несут кровь от плода к плаценте, а по вене от плаценты к ребенку поступают питательные вещества и кислород. Пуповина растет вместе с ребенком и к концу беременности ее длина в среднем равна 50–55 см.
Место и размеры
Во время беременности, когда растет малыш, одновременно с ним растет и плацента. Кроме того, меняется и ее расположение в матке. К 36 неделям беременности, когда плацента достигает полной функциональной зрелости, ее диаметр составляет 15–20 см, а толщина — 2,5–4,5 см. После этого срока беременности рост плаценты прекращается, и затем ее толщина либо уменьшается, либо остается прежней.
При нормальной беременности плацента обычно располагается в области дна или тела матки, по задней стенке, с переходом на боковые стенки — то есть в тех местах, где стенки матки лучше всего снабжаются кровью. На передней стенке плацента располагается реже, так как она постоянно растет. Расположение плаценты не влияет на развитие ребенка.
Существует такое состояние, как предлежание плаценты, когда она располагается в нижних отделах матки по любой стенке, частично или полностью перекрывая область внутреннего зева. Если плацента только частично перекрывает область внутреннего зева, то это неполное предлежание. Если плацента полностью перекрывает область внутреннего зева, то это является полным предлежанием плаценты. В таких случаях врачи опасаются кровотечения во время родов, поэтому особенно тщательно следят за течением беременности и родов. Случается еще низкое расположение плаценты, когда ее край находится ниже, чем это должно быть в норме, но не перекрывает область внутреннего зева.
Плацента способна перемещаться (мигрировать), существует даже такой термин — «миграция плаценты». Перемещение происходит за счет того, что нижний сегмент матки во время беременности изменяет свое строение, и плацента растет в сторону лучше кровоснабжающихся участков матки (к дну матки). Обычно «миграция плаценты» протекает в течение 6–10 недель и завершается к 33–34-й неделям беременности. Поэтому в I и II триместрах беременности диагноз «низкое расположение плаценты» не должен пугать. Одновременно с увеличением матки поднимается и плацента.
Для чего нужна плацента
- Через плаценту осуществляется газообмен: кислород проникает из материнской крови к ребенку, а углекислый газ транспортируется в обратном направлении.
- Малыш получает через плаценту питательные вещества и избавляется от продуктов своей жизнедеятельности.
- Плацента способна защищать организм будущего ребенка от неблагоприятного действия многих веществ, попавших в организм беременной женщины. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и вирусы.
- В плаценте синтезируются и многие гормоны (хорионический гонадотропин, плацентарный лактоген, эстрогены и др.).
- Плацента, как иммунный барьер, разделяет два генетически чужеродных организма (мать и ребенка) и предотвращает развитие между ними иммунного конфликта.
Степень зрелости плаценты
Плацента растет и развивается вместе с ребенком. С помощью УЗИ можно определить степень ее зрелости. Существует четыре степени зрелости плаценты, и каждая соответствует определенному сроку беременности.
0 степень зрелости бывает до 30 недель беременности.
I степень зрелости — с 27-й по 34-ю неделю беременности.
II степень зрелости — с 34-й по 39-ю неделю беременности.
III степень зрелости может определяться начиная с 37-й недели беременности.
Если степень зрелости меняется раньше времени, это может говорить о преждевременном созревании плаценты. Оно может возникнуть из-за нарушения в плаценте кровотока (например, в результате позднего токсикоза — гестоза, анемии), а может быть и индивидуальной особенностью организма беременной женщины. Поэтому не стоит расстраиваться, если вдруг на УЗИ обнаружено преждевременное созревание плаценты. Главное — посмотреть на развитие ребенка: если его состояние не страдает, значит, скорее всего, и с плацентой все в норме.
Рождение плаценты
После того как ребенок родился, наступает 3-й период родов — последовый. Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки через 5–30 минут после рождения ребенка.
Сначала начинаются последовые схватки: матка сокращается, включая и место прикрепления плаценты, которое называется плацентарной площадкой. Сама плацента сокращаться не может, поэтому происходит ее смещение от места прикрепления. С каждой схваткой плацентарная площадка уменьшается, и наконец плацента отслаивается от стенки матки. Врач осматривает родильницу и, убедившись в том, что плацента отделилась от матки, дает разрешение тужиться.
Рождение последа обычно происходит безболезненно. После этого врач обязательно исследует послед и определяет, нет ли на поверхности плаценты повреждений, все ли ее части полностью вышли из матки. Такой осмотр необходим для того, чтобы убедиться, что в матке не осталось частей плаценты. Если целостность плаценты нарушена, тогда, чтобы удалить остатки плацентарной ткани, под наркозом проводят ручное обследование матки.
По состоянию «родившейся» плаценты можно судить о течении беременности (не было ли инфекционных процессов, отслойки плаценты и пр.). Эти сведения будут нужны педиатрам, чтобы знать, какие особенности могут быть у малыша. И, соответственно, как можно быстрее предотвратить вероятные проблемы.
Иногда плацента так устроена, что даже если часть ее и осталась в матке, то этого при осмотре не видно — на плаценте нет никаких дефектов, края ровные. Через несколько дней после родов (обычно это бывает в первые 7 дней) появляются боли в животе и усиливаются кровяные выделения. Тогда можно предположить, что часть плаценты в матке все-таки осталась. В такой ситуации надо сразу обратиться к врачу, лечь в стационар, где сделают выскабливание матки.