Содержание
- Фазы пролиферации эндометрия
- ✅Особенности
- ✅Фазы эндометриальной пролиферации
- ✅Заболевания пролиферативного характера
- ✅Опасность подавления пролиферации
- Большое влияние на самочувствие и эмоциональный фон женщины оказывает менструальный цикл.
- Что такое менструация?
- Зачем нужны месячные?Менструальный процесс является периодом, когда в течение каждого месяца происходит обновление эпителия матки.
- Предменструальный синдром
- Что такое цикл по дням во второй половине?
- Менопауза
- Что же такое менструальный цикл?
- Фазы менструального цикла подробнее
- Менструальная фаза — первая фаза цикла
- Пролиферативная или фолликулярная фаза — вторая фаза цикла
- Видео механизмов менструального цикла
- Она начинается после резкого выброса ЛГ (лютеинизирующего гормона), так называемый лютеинизирующий взрыв. После того как доминирующий фолликул лопается, из него выходит яйцеклетка и начинает свое движение по маточной трубе.
- Лютеиновая (секреторная) — четвертая фаза менструального цикла
- Половой акт при менструации
- Нарушения менструаций довольно часты и сводятся к:
- Особенности личной гигины при месячных.
- Правила поведения при менструации.
- В чем отличие средств гигиены при менструации? Какие средства лучше?
- Достоинства многоразовых прокладок:
- Где можно купить менструальную чашу?
- Менструальный цикл
- Терминология
- Фазы
- Методики проведения биопсии
- Особенности пролиферации эндометрия
- Заболевания пролиферативного характера
- Причины рака тела матки
- Терапия заболевания
- Матка и эндометрий
- Классификация
- Очаговая гиперплазия
- Причины
- Лечение
- Гиперплазия матки
- Симптомы
- Классификация
- Лечение
- Народные средства
- Удаление
- Миома и гиперплазия
Фазы пролиферации эндометрия
Пролиферация эндометрия – это увеличение клеточного слоя через активное деление, в ходе которого органические ткани разрастаются. При этом – утолщается слизистый слой в матке, во время нормального клеточного деления. Процесс длится до 14 суток, ее активизирует женский гормон – эстроген, синтезируемый во время созревания фолликула. Пролиферация состоит из трех стадий:
- ранней
- средней
- поздней
Каждая стадия длится определенный отрезок времени, и проявляется по разному на слизистом слое матки.
Ранняя
Ранняя стадия пролиферации эндометрия длится от пяти до семи суток. В этот период эндометрический покров застелен клеточным эпитеальным слоем цилиндрического типа. Железы плотные прямые, тонкие, в поперечнике имеют округлую или овальную форму. Эпитеальный железистый слой расположен низко, клеточные ядра у основания, овальные, окрашены в ярко-красный оттенок. Соединительные клетки (стромы) – имеют веретенообразную форму, ядра у них большого диаметра. Кровеносные сосуды практически прямые.
Средняя
Средняя стадия пролиферации приходит на восьмую – десятую сутку цикла. Эпителий выстлан высокими призматическими клетками эпителия. В это время железы немного изгибаются, ядра бледнеют, становятся больше, расположены на разных уровнях. Увеличивается количество клеток, образующихся через непрямое деление. Соединительная ткань отекает и становится рыхлой.
Поздняя
Поздняя стадия пролиферации начинается с 11 или 14 дня. Эндометрий поздней стадии фазы существенно отличается от того, какой он на ранней. Железы приобретают извилистую форму, клеточные ядра на разных уровнях. Эпитеальный слой один, но он многорядный. В клетках созревают вакуоли с гликогеном. Сосудистая сетка извилистая. Клеточные ядра округляются и становятся больше. Соединительная ткань налита.
✅Особенности
Эндометрий — что это? Под данным термином понимается слизистый слой, выстилающий внутреннюю маточную поверхность. Этот слой отличается сложным структурным строением, включающим в себя следующие фрагменты:
- железистый эпителиальный слой;
- основное вещество;
- строма;
- кровеносные сосуды.
Эндометрий выполняет важные функции в женском организме. Именно слизистый маточный слой отвечает за прикрепление плодного яйца и наступление успешной беременности. После зачатия кровеносные эндометриальные сосуды обеспечивают плод кислородом и необходимыми питательными веществами.
Пролиферация эндометрия способствует разрастанию сосудистого русла для нормального кровоснабжения эмбриона и формирования плаценты. На протяжении менструального цикла в матке происходит ряд циклических изменений, подразделяющихся на следующие последовательные стадии:
- Эндометрий в фазе пролиферации — характеризуется интенсивным разрастанием вследствие размножения клеточных структур путем их активного деления. В фазе пролиферации эндометрий растет, что может быть, как совершенно нормальным физиологическим явлением, частью менструального цикла, так и признаком опасных патологических процессов.
- Фаза секреции — на этом этапе эндометриальный слой подготавливается к менструальной фазе.
- Менструальная фаза, десквамация эндометрия — слущивание, отторжение разросшегося эндометриального слоя и выведение его из организма с менструальной кровью.
Для адекватной оценки циклических изменений эндометрия и того, насколько его состояние соответствует норме, необходимо учитывать такие факторы, как продолжительность менструального цикла, стадии пролиферации и секретного периода, наличие или отсутствие маточных кровотечений дисфункционального характера.
✅Фазы эндометриальной пролиферации
Процесс эндометриальной пролиферации включает в себя несколько последовательных стадий, что соответствует понятию нормы. Отсутствие одной из фаз или сбои в ее протекании могут означать развитие патологического процесса. Весь период занимает две недели. В течение этого цикла созревают фолликулы, стимулирующие секрецию гормона-эстрогена, под действием которого осуществляется разрастание эндометриального маточного слоя.
Выделяют следующие стадии фазы пролиферации:
- Ранняя — длится с 1 по 7 сутки менструального цикла. На ранней стадии фазы изменяется слизистая маточная оболочка. На эндометрии присутствуют эпителиальные клетки. Кровеносные артерии практически не извиваются, а стромальные клетки имеют специфическую форму, напоминающую веретено.
- Средняя — короткая фаза, протекающая в промежутке с 8 по 10 сутки менструального цикла. Эндометриальный слой характеризуется формированием определенных клеточных структур, образующихся при непрямом делении.
- Поздняя стадия продолжается с 11 по 14 сутки цикла. Эндометрий покрывается извитыми железами, эпителий отличается многослойностью, клеточные ядра имеет округлую форму и большие размеры.
Перечисленные выше стадии должны соответствовать установленным критериям нормы, а также они неразрывно связаны с секреторной фазой.
✅Заболевания пролиферативного характера
Заболевания эндометрия пролиферативного типа — что это значит? Обычно эндометрий секреторного типа практически не несет каких-либо угроз здоровью женщины. Но слизистый маточный слой в период пролиферативной фазы интенсивно растет под воздействием определенных гормонов. Такое состояние несет потенциальную опасность в плане развития болезней, обусловленных патологическим, повышенным делением клеточных структур. Повышаются риски формирования опухолевых новообразований как доброкачественного, так и злокачественного характера. Среди основных патологий пролиферативного типа доктора выделяют следующие:
Гиперплазия — патологическое разрастание маточного эндометриального слоя.
Данное заболевание проявляется такими клиническими признаками, как:
- нарушения менструального цикла,
- маточные кровотечения,
- болевой синдром.
При гиперплазии нарушается обратное развитие эндометрия, повышаются риски бесплодия, развиваются нарушения репродуктивной функции, анемия (на фоне обильной кровопотери). Также значительно возрастает вероятность злокачественного перерождения эндометриальных тканей, развития онкологического заболевания.
Эндометрит — воспалительные процессы, локализованные в области слизистого маточного эндометриального слоя.
Данная патология проявляется:
- маточными кровотечениями,
- обильными, болезненными менструациями,
- влагалищными выделениями гнойно-кровянистого характера,
- ноющими болевыми ощущениями, локализованными в нижней части живота,
- болезненностью интимных контактов.
Эндометриты также отрицательно сказываются на репродуктивных функциях женского организма, провоцируя развитие таких осложнений, как проблемы с зачатием, плацентарная недостаточность, угроза выкидышей и самопроизвольного прерывания беременности на ранних сроках.
Рак матки — одна из наиболее опасных патологий, развивающихся в пролиферативном периоде цикла.
В наибольшей степени данному злокачественному заболеванию подвержены пациентки в возрастной категории старше 50 лет. Болезнь проявляется активным экзофитным ростом одновременно с сопутствующим инфильтрирующим прорастанием в мышечные ткани. Опасность данного вида онкологии заключается в ее практически бессимптомном протекании, в особенности на ранних стадиях патологического процесса.
Первым клиническим признаком являются бели — влагалищные выделения слизистого характера, но, к сожалению, большинство женщин не обращают на это особенного внимания.
Насторожить должны такие клинические симптомы, как:
- маточные кровотечения,
- болевые ощущения, локализованные в нижней части живота,
- учащенные позывы к мочеиспусканию,
- влагалищные выделения кровянистого характера,
- общая ослабленность и повышенная утомляемость.
Доктора отмечают, что большинство заболеваний пролиферативного характера развиваются на фоне гормональных, гинекологических расстройств. К числу основных провоцирующих факторов относят эндокринные нарушения, сахарный диабет, маточные миомы, эндометриоз, гипертоническую болезнь, избыточную массу тела.
В группу повышенного риска гинекологи включают женщин, перенесших аборты, выкидыши, выскабливания, оперативные вмешательства на органах репродуктивной системы, злоупотребляющих гормональными средствами контрацепции.
Для предупреждения и своевременного выявления подобных заболеваний необходимо следить за своим здоровьем, и не реже 2 раз в течение года проходить осмотр у гинеколога с целью профилактики.
✅Опасность подавления пролиферации
Торможение пролиферативных процессов эндометриального слоя — довольно распространенное явление, характерное для климактерического периода и угасания яичниковых функций.
У пациенток репродуктивного возраста данная патология чревата развитием гипоплазии и дисменореи. При процессах гипопластического характера происходит истончение слизистого маточного слоя, в результате чего оплодотворенная яйцеклетка не может нормально закрепиться в стенке матки, и беременность не наступает. Развивается заболевание на фоне нарушений гормонального характера и требует адекватной, своевременной медицинской помощи.
Пролиферативный эндометрий — разрастающийся слизистый маточный слой, может быть проявлением нормы или же признаком опасных патологий. Пролиферация характерна для женского организма. В период менструации эндометриальный слой отторгается, после чего постепенно восстанавливается путем активного клеточного деления.
Пациенткам, имеющим нарушения репродуктивных функций, важно учитывать стадию развития эндометрия при проведении диагностических обследований, поскольку в разные периоды показатели могут иметь существенные отличия.
Вам была полезна данная статья?
Поставьте свою оценку!
Доктор Котик старался для Вас❤️
(No Ratings Yet)
Loading…
Рекомендуем врачей:
АВЕРИНА
Анна Александровна
- гинеколог
- оперирующий гинеколог
- онкогинеколог
- опыт 7 лет
- главный врач клиники “Добрый Прогноз”
- заведующая консультативным центром
- эксперт передачи “Я соромлюсь свого тіла” на телеканале СТБ
- ☎ 095-408-77-07
АНИСТРАТЕНКО
Сергей Иванович
- гинеколог
- оперирующий гинеколог
- онкогинеколог
- опыт 25 лет
- главный врач клиники “Добрый Прогноз”
- заведующий стационарным отделением
- эксперт передачи “Я соромлюсь свого тіла” на телеканале СТБ
- ☎ 095-408-77-07
ЧИБИСОВА
Ирина Владимировна
- гинеколог
- онкогинеколог
- гинеколог-эндокринолог
- опыт 35 лет
- врач высшей категории
- кандидат медицинских наук
- ☎ 095-408-77-07
БЕЛОКОНЬ
Ольга Александровна
- гинеколог
- Доктор Белоконь в Фейсбук
- Лучший блогер-гинеколог Mail.ru 2016-2017
- опыт 5 лет
- врач доказательной медицины
- ☎ 095-408-77-07
ЯНЧЕВСКАЯ
- гинеколог
- акушер-гинеколог
- гинеколог-эндокринолог
- опыт 7 лет
- заведующая консультативным центром
- ☎ 095-408-77-07
КАПУЛОВСКАЯ
Татьяна Алексеевна
- Врач УЗИ\УЗД диагностики
- врач высшей категории
- опыт 31 год
- С 1987 года работала в НИХТ им. А.А.Шалимова
- ☎ 095-408-77-07
>
Что такое менструация. Менструальный цикл
Большое влияние на самочувствие и эмоциональный фон женщины оказывает менструальный цикл.
К статье наш интернет-магазин предлагает Вам современные товары интимной женской гигиены, которые помогут пройти Ваш период с максимальным комфортом и безопасностью.
Например:
Менструальная чаша — ультрасовременное средство женской интимной гигиены. Дает новую степень свободы во время периода. Менструация — больше не повод откладывать дела.
У нас всегда в наличии просто гигианский ассортимент силиконовых менструальных чаш различных производителей.
Германия, Финляндия, Испания, Россия, Китай. Анатомической формы, с клапаном, наборы чаш…
Ознакомиться с ним и подобрать подходящую, можно на странице товара:
Специальные многоразовые менструальные трусики, защитные с непромокающим слоем, или гигиенические, которые можно носить без тампонов и прокладок. Легко подобрать свой размер из продукции более чем 10 производителей.
На фото трусики надеты на модель наизнанку, чтобы можно было оценить размер впитывающего и защитного непромокаемого слоёв.
С высокой, средней или заниженной талий. Слипы, бикини, и даже стринги.
Посетите страницу нашего интернет-магазина со специальным бельем для цикла: «Менструальные трусы»
Что такое менструация?
Менструа́ция (от лат. mensis — месяц, menstruus — ежемесячный), месячные или регулы — часть менструального цикла организма женщин. При менструации происходит отторжение функционального слоя эндометрия (слизистой оболочки матки), сопровождающееся кровотечением. От первого дня менструации начинается отсчёт менструального цикла.
Зачем нужны месячные?
Менструальный процесс является периодом, когда в течение каждого месяца происходит обновление эпителия матки.
При протекании данного процесса в эпителии происходят изменения необратимого характера, и он выводится из организма, так как не может больше использоваться. Взамен этого в организме формируется новый эпителий, который успешно вовлечен во внутренние процессы.
Функциональное назначение:
Перерождение клеток. Менструальный процесс позволяет обновить клетки эпителия, чем обеспечивает важную роль для репродуктивной способности девушки.
Естественная защитная. В менструальном процессе задействуется отдельный слой матки, который отвечает за анализирование неполадок в яйцеклетках, которые не оплодотворены, и мешает имплантации данных яйцеклеток. Такие яйцеклетки выводятся из организма вместе с эпителием каждый месяц.
Менструальная кровь не свёртывается и имеет более тёмный цвет, чем кровь, циркулирующая в сосудах. Это объясняется присутствием в менструальной крови набора ферментов.
Менструальной кровью называются жидкие выделения из влагалища при менструации. Строго говоря, более корректным термином является менструальная жидкость, поскольку в её состав, кроме собственно крови, входит слизистый секрет желёз шейки матки, секрет желёз влагалища и ткань эндометрия.
Средний объём менструальной жидкости, выделяющейся в течение одного менструального цикла, составляет, согласно Большой медицинской энциклопедии, около 50-100 миллилитров.
Однако индивидуальный разброс лежит в пределах от 10 до 150 и даже до 250 миллилитров.
Этот диапазон считается нормальным, более обильные (или, наоборот, скудные) выделения могут быть симптомом заболевания. Менструальная жидкость имеет красновато-коричневый цвет, слегка темнее, чем венозная кровь.
Количество железа, теряющееся с менструальной кровью, для большинства женщин относительно невелико и не может само по себе вызвать симптомы анемии.
В одном из исследований группа женщин, проявлявших симптомы анемии, были обследованы с помощью эндоскопа. Оказалось, что 86 % из них в действительности страдали различными желудочно-кишечными заболеваниями (вроде гастрита или язвы двенадцатиперстной кишки, при которых происходят кровотечения в желудочно-кишечный тракт).
Этот диагноз мог оказаться не поставленным из-за ошибочного отнесения дефицита железа на счёт менструальной потери крови. Однако регулярно обильные менструальные кровотечения в некоторых случаях всё-таки могут привести к анемии.
Менструации (и вообще менструальные циклы) обычно не происходят во время беременности и лактации. А отсутствие менструации в ожидаемое время является обычным симптомом, позволяющим предположить наличие беременности.
Во время менструации женщина может испытывать физический дискомфорт. Перед менструацией может наблюдаться раздражительность, сонливость, утомляемость, незначительное учащение пульса, во время менструации — некоторое замедление пульса.
Предменструальный синдром
Некоторые женщины испытывают эмоциональные сдвиги, ассоциированные с менструациями.
Иногда наблюдается раздражительность, чувство усталости, плаксивость, депрессия. Подобный диапазон эмоциональных эффектов и сдвигов настроения ассоциируется также с беременностью и может объясняться недостатком эндорфинов.
Оценки встречаемости предменструального синдрома колеблются от 3 % до 30 %. В определённых редких случаях у лиц, склонных к психотическим нарушениям, менструация может спровоцировать менструальный психоз (англ.)
Важно знать дни цикла, описание которых поможет лучше себя узнать.
Женский цикл по дням, что происходит в эти дни должна знать каждая женщина, ведь он покажет, когда вы готовы к зачатию, когда страстны или наоборот – холодны, почему так меняется настроение:
В 1й день матка выбрасывает отслуживший эндометрий, то есть, начинается кровотечение.
Женщина может испытывать недомогание, боль внизу живота. Чтобы уменьшить болезненные ощущения, можно принять «Но-шпу», «Бускопан», «Беластезин», «Папаверин».
Во 2й день начинается сильное потоотделение.
В 3 день матка сильно приоткрыта, что может способствовать занесению инфекции. В этот день женщина тоже может забеременеть, поэтому секс должен быть защищенным.
С 4го дня начинает улучшаться настроение, появляется работоспособность, так как месячные близятся к завершению.
Что такое цикл по дням во второй половине?
Дни, начиная с 9-го по 11-й день считаются опасными, вы можете забеременеть.
Говорят, что в это время можно зачать девочку. А в день овуляции и сразу после нее подходит для зачатия мальчика.
В 12й день возрастает либидо женщин, что влечет за собой сильное сексуальное влечение.
Когда начинается вторая половина?
С 14 дня, когда яйцеклетка начнет двигаться к мужскому началу, происходит овуляция.
В 16й день женщина может набрать вес, так как у нее усиливается аппетит.
До 19 дня сохраняется возможность забеременеть.
С 20го дня начинаются «безопасные» дни. Что такое «безопасные дни»? Именно так! «Безопасные» — в кавычках!
В эти дни снижается возможность забеременеть. Многие женщины задают вопрос: можно ли забеременеть женщине перед менструальным циклом? Вероятность мала, но полной гарантии никто дать не может.
Период менструации может меняться под действием многих факторов. Ни у одной женщины не бывает ровным цикл в течение всей жизни. Его может изменить даже простудное заболевание, усталость или стресс.
Многие врачи предупреждают, что организм способен «выдать» повторную овуляцию, поэтому даже за 1 день до месячных можно зачать малыша.
Менопауза
Возраст наступления менопаузы (прекращения менструаций): норма — 40—57 лет, наиболее вероятно — 50—52 года.
В умеренном климате менструации продолжаются в среднем до 50 лет, после чего наступает менопауза; сперва исчезают регулы на несколько месяцев, потом появляются и вновь исчезают и т. д.
Есть, впрочем, женщины, сохраняющие менструации вплоть до 70 лет. С медицинской точки зрения менопауза считается наступившей, если в течение года менструации полностью отсутствовали.
Что же такое менструальный цикл?
Первое появление менструации (менархе) у женщины происходит в 12—14 лет в среднем, (с разбросом от 9—11 лет до 19—21 года). Менструации в жарком климате начинаются между 11 и 15 годом жизни. В умеренном климате — между 12 и 18 годами и в холодном — между 13 и 21 годом жизни.
Возраст менархе обнаруживает определённые расовые различия: так, в ряде исследований было показано, что у негроидов менархе наступает раньше, чем у европеоидов, живущих в одинаковых социально-экономических условиях.
После первой менструации следующая может быть через 2 или 3 месяца. Со временем менструальный цикл устанавливается и продолжается 28 дней, но длительность цикла от 21 до 35 дней нормальна. Только у 13 % всех женщин цикл составляет ровно 28 дней. Менструация длится примерно 2—8 дней. Все выделения происходят из влагалища.
Менструальные циклы в среднем обычно начинаются между 12 и 15 годами жизни и продолжаются примерно до возраста 45—50 лет.
Поскольку менструальные циклы являются следствием изменений яичника, связанных с образованием ооцитов, женщина обладает плодовитостью только в течение тех лет, пока у нее имеются менструальные циклы. Это не означает, что половая активность прекращается с наступлением менопаузы — при этом исчезает лишь плодовитость.
Из практических соображений началом менструального цикла считают те сутки, когда появляется менструальное кровотечение.
Менструальные выделения состоят из разрушающегося эндометрия, смешанного с кровью из разорванных кровеносных сосудов.
Перед началом менструации наблюдаются такие явления:
- тянущая боль в крестце, нередко в пояснице;
- головные боли;
- усталость, разбитость;
- чувствительность сосков;
- увеличение веса;
- иногда происходит отхождение слизистых выделений.
Выделение по дням:
- 1 день — скудные выделения;
- 2,3 день – обильные;
- 4,5 день — уменьшение выделений;
- 6-7 день – прекращение месячных.
Менструальная фаза продолжается в среднем в течение 3—4 сут. За ней следуют две другие фазы менструального цикла — фаза пролиферации и фаза секреции (лютеиновая фаза, или фаза желтого тела).
Фаза секреции начинается после овуляции и продолжается около 14 сут. Длительность фазы пролиферации вариабельна, составляя в среднем 10 сут.
Итак, менструальным циклом принято называть отрезок времени, началом которого считается первый день появления месячных, а концом – день до появления следующих менструальных выделений.
Нормальный менструальный цикл здоровой женщины имеет четыре фазы, каждая из которых длится около 7 дней. Длительность всего цикла составляет 28 дней. Однако продолжительность менструального цикла 28 дней это усредненная цифра.
У каждой отдельно взятой женщины она может варьировать как в большую, так и в меньшую сторону. Но цикл, который длится от 21 до 35 дней, также считается нормальным.
Если цикл не укладывается в эти временные отрезки, это не является нормой. В этом случае стоит обратиться к гинекологу и пройти комплексное обследование под его руководством.
Фазы менструального цикла подробнее
Менструальный цикл состоит из нескольких фаз. Фазы по изменениям в яичниках и эндометрии отличаются. Каждая из них имеет свои особенности и характеристики.
Подготовка женского организма к гестации характеризуется циклическими изменениями эндометрия матки, которые состоят из трех последовательных фаз: менструальной, пролиферативной и секреторной — и называются маточным, или менструальным, циклом.
Менструальная фаза — первая фаза цикла
Менструальная фаза при длительности маточного цикла 28 дней продолжается в среднем 5 дней. Эта фаза представляет собой кровотечение из полости матки, которое возникает в конце овариального цикла, если не происходит фертилизации и имплантации яйцеклетки.
Менструация — это процесс отторжения слоя эндометрия. Пролиферативная и секреторная фазы менструального цикла включают процессы восстановления эндометрия для возможной имплантации яйцеклетки в течение следующего овариального цикла. Самая неприятная и часто болезненная фаза.
Пролиферативная или фолликулярная фаза — вторая фаза цикла
Пролиферативная фаза варьирует по продолжительности от 7 до 11 дней. Эта фаза совпадает с фолликулярной и овуляторной фазами яичникового цикла, в течение которого возрастает уровень эстрогенов, в основном эст-радиола-17р, в плазме крови.
Основная функция эстрогенов в пролиферативную фазу менструального цикла — стимуляция клеточной пролиферации тканей органов репродуктивной системы с восстановлением функционального слоя эндометрия и развитием эпителиальной выстилки слизистой оболочки матки.
Пролиферативная (фолликулярная) фаза — первая половина цикла — длится от первого дня менструации до момента овуляции. В это время под влиянием эстрогенов (в основном, эстрадиола) происходят пролиферация клеток базального слоя и восстановление функционального слоя эндометрия.
Длительность фазы может варьировать. Базальная температура тела нормальна. Эпителиальные клетки желёз базального слоя мигрируют на поверхность, пролиферируют и образуют новую эпителиальную выстилку эндометрия. В эндометрии также происходят формирование новых маточных желёз и врастание спиральных артерий из базального слоя.
В эту фазу под влиянием эстрогенов происходит утолщение эндометрия матки, увеличение в размере его желез, секретирующих слизь, растет длина спиральных артерий. Эстрогены вызывают пролиферацию эпителия влагалища, усиливают секрецию слизи в шейке матки.
Секреция становится обильной, в ее составе увеличивается количество воды, что облегчает движение в ней сперматозоидов.
В начале менструального цикла в организме женщины отмечается очень низкая концентрация женских гормонов эстрогенов. Такой низкий уровень становится стимулом для гипоталамуса к выработке специальных рилизинг-гормонов, которые воздействуют в дальнейшем на ткани гипофиза. Именно в гипофизе вырабатываются два главных гормональных вещества, регулирующих месячный цикл — фолликулостимулирующий (ФСГ) и лютеинизирующий гормоны (ЛГ).
Эти химические вещества поступают в кровь и достигают тканей яичников женщины. В результате такого взаимодействия яичники начинают вырабатывать те самые эстрогены, которых недостаточно в организме в первые дни менструального цикла. Высокий уровень эстрогенов в крови необходим для того, чтобы в яичниках стартовал процесс активного роста фолликулов (женских половых клеток).
Стимуляция пролиферативных процессов в эндометрии связана с увеличением количества рецепторов прогестерона на мембране клеток эндометрия, что усиливает в нем пролиферативные процессы под влиянием этого гормона. Наконец, увеличение концентрации эстрогенов в плазме крови стимулирует сокращение гладких мышц и микроворсин фаллопиевых труб, что способствует продвижению сперматозоидов в направлении ампулярного отдела фаллопиевых труб, где должно произойти оплодотворение яйцеклетки.
Каждый месяц в женском организме начинает созревать сразу несколько таких клеток, среди которых выделяется один доминантный фолликул. Именно процесс созревания и роста фолликула лег в основу присвоения называния первому этапу менструального цикла, который называется фолликулярным.
Длительность этого этапа может быть различной у каждой женщины, однако в среднем при 28-дневном цикле созревание фолликула занимает около 14 дней. Чем дольше длится этот этап, тем продолжительнее весь менструальный цикл женщины.
Этот период считается самым непредсказуемым и самым «нежным». Именно в пролиферативную фазу организм резко отвечает на все негативные явления, происходящие с ним.
Стресс или болезнь легко могут остановить процесс созревания фолликула и тем самым удлинить цикл, или наоборот привести к отторжению только начавшего свое восстановление эндометрия (имитация менструации).
К концу фолликулярной фазы снижается уровень ФСГ, наступает середина цикла, организм готовится к овуляции.
Видео механизмов менструального цикла
Она начинается после резкого выброса ЛГ (лютеинизирующего гормона), так называемый лютеинизирующий взрыв. После того как доминирующий фолликул лопается, из него выходит яйцеклетка и начинает свое движение по маточной трубе.
Оказавшись вне фолликула, яйцеклетка попадает в фаллопиевы или маточные трубы (этот процесс и носит название овуляции). Внутренняя поверхность труб устлана ворсинками, благодаря движению которых, яйцеклетка продвигается в полость матки, готовясь к оплодотворению и имплантации.
Под действием ЛГ, шеечная слизь смягчается и становится более рыхлой, благодаря чему, сперматозоиды беспрепятственно попадают в полость матки и трубы. Срок жизни яйцеклетки 12-48 часов (тогда как сперматозоиды живут до 5 дней). Если за этот период не произошла овуляция, яйцеклетка погибает.
Овуляцию можно вычислить и определить по признакам, перечисленным ниже:
- Женщина начинает испытывать сильное сексуальное желание.
- Базальная температура поднимается.
- Количество выделений увеличивается, они становятся слизистыми, тягучими, но остаются светлыми и сопровождаются другими симптомами.
- В пояснице могут возникать умеренные, тянущие боли.
Если в это момент происходит встреча яйцеклетки и сперматозоида, то образуется зародыш, и женщина может забеременеть.
Как уже говорилось выше, на протяжении второго этапа доминантный фолликул активно и быстро растет. За это время его размеры увеличиваются примерно в пять раз, в результате чего укрупненная клетка выступает за пределы стенки яичника, как-бы выпячиваясь из нее.
Результатом такого выпячивания становится разрыв оболочки фолликула и выход яйцеклетки, готовой к дальнейшему оплодотворению. Именно на этом этапе менструального цикла наступает наиболее благоприятный период для зачатия ребенка.
Рассчитать дату овуляции несложно, особенно если у женщины стабильный и регулярный менструальный цикл. День овуляции наступает ровно за 14 дней до первого дня наступления месячных.
Лютеиновая (секреторная) — четвертая фаза менструального цикла
Секреторная (лютеиновая) фаза — вторая половина — продолжается от овуляции до начала менструации (12-16 дней). Высокий уровень секретируемого жёлтым телом прогестерона создаёт благоприятные условия для имплантации зародыша. Базальная температура тела выше 37 °С.
Изменения, происходящие в яичниках
Выработка лютеинизирующего гормона прекращается столь же внезапно, как и началась, сразу после овуляции. На месте фолликула формируется желтое тело – своеобразный эндокринный орган, вырабатывающий гормон беременности – прогестерон.
Изменения, происходящие в матке
Прогестерон способствует обильному кровоснабжению уже увеличившегося в размерах эндометрия. Слизистая становится более мягкой и «липкой», благодаря чему оплодотворившаяся яйцеклетка легко прикрепляется к ней.
В этом периоде не происходит значительных изменений. Организм «ждет» оплодотворения яйцеклетки. Уровень гормонов неизменен. В случае, если произошло оплодотворение, от момента зачатия до имплантации будущего эмбриона в эндометрий, проходит около 10 дней. За это время яйцеклетка успевает поделиться, и прикрепляется она уже небольшим организмом, в котором насчитывается порядка 12 клеток.
В том случае, если не произошло оплодотворения, желтое тело погибает, прогестерон перестает выделяться, следовательно, эндометрий не кровоснабжается так интенсивно, что приводит к его гибели. Поверхностный слой эндометрия отторгается и вместе с погибшей яйцеклеткой выделяется наружу. Начинается первая фаза менструального цикла – самая бедная на женские гормоны, поэтому часто женщины в период менструации бывают раздражительны и агрессивны.
У здоровых женщин овуляция приходится приблизительно на середину менструального цикла. Добавив по три дня до и после овуляции, мы получаем оптимальные дни для зачатия ребенка. Дело в том, что сперматозоиды могут попасть в полость матки до овуляции, но учитывая их длинную жизнь, оплодотворение может произойти даже если половой контакт имел место за 4-5 дней до овуляции.
Женщины, страдающие воспалительными заболевания органов малого таза и эндокринными нарушениями, имеют и нарушения в менструальном цикле. И если даже его продолжительность и регулярность не изменилась, могут сместиться или даже выпасть из цикла некоторые из фаз.
Деление менструального цикла на пролиферативную и секреторную фазы условно, т.к. высокий уровень пролиферации сохраняется в эпителии желез и строме в ранней фазе секреции. Лишь появление в крови прогестерона в высокой концентрации к 4-му дню после овуляции приводит к резкому подавлению пролиферативной активности в эндометрии.
Половой акт при менструации
Долгое время считалось, что из-за повышенной уязвимости для различного рода инфекций следует избегать половой жизни в период менструации. По современным рекомендациям половая жизнь во время менструации не противопоказана, но из-за возможного повышения риска передачи половых инфекций рекомендуется пользоваться презервативом.
Нарушения менструаций довольно часты и сводятся к:
- Прекращению или приостановке (аменорея).
- Отклонённым или смещённым кровотечениям (menstruatio vicaria).
- Усилению (меноррагия).
- Болезненным менструациям (дисменорея, устар. альгоменорея).
Приостановка менструаций зависит от различных условий.
Зачатие прекращает обычное истечение крови и составляет физиологическую причину. Менструации могут остановиться при всякой значительной потере крови другой частью тела, в этом случае менструальная кровь задерживается или удаляется другими путями.
При остановке менструации необходимо иметь в виду причину, вызвавшую эту ненормальность. Если после простуды, после душевных волнений менструация длительное время не происходит, то необходимо обращение к врачу. Особого упоминания заслуживает задержка менструации механическим путём; она бывает при сужении входа во влагалище, при сужении самого влагалища и шейки матки.
Иногда кровотечения появляются в какой-либо части, удалённой от матки, из последней истечение может быть либо уменьшено, либо прекращено, такое явление называется дополнительными или отклонёнными менструациями (викарная менструация).
В подобных случаях истечение происходит обыкновенно в местах, лишённых кожи, например в ранах, язвах; также в слизистой оболочке, например рта, носа.
Вообще же говоря, нет ни одной точки на поверхности тела, на которой не наблюдались бы дополнительные менструации. При этом в яичниках имеют место явления, обычные для менструации.
При меноррагии истечение увеличено.
Это бывает при болезнях матки или соседних органов:
- при воспалении матки,
- при эрозии шейки матки,
- при налитии кровью широких связок и т. д.;
- иногда какие-либо расстройства матки отсутствуют, а усиленное истечение зависит от общего ухудшения здоровья.
Дисменореей называются менструации, сопровождающиеся болью.
При них отходят часто кровяные сгустки. При лечении обращают внимание на причину, поддерживающую неправильность менструации, и стараются её устранить.
Особенности личной гигины при месячных.
Женщинам крайне важно соблюдать гигиену половых органов во время месячных.
Безусловно, нужно постоянно следить за чистотой своего тела, но если у Вас месячные, то стоит делать это гораздо тщательнее.
Рекомендуется не менее 2-3 раз в день наружные половые органы обмывать тёплой водой с мылом (подмывание), ежедневно мыться под душем. Тёплые ванны, грелки, обезболивающие средства, могут уменьшить неприятные ощущения при болезненной менструации.
Работоспособность женщины в этот период в некоторой степени сохраняется, но следует избегать повышенной физической нагрузки, переохлаждения и перегревания.
Противопоказаны алкоголь и острая пища, поскольку последние усиливают маточные кровотечения благодаря приливу крови к органам брюшной полости.
Правила поведения при менструации.
- Подмываться несколько раз в день.
- Менять нижнее белье по мере его загрязнения.
- Пользоваться специальными гигиеническими прокадками или тампонами. Менять их в течение дня не реже, чем раз в 3 часа.
- Не спать с тампоном. Это может привести к воспалению влагалища.
- Или пользоваться менструальной чашей, изготовленной из медицинского силикона. Опустошать чашу необходимо не реже, чем раз в 12 часов. С гипоалергенной менструальной чашей можно спать.
- Правильно питаться, принимать витамины. Они помогут справиться с психологическим дискомфортом.
В чем отличие средств гигиены при менструации? Какие средства лучше?
Как уже было сказано выше, для соблюдения личной гигиены девушки-подростки и женщины применяют одноразовые прокладки, закрепляющиеся на нижнем белье, и/или тампоны, вводящиеся во влагалище.
В обоих случаях ткань прокладки или тампона поглощает менструальные выделения, что во влажной и теплой среде может быть причиной возникновения развития вредных болезнетворных микроорганизмов и воспаления влагалища, а так же и причиной возникновения СТШ (Синдром Токсического Шока).
В европейских странах, США и Канаде, а теперь и в России всё большую популярность в качестве средств индивидуальной гигиены обретают многоразовые (срок службы до 5 лет) менструальные чаши. Данный вид гигинической продукции не впитывает выделения, а собирает их, поэтому безопасно пользоваться чашей можно до 12 часов без замены.
Чаша практически герметично защищают влагалище, поэтому с ней можно купаться в бассейне и открытых водоемах, не опасаясь попадания воды внутрь и возникновения инфекции.
Это означает, что она способна защитить Вас на всю ночь или весь день, чем бы Вы не занимались!
Так же, сейчас обоснованно быстро набирают популярность многоразовые эко-прокладки из натуральных материалов.
Ведь некоторые женщины категорически не хотят пользоваться средствами гигиены, которые необходимо вставлять в себя. По разным причинам. Поэтому менструальная чаша и тампоны для них могут не подойти.
От применения аптечных одноразовых средств гигиены женское здоровье точно не улучшается, т.к. существует целый ряд проблем, которые они могут вызвать… Как же быть?
Как раз на такой случай, как удобная и более надёжная и безопасная альтернатива им подойдут многоразовые прокладки.
Достоинства многоразовых прокладок:
- Экономия. Производитель заявляет, что при бережном использовании — срок эксплуатации до 5 лет.
- Забота о экологии. Уменьшается ежемесячное количество отходов.
- Польза для здоровья. Многие женщины избавились от надоедливого зуда и молочницы, просто отказавшись от одноразовых синтетических гигиенических средств, изготовленных из продуктов нефтепреработки с применением отбеливателей, отдушек и т.п…
- Приятные тактильные ощущения. Дышат.
- Не создают парникового эффекта. Не прилипают к телу.
- Не вызывают дискомфорта и раздражения.
- Надёжнее одноразовых прокладок. Лучше и больше впитывают. Не протекают.
- Имеют влагозащищенный слой из непромокающего материала.
- Натуральный состав подавляющего большинства многоразовых прокладок — хлопок, вискоза, бамбуковое полотно, микрофибра.
Где можно купить менструальную чашу?
Это по истине замечательное изобретение! Лучшее, что было придумано для женщин.
Ведь 99% из тех женщин, кто попробовал менструальную чашу — сожалеет лишь о том, что узнали про такое ультрасовременное средство женской интимной гигиены только сейчас!
Ведь гинекологических противопоказаний для здоровых женщин к применению чаш нет. Совсем нет!
А преимуществ применения менструальной чаши (по сравнению с традиционными средствами женской интимной гигиены) так много, мы насчитали их более 30, что все они вынесены в отдельную статью нашего блога, в которую можно перети по .
Для максимального комфорта интимная гигиена так же требует специальных средств, которые способны бережно относиться к микрофлоре, не вызывая сухости и раздражния.
Какое средство при мытье или приеме душа использовать – следует определять индивидуально, во многом здесь большую роль играет тип кожи девушки.
Например, стоит понимать, что любые средства обладают высокощелочным составом и оказывают на кожу большое давление, добавляя организму новое напряжение и не давая расслабления.
Если у девушки кожа сухого типа, то чем больше щелочи будет в средстве, тем к большему раздражению кожи это приведет.
В таких случаях от использования мыла рекомендуется отказаться и отдать свое предпочтение гелевым средствам. Все загрязнения гели будут удалять с интимных зон более мягко, не принося коже новой степени раздражения.
Замечательным средством для ежедневного применения явдяется нежный интим-гель «Услада» Bioritm.
Специальная формула нежно заботится о коже, имеет профилактический и омолаживающий эффект. В отличии от обычных гелей и мыла, средство не вызывает аллергии и раздражений. В его состав входит провитамин B5, экстракт ромашки и гель алоэ вера.
Экстракт ромашки способствует снятию раздражения и покраснений. Интим-гель обладает нежной текстурой и нейтральным запахом. Отлично пенится и легко смывается даже небольшим объемом воды. Дарит чистоту, ощущение свежести и чувство комфорта на протяжении всего дня.
Нейтральная формула позволяет поддерживать естественный баланс pH. Не содержит агрессивных ПАВ (SLS, SLES)
Менструальный цикл
- Найти и оформить в виде сносок ссылки на независимые авторитетные источники, подтверждающие написанное.
- Проставив сноски, внести более точные указания на источники.
Пожалуйста, после исправления проблемы исключите её из списка параметров. После устранения всех недостатков этот шаблон может быть удалён любым участником.
Изменения уровней гормонов и гистологических особенностей эндометрия матки в ходе менструального цикла
Менструа́льный цикл (от лат. menstruus «месячный «цикл»; ежемесячный») — это регулярное естественное изменение, которое происходит в женской репродуктивной системе (особенно в матке и яичниках), что делает беременность возможной. Цикл необходим для производства ооцитов и для подготовки матки к беременности. Менструальный цикл происходит из-за подъема или падения гормонов. Этот цикл приводит к утолщению слизистой оболочки матки и росту яйцеклетки (что необходимо для беременности). Яйцо выпускается из яичника около четырнадцатого дня в цикле; утолщенная слизистая оболочка матки обеспечивает питательные вещества для эмбриона после имплантации. Если беременность не наступает, подкладка выпущена, что известно как менструация.
До 80% женщин сообщают о наличии некоторых симптомов в течение одной-двух недель до менструации. Общие симптомы включают прыщи, вздутие живота, чувство усталости, раздражительность и изменения настроения. Эти симптомы мешают нормальной жизни и поэтому квалифицируются как предменструальный синдром у 20-30% женщин. У 3-8% они тяжелые.
Первый период обычно начинается в возрасте от двенадцати до пятнадцати лет, момент, известный как менархе. Он может иногда начинаться уже в восемь, и такое начало все еще может быть нормальным. Средний возраст первого периода, как правило, позже в развивающихся странах и раньше в развитых странах. Типичная продолжительность времени между первым днем одного периода и первым днем следующего составляет от 21 до 45 дней у молодых женщин и от 21 до 35 дней у взрослых (в среднем 28 дней). Менструация прекращается после менопаузы, которая обычно происходит в возрасте от 45 до 55 лет. Кровотечение обычно длится от 3 до 7 дней.
Менструальный цикл зависит от гормональных изменений. Эти изменения поменять с помощью гормональной контрацепции, чтобы предотвратить беременность. Каждый цикл можно разделить на три фазы в зависимости от событий в яичнике (цикл яичников) или в матке (цикл матки). Яичниковый цикл состоит из фолликулярной фазы, овуляции и лютеиновой фазы, тогда как маточный цикл делится на менструацию, пролиферативную фазу и секреторную фазу.
Менструальный цикл характерен для человека, некоторых приматов, китов.
Менструальный цикл включает три фазы: менструальную, пролиферативную и секреторную..
Терминология
Менархе — первый менструальный цикл — является центральным событием в период полового развития, указывающим на способность женского организма к размножению. У женщин средним возрастом наступления менархе считаются 12-14 лет, с нормой от 9 до 15 лет: 9 лет — ранняя менархе, после 15 лет — первичная аменорея. Время наступления первого менструального кровотечения зависит от таких факторов, как наследственность, питание, общее состояние здоровья.
Нарушения периода менструального цикла могут быть вызваны различными факторами: от подростковых гормональных колебаний, беременности и других естественных причин до различных внешних и внутренних стрессов.
Прекращение менструаций происходит в возрасте 40—58 лет (в среднем, в 47—50 лет), в период климакса происходит угасание репродуктивной функции. Время наступления менопаузы (климакс — период, характеризующийся нерегулярностью или полным прекращением менструаций) зависит в большей степени от наследственности, однако некоторые заболевания и врачебные вмешательства могут вызвать раннее наступление менопаузы.
Фазы
Процессы в яичнике в течение менструального цикла:
1 Менструация
2 Созревающий фолликул
3 Граафов фолликул
4 Овуляция
5 Жёлтое тело
6 Жёлтое тело прекращает функционировать
Процессы, происходящие в течение менструального цикла, могут быть описаны как фазы, соответствующие изменениям в яичниках (фолликулярная, овуляторная и лютеиновая), и в эндометрии (менструальная, пролиферативная и секреторные фазы).
Фолликулярная/менструальная фаза
Менструальная фаза представляет собой кровотечение из полости матки в результате отторжения слоя эндометрия, которое происходит в конце овариального цикла, если не было оплодотворения яйцеклетки. Началом фолликулярной фазы яичника или менструальной фазы матки считается первый день менструации. Длительность фолликулярной фазы, во время которой происходит окончательное созревание доминантного фолликула, индивидуальна для каждой женщины: от 7 до 22 дней, в среднем 14 дней.
Фолликулярная фаза (а вместе с ней и овариальный цикл) начинается с выделения гонадолиберина гипоталамусом, который стимулирует аденогипофиз к секреции небольших количеств фолликулостимулирующего и лютеинизирующего гормонов (фоллитропина и лютропина соответственно). Низкий уровень секреции эстрадиола подавляет секрецию фоллитропина и лютропина, оставляя уровень их секреции относительно невысоким. Тем не менее, под действием фоллитропина в яичниках начинают развиваться несколько фолликулов, из которых становится доминантным фолликул, имеющий наибольшее число рецепторов к фолликулотропину и наиболее интенсивно синтезирующий эстрадиол, остальные же подвергаются атрезии. Постепенно уровень эстрадиола растёт, но, хотя низкая концентрация эстрадиола подавляет секрецию гонадотропинов, высокая концентрация эстрадиола, напротив, стимулирует секрецию гонадотропинов, так как она приводит к увеличению выделения гонадолиберина гипоталамусом. Особенно этот эффект заметен для лютропина, поскольку высокая концентрация эстрадиола увеличивает чувствительность к гонадолиберину клеток аденогипофиза, выделяющих лютропин. Кроме того, фолликулы сильнее реагируют на лютропин из-за большего числа рецепторов к этому гормону. Таким образом, в этом случае имеет место регуляция по принципу положительной обратной связи. Итак, фолликул увеличивается в размерах до тех пор, пока не произойдёт резкий выброс лютропина из аденогипофиза. На этом фолликулярная фаза заканчивается и начинается овуляторная фаза.
Овуляторная/пролиферативная фаза
Приблизительно к седьмому дню цикла определяется доминантный фолликул, который продолжает расти и секретирует увеличивающееся количество эстрадиола, в то время как остальные фолликулы подвергаются обратному развитию. Достигнувший зрелости и способный к овуляции фолликул называется граафовым пузырьком. Во время овуляторной фазы, которая длится около трёх дней, происходит выброс лютеинизирующего гормона (ЛГ). В течение 36—48 ч происходит несколько волн высвобождения ЛГ, значительно увеличивается его концентрация в плазме. Выброс ЛГ завершает развитие фолликула, стимулирует продукцию простагландинов и протеолитических ферментов, необходимых для разрыва стенки фолликула и высвобождения зрелой яйцеклетки (собственно овуляция). В то же время снижается уровень эстрадиола, что иногда сопровождается овуляторным синдромом. Овуляция обычно происходит в ближайшие 24 ч после наиболее крупной волны выброса ЛГ (от 16 до 48 ч). Во время овуляции высвобождается 5—10 мл фолликулярной жидкости, в которой содержится яйцеклетка.
Лютеиновая/секреторная фаза
Промежуток времени между овуляцией и началом менструального кровотечения называется лютеиновой фазой цикла (также известна как фаза жёлтого тела). В отличие от фолликулярной фазы, длительность лютеиновой более постоянная — 13—14 дней (± 2 дня). После разрыва граафова пузырька стенки его спадаются, его клетки накапливают липиды и лютеиновый пигмент, это придаёт ему жёлтый цвет. Трансформированный граафов фолликул теперь называется жёлтым телом. Продолжительность лютеиновой фазы зависит от периода функционирования (10—12 дней) жёлтого тела, в это время жёлтое тело секретирует прогестерон, эстрадиол и андрогены. Повышенный уровень эстрогена и прогестерона изменяет характеристику двух наружных слоев эндометрия. Железы эндометрия созревают, пролиферируют и начинают секретировать (секреторная фаза), матка готовится к имплантации оплодотворенной яйцеклетки. Уровень прогестерона и эстрогена достигают пика в середине лютеиновой фазы, и в ответ на это снижается уровень ЛГ и ФСГ.
При наступлении беременности жёлтое тело начинает вырабатывать прогестерон до тех пор, пока плацента не разовьётся и не станет секретировать эстроген и прогестерон.
Если беременность не происходит, жёлтое тело прекращает функционировать, снижается уровень эстрогенов и прогестерона, что приводит к отечности и некротическим изменениям эндометрия. Снижение уровня прогестерона также усиливает синтез простагландинов. Если яйцеклетка не оплодотворяется, то через некоторое время жёлтое тело подвергается лютеолизу, то есть лизису или структурному разрушению, и более неспособно синтезировать прогестерон и эстрадиол. Регулятором лютеолиза является простагландин PGF2-. Из-за лютеолиза секреция фоллитропина и лютропина более не подавляется, поскольку более нет отрицательной обратной связи, и секреция этих гормонов начинает возрастать, стимулируя развитие нового фолликула. Уменьшение уровня эстрогена и прогестерона также способствует возобновлению синтеза ЛГ и ФСГ, начинается новый менструальный цикл.
> См. также
- Лютеинизирующий гормон
- Фолликулостимулирующий гормон
- Менструация
- Овуляция
- Фолликул яичника
> Примечания
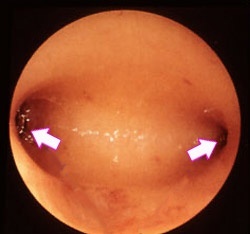
Методики проведения биопсии
Чаще всего биопсию эндометрия берут путем традиционного диагностического выскабливания (РДВ). Получаемый материал представляет собой отдельные участки слизистой оболочки, в которых отчетливо видны маточные железы, соединительнотканная строма и их взаимоотношения друг с другом. Если в образце присутствуют злокачественные элементы, патоморфолог может с высокой точностью определить глубину их прорастания, а это напрямую влияет на тактику лечения и прогноз заболевания.
В отличие от РДВ при аспирации эндометрия и пайпель биопсии врач получает не целостные пласты слизистой, а ее разрозненные элементы с большой примесью крови. Нередко биоматериал представлен ничем иным, как скудным скоплением отдельных клеток, по которым нельзя достоверно судить о характере патологического процесса.
С точки зрения диагностической ценности результатов биопсии эндометрия предпочтение следует отдать раздельному диагностическому выскабливанию. Тем не менее, в ряде случаев всеобъемлющая расшифровка биоптатов не требуется. Так, пайпель биопсия обычно проводится для оценки состояния эндометрия перед процедурой ЭКО. В этой ситуации даже разрозненных элементов слизистой оказывается достаточно, чтобы определить тип патологии.
В своем заключении врач-патоморфолог может дать различную расшифровку биопсии эндометрия, с подробным описанием морфологии или без нее. Часто к результатам прилагается патоморфологический диагноз, который представляет собой краткое резюме описательной характеристики.
Ниже дана расшифровка различных терминов, которые можно встретить в результатах биопсии эндометрия.
- Аденокарцинома – синоним рака матки.
- Аденомиоз – разрастание маточных желез в миометрии (мышечной оболочке матки). Редкая находка, преимущественно при РДВ.
- Атрофическая слизистая – истонченный эндометрий с единичными железами. Вполне нормальное явление для менопаузы; в более молодом возрасте указывает на серьезные гормональные нарушения.
- Ворсины хориона – вспомогательные компоненты плодного яйца, благодаря которым оно прикрепляется к слизистой матке. Впоследствии они трансформируются в плаценту. Наличие ворсин хориона в соскобе эндометрия – однозначный признак беременности.
- Гиалиноз – уплотнение и сужение просвета мелких маточных артерий.
- Гиперплазия атипическая – разрастание эндометриальных желез с признаками злокачественной трансформации. Потенциально предраковое состояние.
- Гиперплазия простая – то же самое, но без признаков опухоли. Встречается при гормональных нарушениях на фоне кисты яичника и других состояний.
- Гипопластическая слизистая – истонченный эндометрий, занимающий промежуточное состояние между зрелым и атрофическим.
- Гравидарная слизистая – эндометрий беременной матки с полями децидуальной ткани.
- Детрит – обозначение аморфных масс, представленных остатками погибших клеток.
- Децидуальная ткань – скопления крупных клеток, содержащих обилие питательных веществ. Признак беременности.
- Дисплазия – изменение структуры и клеточного состава маточных желез, напоминающее опухолевую трансформацию.
- Киста – расширенная железа, заполненная жидкостью.
- Лейомиома – доброкачественная опухоль из гладких мышц, расположенных в средней оболочке матки.
- Лимфоидные фолликулы – скопления лимфоцитов, отражающие длительный воспалительный процесс (например, хронический эндометрит).
- Менструальная слизистая – эндометрий в разгар месячных.
- Метаплазия – состояние, при котором нормальный эпителий слизистой матки замещается на эпителий, характерный для другого органа.
- Плацентарный полип – остатки плаценты после выкидыша, аборта или естественных родов (реже после кесарева сечения).
- Полип – любое образование слизистой, выступающее в просвет матки.
- Пузырный занос – патология беременности, вариант трофобластической болезни. Характеризуется разрастанием одних лишь ворсин хориона; плод при этом не формируется.
- Реакция Ариас-Стеллы – вариант изменения эндометрия, напоминающие трансформацию желез канала шейки матки во время беременности. Указывает на гиперпластический процесс.
- Регенерирующая слизистая – эндометрий в первые 1-3 сут после менструаций.
- Спиральные артерии – мелкие кровеносные сосуды, пронизывающие слизистую оболочку матки. Основной источник ее кровоснабжения.
- Строма – ткань, в которую погружены эндометриальные железы.
- Трофобласт – клеточный материал, из которого образуются ворсины хориона и другие вспомогательные структуры эмбриона.
- Фаза пролиферации – соответствует 5-14 дню менструального цикла (после после месячных).
- Фаза секреции – соответствует 15-26 дню менструального цикла (до месячных).
- Фиброз – разрастание плотной соединительной ткани в строме. Признак хронического воспаления, а также нормальное явление в постменопаузе.
- Хориокарцинома – злокачественная опухоль из атипичных ворсин хориона, вариант трофобластической болезни. Если говорить грубо, то хориокарцинома – это «раковый пузырный занос».
- Эндометрит – воспаление слизистой оболочки матки.
Особенности пролиферации эндометрия
Для успешного оплодотворения и беспроблемного течения беременности циклические изменения в матке должны соответствовать показателям нормы. В случаях, когда наблюдается атипичная структура эндометрия, возможны патологические отклонения.
Узнать о нездоровом состоянии слизистой матки по симптомам и внешним проявлениям очень сложно. В этом помогут врачи, но чтобы проще было понять, что такое пролиферация эндометрия и как разрастание ткани влияет на здоровье, необходимо разобраться в особенностях цикличных изменений.
Эндометрий состоит из функционального и базального слоев. Последний представляет собой плотно прилегающие клеточные частицы, пронизанные многочисленными кровеносными сосудами. Главная его функция — восстанавливать функциональный слой, который при несостоявшемся оплодотворении отслаивается и выводится с кровью.
Матка после месячных самоочищается, а слизистая в этот период имеет гладкую, тонкую, ровную структуру.
Стандартный менструальный цикл принято делить на 3 стадии:
- Пролиферация.
- Секреция.
- Кровотечение (месячные).
В таком порядке естественных изменений пролиферация стоит на первом месте. Фаза начинается примерно с 5-го дня цикла после окончания менструации и продолжается 14 дней. В этот период клеточные структуры путем активного деления размножаются, что приводит к разрастанию тканей. Внутренний слой матки может увеличиваться до 16 мм. Это нормальная структура эндометриального слоя пролиферативного типа. Такое утолщение способствует закреплению эмбриона к ворсинкам маточного слоя, после чего наступает овуляция, и слизистая матки переходит в фазу секреции в эндометрии.
Если зачатие произошло, желтое тело имплантируется в матку. При несостоявшейся беременности эмбрион перестает функционировать, уровень гормонов снижается, начинается менструация.
В норме стадии цикла следуют друг за другом именно в такой последовательности, но иногда в этом процессе происходят сбои. По разным причинам пролиферация может не прекратиться, то есть по прошествии 2 недель клеточное деление будет бесконтрольно продолжаться, а эндометрий расти. Слишком плотный и толстый внутренний слой матки часто приводит к проблемам с зачатием и развитию тяжелых болезней.
Заболевания пролиферативного характера
Интенсивный рост маточного слоя в период пролиферативной фазы происходит под действием гормонов. Любой сбой в этой системе продлевает период активности клеточного деления. Переизбыток новых тканей становится причиной рака тела матки и развития доброкачественных опухолевых образований. Спровоцировать возникновение заболеваний способны фоновые патологии. Среди них:
- эндометрит;
- эндометриоз шейки матки;
- аденоматоз;
- миома матки;
- кисты и полипы матки;
- синдром поликистозных яичников.
Гиперактивное деление клеток наблюдается у женщин с выявленными эндокринными нарушениями, сахарным диабетом и гипертонической болезнью. Негативно на состояние и структуру слизистой матки влияют аборты, выскабливания, избыточный вес, злоупотребление гормональными контрацептивами.
На фоне гормональных проблем чаще всего диагностируют гиперплазию. Заболевание сопровождается аномальным разрастанием эндометриального слоя и не имеет возрастных ограничений. Самые опасные периоды – половое созревание и гиперплазия в менопаузе. У женщин до 35 лет болезнь выявляется редко, так как гормональный фон в этом возрасте отличается стабильностью.
У гиперплазии эндометрия есть клинические признаки: нарушается цикл, наблюдаются маточные кровотечения, появляются постоянные боли в области живота. Опасность болезни в том, что обратное развитие слизистой нарушается. Размеры разросшегося эндометрия не уменьшаются. Это приводит к бесплодию, анемии, онкологическим заболеваниям.
В зависимости от того, как эффективно проходят поздняя и ранняя стадии пролиферации, гиперплазия эндометрия может быть атипичной и железистой.
Железистая гиперплазия эндометрия
Высокая активность пролиферативных процессов и интенсивное деление клеток увеличивает объем и структуру слизистой матки. При патологическом разрастании и утолщении железистых тканей врачи диагностируют железистую гиперплазию. Главной причиной развития заболевания являются гормональные расстройства.
Типичных симптомов у железистой гиперплазии нет. Проявляющиеся признаки характерны для многих гинекологических болезней. В основном жалобы женщин связаны с состояниями во время месячных и после менструации. Цикл меняется и отличается от предыдущих. Обильные кровотечения сопровождаются болезненными ощущениями и содержат сгустки. Часто выделения идут вне цикла, что приводит к анемии. Серьезные кровопотери вызывают слабость, головокружения и снижение веса.
Особенность данной формы гиперплазии эндометрия в том, что новообразовавшиеся частицы не делятся. Патология редко трансформируется в злокачественную опухоль. Тем не менее данный вид заболевания характеризуется типичными для опухолевых образований неукротимостью роста и потерей функции.
Атипическая
Атипическая гиперплазия относится к внутриматочным заболеваниям, которые связаны с гипопластическими процессами эндометрия. В основном болезнь выявляется у женщин после 45 лет. У каждой третьей из 100 патология перерастает в злокачественную опухоль.
В большинстве случаев данный вид гиперплазии развивается по причине гормональных сбоев, активизирующих пролиферацию. Неконтролируемое деление клеток с нарушенной структурой приводит к разрастанию маточного слоя. При атипической гиперплазии секреторная фаза отсутствует, так как размер и толщина эндометрия продолжают расти. Это приводит к продолжительным, болезненным и обильным менструациям.
Выраженная атипия относится к опасным состояниям эндометрия. Происходит не только активное размножение клеток, меняется строение и структура эпителия ядра.
Атипичная гиперплазия способна развиваться в базальном, функциональном и сразу в обоих слоях слизистой. Последний вариант считается наиболее тяжелым, так как высока вероятность развития онкологических заболеваний.
Обычно женщинам сложно понять, что такое фазы пролиферации эндометрия и как нарушение последовательности стадий связано со здоровьем. Разобраться в вопросе помогают знания о строении эндометрия.
Слизистая состоит из основного вещества, железистого слоя, соединительных тканей (стромы) и многочисленных кровеносных сосудов. Примерно с 5-го дня цикла, когда начинается пролиферация, структура каждой из составляющих видоизменяется. Весь период длится около 2 недель и делится на 3 фазы: раннюю, среднюю, позднюю. Каждая из стадий пролиферации проявляется по-разному и занимает определенное время. Правильная последовательность считается нормой. Если хотя бы одна из фаз отсутствует или отмечается сбой в ее протекании, вероятность развития патологий в оболочке внутри матки очень высока.
Ранняя стадия пролиферации – это 1-7-й день цикла. Слизистый покров матки в этот период начинает постепенно изменяться и характеризуется следующими структурными преобразованиями тканей:
- эндометрий выстлан цилиндрическим эпителиальным слоем;
- кровеносные сосуды прямые;
- железы плотные, тонкие, прямые;
- клеточные ядра имеют насыщенный красный цвет и овальную форму;
- стромы продолговатой, веретенообразной формы.
- толщина эндометрия в ранней полиферативной фазе – 2–3 мм.
Средняя стадия эндометрия пролиферативного типа самая короткая, обычно это 8–10-й день менструального цикла. Форма матки меняется, происходят заметные изменения в форме и структуре других элементов слизистой:
- эпителиальный слой выстлан клетками цилиндрической формы;
- ядра бледные;
- железы удлиненные и изгибаются;
- соединительная ткань рыхлой структуры;
- толщина эндометрия продолжает расти и достигает 6–7 мм.
На 11–14-й день цикла (поздняя стадия) клетки внутри влагалища увеличиваются в объеме и набухают. Существенные изменения происходят и с маточной оболочкой:
- эпителиальный слой высокий и многослойный;
- часть желез удлиняется и имеет волнистую форму;
- сосудистая сетка извилистая;
- клеточные ядра увеличиваются в размере и имеют округлую форму;
- толщина эндометрия в поздней пролиферативной фазе достигает 9–13 мм.
Все перечисленные стадии тесно связаны с фазой секреции и должны соответствовать показателям нормы.
Причины рака тела матки
Рак тела матки относится к самой опасной патологии пролиферативного периода. На ранних стадиях данный вид заболевания протекает бессимптомно. К первым признакам болезни относятся обильные слизистые выделения. Со временем появляются такие признаки, как боли внизу живота, маточные кровотечения с фрагментами эндометрия, частые позывы к мочеиспусканию, слабость.
Заболеваемость раком возрастает с появлением ановуляторных циклов, характерных для возраста от 45 лет. В пременопаузе яичники еще выделяют фолликулы, но они редко созревают. Овуляция не происходит, соответственно, желтое тело не образуется. Это приводит к гормональному дисбалансу – самой частой причине образования раковых опухолей.
В группе риска женщины, у которых не было беременности и родов, а также с выявленным ожирением, сахарным диабетом, обменными и эндокринным нарушениями. Фоновыми заболеваниями, провоцирующими рак тела детородного органа, являются полипы в матке, гиперплазия эндометрия, миома, поликистоз яичников.
Диагностику онкологии усложняет состояние маточной стенки при раковых поражениях. Эндометрий становится рыхлым, волокна располагаются в разных направлениях, мышечная ткань ослаблена. Границы матки размыты, заметны полипообразные разрастания.
Независимо от стадии патологического процесса, рак эндометрия обнаруживается при УЗИ. Чтобы определить наличие метастаз и локализацию опухоли, прибегают к гистероскопии. Кроме того, женщине рекомендуют пройти биопсию, рентгенографию и сдать ряд анализов (моча, кровь, исследование гемостаза).
Своевременная диагностика дает возможность подтвердить либо исключить рост опухолевого новообразования, его характер, размеры, тип и степень распространения на соседние органы.
Терапия заболевания
Лечение раковой патологии тела матки назначается индивидуально, зависит от стадии и формы заболевания, а также возраста и общего состояния женщины.
Консервативная терапия применяется только на начальных стадиях. Женщинам репродуктивного возраста с выявленным заболеванием 1–2-й стадии проводят гормональную терапию. На протяжении курса лечения нужно регулярно сдавать анализы. Так врачи отслеживают состояние ядра клеток, изменения в структуре слизистой матки и динамику развития заболевания.
Самым результативным методом считается удаление пораженной матки (частичное или полное). Для ликвидации единичных патологических клеток после операции назначается курс лучевой или химической терапии. В случаях быстрого роста эндометрия и стремительного увеличения раковой опухоли врачи удаляют детородный орган, яичники и придатки.
При раннем диагностировании и своевременном лечении любая из терапевтических методик дает положительные результаты и увеличивает шансы на выздоровление.
Гиперплазия эндометрия – это заболевание, при котором происходит неконтролируемое разрастание ткани, выстилающей изнутри полость матки. Увеличение количества клеток слизистой может происходить по разным причинам и выглядеть по-разному. Гиперплазия очагового типа – одна из самых распространенных форм заболевания, которая требует своевременного лечения.
Матка и эндометрий
Матка – главный орган репродуктивной системы женского организма. Именно здесь происходит зачатие и развитие будущего ребенка. Полость матки состоит из трех слоев ткани:
- периметрий – внешняя оболочка;
- миометрий – средний, мышечный слой;
- эндометрий – слизистая оболочка, выстилающая полость матки.
Матка каждый месяц готовится к оплодотворению и прикреплению зиготы к своим стенкам. Для этого эндометрий полностью обновляется – старый слой отторгается и выходит из полости матки вместе с менструальным кровотечением, а затем растет заново. Эти изменения происходят под воздействием женских половых гормонов – эстрогена и прогестерона.
В начале менструального цикла, толщина эндометрия составляет примерно 5 миллиметров, а к концу цикла, в норме, варьируется от 10 до 15 миллиметров.
Эндометрий состоит из нескольких слоев.
- Функциональный слой – гладкая и ровная поверхность. Состоит из мерцательных клеток, которые покрыты сотнями «ресничек». Колебания волн этих ресничек и помогают яйцеклетке после оплодотворения перемещаться внутри матки.
- Строма – «сетка» соединительных клеток. Строма отвечает за выработку коллагена, защиту от повреждений, питание и отторжение верхнего слоя во время менструации, если не произошло оплодотворение.
- Базальный слой состоит из клеток в виде пузырьков, из которого после месячных начинает свой рост новый сосудистый верхний слой.
- Верхний сосудистый слой изменяется в течение месяца. В самом начале цикла он тонкий и прямой, а ближе к концу разрастается и скручивается. После наступления беременности из этого слоя формируется плацента, питающая эмбрион.
Классификация
Вид разрастания тканей слизистой оболочки обусловлен определенными нарушениями в организме.
- Железистая гиперплазия – самая простоя форма заболевания, образуется за счет разрастания, искривления и расширения желез. Железы тесно прижаты между собой, стромы между ними нет и содержимое свободно может выделяться.
- Железисто-кистозная гиперплазия заключается в разрастании клеток, которые находятся в устье железы под воздействием эстрогена. Это приводит к сужению просвета желез и перекрытию оттока их содержимого, в результате чего железы приобретают вид кисты – наполненного жидкостью пузыря.
- Кистозная гиперплазия – внешне похожа на железисто-кистозную форму, однако, отличается от нее тем, что внутренняя часть эндометрия остается неповрежденной.
Кистозная форма гиперплазии внешне похожа на рак, поэтому после ее удаления необходим тщательный гистологический анализ и дополнительное лечение.
- Очаговая гиперплазия – неравномерное разрастание слизистой. Возвышения на эндометрии внешне напоминают кисты.
- Атипическая – самая опасная форма гиперплазии, риск перерождения в рак составляет более 50 процентов. При атипической гиперплазии разрастания начинаются прямо с самого первого, базального слоя эндометрия. Это вызывает серьезные изменения в строении тканей, мутации и нарушения в структуре.
Очаговая гиперплазия
Толщина эндометрия при очаговой гиперплазии в некоторых местах может достигать шести сантиметров.
Очаговая (полиповидная) гиперплазия – это наросты в полости и канале шейки матки. Полиповидные образования получаются из-за разрастания базального слоя ткани эндометрия. Такой полип состоит из клеток эпителия и, чаще всего, имеет тело и ножку.
Полипы при очаговой гиперплазии могут иметь различный состав клеток. В соответствии с этим разделяют:
- полипы, состоящие из соединительной ткани – фиброзные;
- полипы, образованные в основном из соединительной ткани, но имеющие в составе небольшое количество клеток желез – железисто-фиброзные;
- полипы, состоящие в основном из клеток желез – железистые;
- полипы, состоящие из клеток желез, имеющие в составе атипичные клетки называют аденоматозные. Такой полип всегда является предраковым состоянием.
Железистые и железисто-кистозные полипы при очаговой гиперплазии имеют круглую или овальную форму тела и продолговатую ножку. Он может быть только один или сразу несколько, располагаются они чаще всего на дне (наверху) матки или около маточных труб. Внешне полип розового цвета, гладкий и ровный, под микроскопом можно разглядеть различные по величине железы, которые проникают в мышечный слой, склерозированные и расширенные сосуды крови и соединительную ткань.
Причины
Любые изменения в полости матки могут быть вызваны:
- гормональными нарушениями (дисбалансом, недостатком или избытком выработки гормонов);
- инфекционными заболеваниями органов малого таза (вирусные и бактериальные инфекции, заболевания, передающиеся половым путем);
- врожденной патологией репродуктивной системы женщины (неправильное развитие органов малого таза, проблемы с ростом, положением органов, их функциями);
- хирургическими операциями по гинекологии (чисткой и выскабливанием, удалением миом, полипов, кист, спаек, абортами и др.);
- сложными родами, кесаревым сечением;
- генетической предрасположенностью;
- травмами брюшной полости;
- хроническими заболеваниями женских органов;
- заболеваниями печени, гипертонией, сахарным диабетом, ожирением, дисфункцией щитовидной железы;
- резкой отменой или неправильным назначением сильнодействующих гормональных препаратов.
Чаще всего очаговую гиперплазию вызывают гормональные нарушения. Сбои менструального цикла – это прежде всего неправильная выработка гормонов. Если фолликулы выделяют слишком много эстрогенов, уже созревшая яйцеклетка вовремя не выходит из яичников. Для овуляции также необходим определенный уровень прогестерона и лютеинизирующего гормона. Все эти нарушения баланса приводят к удлинению первой фазы цикла, а, следовательно, к разрастанию очагов эндометрия.
Недостаток прогестерона провоцирует сильное кровотечение во время менструации, а также неполное отторжение клеток верхнего слоя эндометрия. Симптомом этого будут небольшие выделения с примесью крови в период между критическими днями. В этом случае клетки старого, но не выведенного вовремя эндометрия, становятся очагом для разрастания и образования полипозных наростов в полости матки.
Гиперплазия также часто развивается в результате недостатка выработки эстрогенов. Яйцеклетка в этом случае созревать не будет, соответственно не произойдет и овуляция (выход ее из яичников). Менструация в итоге все же наступит, хотя, скорее всего, с большой задержкой, при этом будет длительной и необильной. Такое нарушение, как и в сценарии с недостатком прогестерона, приводит к неполному очищению полости матки от старого эндометрия и образованию на месте неудаленных участков слизистой наростов очаговой гиперплазии.
Лечение
Еще несколько десятилетий назад лечение очаговой гиперплазии проводилось только в сложных случаях и заключалось в полном или частичном удалении (ампутации) матки.
Современное лечение гинеколог назначает после получения полной картины заболевания. При небольших изменения в матке назначают медикаментозное лечение, если очаги гиперплазии слишком большие или исследование показало наличие атипичных клеток, проводят хирургическое лечение.
Консервативная терапия при очаговой гиперплазии заключается в назначении индивидуальных доз гормоносодержащих препаратов.
- Комбинированные оральные контрацептивы (КОК) («Ярина», «Белара», «Жанин») налаживают женский цикл благодаря урегулированию выработки прогестерона. Такое лечение помогает избавиться от небольших очагов гиперплазии и «научить» организм правильно вырабатывать половые гормоны в будущем.
- Аналоги прогестерона («Утрожестан», «Дюфастон») нормализуют менструальный цикл при недостатке этого гормона.
- Агонисты гонадотропин рилизинг гормона уменьшают чрезмерную выработку эстрогена. Такое лечение постепенно уменьшает толщину слизистой.
Если гиперплазия эндометрия очагового типа была вызвана воспалительными заболеваниями органов малого таза, сначала проводят лечение инфекций и тщательный контроль излеченности, а уже потом, при необходимости, назначают гормональные препараты или оперативное лечение.
Хирургическое лечение очаговой гиперплазии эндометрия:
- Выскабливание – полное удаление верхнего слоя эндометрия при помощи кюретки. Такое лечение проводят под общим наркозом в условиях стационара. Это лечение имитирует «правильную» менструацию и позволяет полностью очистить полость матки от ненужных тканей. Далее назначают гормональные препараты для того, чтобы вырос здоровый новый слизистый слой (эндометрий).
- Криодеструкция – «заморозка» больных участков ткани, которые выходят из полости матки со следующими месячными.
- Прижигание лазером (абляция) – разрушение очаговой гиперплазии при помощи высоких температур.
- Гистерэктомия – полное (или частичное) удаление матки.
Гистерэктомию чаще всего назначают в запущенных случаях очаговой формы эндометриоза или если есть атипичные клетки в полипах, когда риски возникновения рака возрастают, а другое лечение не принесет должного результата.
Очаговая гиперплазия эндометрия – не приговор. После лечения наступит существенное улучшение качества жизни пациентки и, чаще всего, даже возможно наступление беременности у женщин в репродуктивном возрасте. После лечения обязательно наблюдайтесь у гинеколога, так как гиперплазия является часто рецидивирующим заболеванием, от которого легче всего избавиться на самых ранних стадиях.
Гиперплазия матки
Время чтения: мин.
Нет времени читать
Что такое гиперплазия матки
Гиперплазия матки: что это такое? Понятия гиперплазия матки не существует. Некоторые люди, сфера работы которых далека от медицины, могут путать медицинскую терминологию и называть данную патологический процесс таким образом. Однако, это немного не так. Существующее патологическое состояние имеет название гиперплазия эндометрия. Данным вопросом занимается гинекология, гиперплазия эндометрия матки довольно хорошо поддается лечению.
Гиперплазия матки: что это такое доступным языком
Что такое гиперплазия эндометрия матки? Гиперплазия эндометрия — это увеличение толщины внутреннего слоя матки по причине воздействия различных патогенетических факторов. Что же из себя представляет эндометрий? Эндометрий — это внутренний слой матки, который состоит из двух частей: это базальный слой — является основой для регенерации второго, функционального слоя эндометрия. Функциональный слой постоянно меняется. Данный процесс называется менструальным циклом на уровне эндометрия. Во время овариально-менструального цикла в эндометрии происходят следующие изменения: первая фаза — это фаза десквамации, то есть отторжение функционального слоя эндометрия, затем следует фаза регенерации, когда из базального слоя начинает формироваться основа будущего функционального слоя.
Пролиферация эндометрия — это рост эндометрия. Данные фазы цикла происходят под воздействием стероидного вещества женской репродуктивной системы — гормонов эстрогенов. Эти гормоны отвечают за рост и пролиферацию тканей и подращивают эндометрий до нужной толщины для того, чтобы он стал пригоден для оплодотворения
Следующая фаза цикла называется секрецией, которая проходит под воздействием гормона прогестерона. Прогестерон является антагонистом эстрогенов и оказывает антипролиферативное действие. Однако, обладает выраженным секреторным эффектом, тем самым влияя на секреторные преобразования эндометрия, накопление в клетках вещества гликогена, такого необходимого для функционирования бластоцисты, а, в последующем, эмбриона и плода. Если же беременности не наступает, то уровни гормонов падают и происходит отторжение функционального слоя эндометрия — десквамация, и начинается новая фаза менструального цикла. При гиперплазии эндометрия патологические изменения в гормональном фоне происходят именно на процессе пролиферации, когда в организме женщины происходит гиперпродукция эстрогенов, либо недостаток прогестерона, который бы подавлял пролиферативные эффекты.
Патогенетическими причинами образования гиперплазии эндометрия являются заболевания как репродуктивной, так и соматической области. То есть основополагающим фактором возникновения гиперплазии эндометрия является состояние гиперэстрогении. Патогенетическим механизмом терапии данной нозологической формы является устранение повышенного количества эстрогенов. Так как эстрогены вызывают пролиферативные изменения, могут встречаться такие сочетания, как миома матки и гиперплазия эндометрия, матка увеличена за счет растущих миоматозных новообразований под действием гиперэстрогении, а в эндометрии развиваются гиперпластические процессы.
Гиперплазия матки это рак или предрак
Однозначно на этот вопрос ответить сложно потому, как гиперплазия эндометрия классифицируется на простую гиперплазию, а также атипическую гиперплазию. Простая гиперплазия не относится к предраковым заболеваниям женской репродуктивной системы. Однако, атипическая гиперплазия же является действительно предраком. Данная гиперплазия подразделяется на степени: легкая, средняя и тяжелая. В любом случае, любая гиперплазия эндометрия должна быть обследована и пролечена соответственно протоколам оказания медицинской акушерско-гинекологической помощи. Так как потеря времени может привести к плачевным и серьёзным последствиям в виде озлокачествления данной патологии. Поэтому при появлении клинической симптоматики необходимо незамедлительно обратиться к врачу.
Симптомы
Гиперплазия матки: что это такое, симптомы, лечение
Как и любое патологическое состояние в организме, гиперплазия плаценты имеет свою клиническую симптоматику, которая появляется в ответ на формирование патологического процесса. В начальных стадиях гиперплазии она может себя никак не проявлять и протекать скрыто.
Гиперплазия матки: симптомы и лечение
Изменение характера менструального цикла, которое может заключаться как в задержке менструации на довольно длительный срок, так и в появлении межменструальных кровомазаний либо кровотечений. Так же менструации могут приобретать характер кровотечения с обильной потерей крови и довольно большой длительностью.
При появлении выраженного геморрагического синдрома начинают присоединяться признаки гиперплазии матки, характерные при развитии анемии (сниженного уровня гемоглобина в крови): общая слабость, утомляемость, бледность кожных покровов.
Симптомы гиперплазии эндометрия матки в менопаузе также проявляются в виде кровомазаний либо кровотечений. Однако, в данном периоде появление каких-либо кровянистых выделений и половых путей сильно настораживает врачей, так как может свидетельствовать о злокачественном процессе шейки матки. Именно поэтому женщина должна постоянно проходить профилактические осмотры у акушера-гинеколога для исключения такого патологического процесса. А в случае его появления будет проведена ранняя диагностика и своевременное лечение
- Болевой синдром различной интенсивности может сопровождать гиперплазию эндометрия;
- Появление симптоматики альгодисменореи – болезненных менструаций;
- Диспареуния – боли во время полового акта;
Появление жалоб на тщетные попытки забеременеть. При невозможности пары зачать ребенка за период, равный одному году и более без использования каких-либо средств контрацепции выставляется диагноз бесплодия. Как женщина, так и мужчина подлежат обязательному комплексу обследований, в ходе которых и выявляется увеличенная толщина эндометрия. Причина данного симптом кроется в разрастании эндометрия и потери его функциональных особенностей, способствующих транспортировке бластоцисты и ее имплантации. При грамотной терапии и коррекции гормональных сдвигов бесплодие такого генеза преодолевается без каких-либо затруднений.
Классификация
Классифицируется гиперплазия эндометрия в соответствии с гистологической структурой, которая определяется только после патогистологического исследования полученного после выскабливания материала в лаборатории. Она делится на:
- железистую гиперплазию;
- железисто-кистозную гиперплазию;
- атипическую гиперплазию;
Железистая гиперплазия матки
Железистая гиперплазия является наиболее распространенной и наиболее доброкачественной формой течения данного патологического процесса. Под микроскопом данная ткань состоит из желез, которые продуцируют секрет в полость матки. Данные железы имеют неправильную форму и локализацию. Клетки не выявляются при такой форме гиперплазии. Железистая гиперплазия наиболее хорошо поддается терапии и менее подвержена озлокачествлению.
Железисто-кистозная гиперплазия представляет собой разрастание железистой ткани с образованием кистозных полостей.
Атипичная гиперплазия эндометрия матки — это рак?
Атипичная форма гиперплазии представляет собой наличие атипических клеток при исследовании. Форма является предраком и представляет большую угрозу для здоровья женщины в виде озлокачествления данного патологического процесса.
Лечение
Гиперплазия эндометрия матки: лечение
Для того, чтобы приступать к лечению данного патологического состояния, необходимо провести качественную диагностику гиперплазии эндометрия.
Гиперплазия матки: лечение на основе грамотной диагностики
Данная диагностика должна включать гинекологическое исследование и осмотр, сбор анамнеза и жалоб, после проведения гинекологического исследования акушер-гинеколог должен отправить женщину на ультразвуковую диагностику. На УЗИ врач функциональной диагностики увидит увеличенный эндометрий и даст цифровой ответ на вопрос толщины функционального слоя. Если толщина слоя эндометрия составляет 15 мм и более, то врач имеет право выставить диагноз гиперплазия эндометрия. Однако, данный диагноз является предварительным, окончательный диагноз можно будет поставить только лишь после проведения патогистологического исследования. Чтобы получить материал для такого исследования, необходимо выполнить диагностические манипуляции в виде фракционно- диагностического выскабливания с удалением функционального слоя эндометрия острым кюретажем полости матки или же с помощью проведение гистероскопического исследования. Проводится оно при помощи в ведении видеолапароскопа (оптического инструментария), при помощи которого может быть удалена функциональная ткань, покрывающая полость матки.
Как лечить гиперплазию эндометрия матки
Лечение гиперплазии эндометрия разделяется на этапы: это удаление функционального слоя, что выполняется еще в момент диагностического выскабливания, а затем медикаментозного лечения для коррекции гормональных нарушений, вызвавших данное разрастание тканей. Если выполнить только лишь выскабливания без медикаментозной коррекции гормонального фона, то риск рецидивов данного патологического состояния очень высок, так как не происходит воздействие на этиопатогенез заболевания.
Как лечится гиперплазия эндометрия матки: медикаментозная терапия
Медикаментозная коррекция гиперплазии проводится при помощи нескольких групп препаратов. Назначаются комбинированные оральные контрацептивы, которые выравнивают соотношение эстрогена к прогестерону, эстрогенное влияние на эндометрий, тем самым, препятствуя пролиферативным процессам в нём. С этой же целью применяются препараты гестагенов такие как, Дюфастон, Утрожестан, Норколут. Данные препараты должны подбираться в зависимости от сопутствующей как гинекологической, соматической патологии, а также репродуктивного анамнеза и планов больной. Группой, используемой в терапии гиперплазии эндометрия, является применение агонистов и антагонистов гонадотропин-рилизинг гормона. Однако, их негативным действием является введение женщину в состояние искусственного климакса, что будет за собой вести появление соответствующей клинической симптоматики. Не каждая женщина сможет удовлетворительно перенести эффект применяемых препаратов.
Как остановить маточное кровотечение при гиперплазии эндометрия у подростков? В большинстве случаев такие состояния у девочек врачи стараются вести консервативно без применения хирургического вмешательства в виде выскабливания. Выполняется гормональный гемостаз
Гиперплазия эндометрия матки в менопаузе: лечение
Такое патологическое состояние, как гиперплазия эндометрия может настигнуть женщину и в климактерическом возрасте. Лечение гиперплазии матки в постменопаузе осуществляется так же как гормональным методом, так и хирургическим в зависимости от клинической ситуации. Если присутствует незначительное утолщение эндометрия, можно ограничиться гормональными препаратами с контрольной диагностикой. А если присутствуют рецидив патологического процесса, подозрение на злокачественный процесс, то в таких случаях необходимо проведение выскабливания с целью удаления гиперплазированного эндометрия и его дальнейшего гистологического исследования для выбора тактики дальнейшего лечения. Но врачи в постменопаузе предпочитают, по возможности, все случаи кровомазания подвергать гистологическому исследованию.
Народные средства
Как лечить гиперплазию эндометрия матки народными средствами
В народном лечении гиперплазии эндометрия применяется множество лекарственных препаратов, обладающих сходными между собой свойствами.
Боровая матка при гиперплазии эндометрия: отзывы
К таким препаратам относятся самое распространенное растение в гинекологической практике — это боровая матка. Данное растение обладает множеством различных свойств таких, как иммуномодулирующее, антиоксидантное, регенерирующее, антибактериальное, но самое главное свойство, за которое используют данное растение в гинекологии — это гормоностабилизирующее свойство. В состав данного лекарственного растения входят фитогормоны: фитоэстрогены, фитопрогестерон, которые обладают уравновешивающим действием на гормональную систему женского организма, тем самым снижает гиперэстрогенное воздействие на эндометрий.
Ее можно использовать в виде различных лекарственных форм таких, как отвар (измельченное растение заливается водой и варится на медленном огне), настой (заваривание боровой матки путем добавления к нему кипятка с целью настаивания), а также настойка (добавление спирта либо водки к измельченному растению с целью настаивания). Также используются различные другие растения, такие как красная щетка, чистотел.
Удаление
Удаление матки при гиперплазии эндометрия отзывы
Хирургическое лечение гиперплазии эндометрия включает удаление самого функционального слоя эндометрия путем выскабливания при помощи кюретажа, гистероскопии или лазерной абляции. Полученная ткань в обязательном порядке должна подлежать гистологическому исследованию. Кроме этого существует вид лечения данного патологического процесса, такой как удаление матки – гистерэктомия. Гистерэктомия может быть выполнена при наличии таких показаний: удаление матки показано при ситуации, когда при исследовании полученного материала гистологи дают ответа о наличии атипичных клеток в функциональном слое (при такой гиперплазии лучше удалить матку). Показанием также к оперативному вмешательству является установленный диагноз аденоматоза и присутствие клинической симптоматики данной патологии. К таковой относятся обильное кровотечение, а при контрольном ультразвуковом исследовании размеры эндометрия превышают все нормы.
Как удаляют матку при гиперплазии эндометрия
Однако, выбрать тактику гистерэктомии — это еще не значит выбрать объем вмешательства. Объем хирургической операция выполняется с учетом как соматической, так и гинекологической патологии. Гистерэктомия может быть таких видов:
- Гистерэктомия без придатков с удалением шейки, матка подвергается удалению, а придатки остаются на месте. Выполняется у женщин репродуктивного возраста для профилактики развития посткастрационного синдрома и раннего преждевременного наступление климакса – тяжелых последствий удаления репродуктивного органа;
- Гистерэктомия с придатками;
- Ампутация матки, операция, при которой тело матки удаляется, но шейка остается. Она также может быть выполнена как с сохранением придатков, так и с их удалением.
Также важным моментом является выбор доступа для проведения удаления органа. При выполнении гистерэктомии может быть использован лапаротомический доступ — это разрез передней брюшной стенки и открытое оперативное вмешательство. А также лапароскопический путь удаления матки с использованием эндоскопического инструментария через три прокола передней брюшной стенки. Также операция может быть выполнена вагинальным доступом через влагалище.
Удаление матки при гиперплазии эндометрия: последствия такого вмешательства в первую очередь касаются невозможности забеременеть и выносить ребенка, удаление матки с придатками в репродуктивном возрасте грозит преждевременным климаксом с развитием всех осложнений для женского организма.
Миома и гиперплазия
Одним из частых сочетаний в гинекологической практике является одновременная установка диагноза миома матки вместе с гиперплазией эндометрия. У женщин возникает логичный вопрос «почему это заболевание приключилось именно с ними и почему их одновременно два»? На самом деле ничего удивительного в этом факте нет, так как патогенетическая основа данных двух, на первый взгляд, независимых нозологических форм одинакова. Как и миома матки, так и гиперплазия плаценты формируется на фоне гормональных сбоев женского организма. А именно, это касается повышения уровня эстрогенов в крови женского организма. Так как эстрогены обладают выраженным пролиферативных действием, то как миоматозные образования, так и эндометрий при длительном их воздействии начинает активно расти и переходить физиологические границы нормы. Именно поэтому довольно часто находкой врача ультразвуковой диагностики является не один, а два диагноза.
Гиперплазия эндометрия и миома матки это приговор
При своевременной диагностике и терапии данные заболевания не опасны. Лечение данных патологических состояний также заключается в элиминации влияние эстрогенов на ткани-мишени.