Содержание
- Иммуногистохимическое исследование (ИГХ)
- Иммуногистохимия
- Как это работает?
- Как проводят исследование?
- Суть исследования
- Расшифровка результатов
- Предсказывающие факторы
- Как работает метод
- Цель метода
- Положительные и отрицательные стороны
- Применение метода в диагностике
- Другие маркерные методы
- Иммуногистохимическое исследование
- Иммуногистохимическое исследование при раке молочной железы
- Методика анализа
- Выявление рака груди
- Что это такое
- Как делается анализ?
- Что означают результаты?
Иммуногистохимическое исследование (ИГХ)
Иммуногистохимическое исследование (ИГХ). Что это?
Иммуногистохимия является дополнительным методом исследования, применяемым в патологической анатомии при диагностике доброкачественных и злокачественных новообразований, когда постановка диагноза по гистологическим препаратам не представляется возможной или требуется уточнение клинически важных молекулярных параметров опухоли.
Данная методика основана на выявлении в анализируемом образце ткани белков, специфичных для того или иного вида клеток, что позволяет отличать один вид опухоли от другого, а также выявлять маркеры, отвечающие за лекарственную чувствительность опухолевой ткани.
Зачем нужна иммуногистохимия, если уже сделано гистологическое исследование?
В ряде случаев проведения обычного гистологического исследования биопсии бывает недостаточно, что объясняется следующими причинами:
- опухоль имеет крайне неспецифичное микроскопическое строение, которое не позволяет поставить окончательный диагноз.
Например, диагноз практически всех лимфом и лейкозов (более 70 видов!) ставится после ИГХ исследования, а в части случаев дополнительно требуется молекулярно-генетическое исследование; в свою очередь, за гистологическим диагнозом «мелкокруглоклеточная опухоль» может скрываться до 13 различных злокачественных опухолей, каждая из которых имеет свой прогноз и требует индивидуального плана химиолучевого лечения – единственным методом, способным помочь врачу в дифференцировании этой группы опухолей, является ИГХ исследование.
Сроки выполнения ИГХ исследования
В соответствии с п.24 Приказа №179н от 24.03.2016 г. Минздрава России, срок выполнения ИГХ исследования:
- с использованием до 5 маркеров включительно – не более 7 рабочих дней,
- с использованием более 5 маркеров – не более 15 рабочих дней.
Возможности ИГХ исследования
1. Диагностика:
- окончательное (реже промежуточное) установление диагноза опухолевого процесса (различные варианты рака, саркомы мягких тканей, меланома, типирование лимфом и лейкозов),
- уточнение степени злокачественности опухоли (напр., нейроэндокринной опухоли), что будет определять прогноз заболевания,
- дифференциальная диагностика опухолей и неопухолевых процессов,
- определение органной принадлежности метастаза с неизвестной первичной локализацией (применимо не для всех опухолей!),
- дифференцирование множественных опухолевых процессов (наличие у пациента 2 и более разных опухолей).
2. Лекарственная чувствительность
- рецепторы стероидных гормонов (рецепторы эстрогенов, рецепторы прогестерона, рецепторы андрогенов) – рак молочной железы, рак тела матки (эндометрия), другие опухоли;
- белок Her2/neu — рак молочной железы, рак желудка, рак мочевого пузыря;
- рецепторы соматостатина 2А и 5 типов – нейроэндокринные опухоли (карциноиды);
- PD-L1 – немелкоклеточный рак легкого, беспигментная меланома, другие опухоли;
- ALK — немелкоклеточный рак легкого;
- ROS1 — немелкоклеточный рак легкого;
- микросателлитная нестабильность (MSI) – рак толстой кишки, другие опухоли;
- индекс пролиферативной активности (Ki-67) – различные виды злокачественных опухолей.
Стоимость
Пациенты, не находящиеся на госпитализации в стационарах НМИЦ онкологии, могут узнать о стоимости ИГХ исследования в регистратуре патологоанатомического отделения (4 этаж, каб. №12).
Если у меня есть полис ОМС, должен ли я платить за иммуногистохимическое исследование?
Для всех пациентов, находящихся на госпитализации в стационарах НМИЦ онкологии и получающих медицинскую помощью по ОМС или ВМП (высокотехнологичная медицинская помощью), ИГХ исследование выполняется бесплатно. Необходимым условием выполнения бесплатного исследования является нахождение пациента на госпитализации в стационаре на момент оформления ИГХ.
Во всех остальных случаях ИГХ исследование выполняется засчет личных средств пациента.
За более подробной информацией рекомендуем обращаться в вашу страховую компанию.
Иммуногистохимия
Иммуногистохимия, или иммуногистохимический анализ — исследование, во время которого в образцах ткани с помощью антител выявляют определенные молекулы. Этот метод диагностики нашел широкое применение в онкологии.
Немного теории и истории. Для того чтобы обнаруживать и уничтожать чужеродные вещества, иммунная система использует особые молекулы — антитела. Они отличаются специфичностью: каждое антитело может связываться строго с определенным антигеном.
В 1941 году американский иммунолог Альберт Кунс впервые решил использовать антитела в лаборатории, чтобы «распознавать» с помощью них белки бактерий. В 1984 году биохимик из Аргентины Сезар Мильштейн получил Нобелевскую премию за то, что создал гибрид опухолевой клетки с лимфоцитом, которая могла синтезировать моноклональные антитела. После этого началось производство моноклональных антител для диагностических и лечебных целей.
В 1994 г. С. Тэйлор применил иммуногистохимический анализ, чтобы проверить 20 000 опухолей, и обнаружил, что диагнозы в половине случаев были ошибочными. Иммуногистохимия зарекомендовала себя как эффективный метод диагностики.
Как это работает?
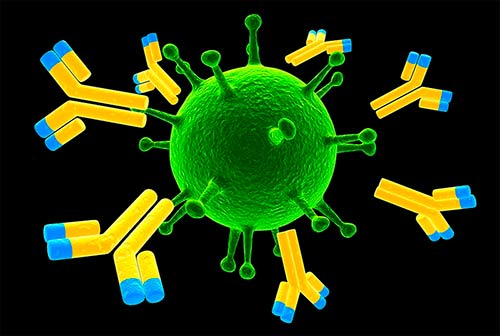
Иммуногистохимия бывает прямой и непрямой. В первом случае используют один вид антител, которые должны вступить в связь с определенной молекулой-мишенью. Если молекула-мишень присутствует в ткани, и реакция произошла, опухолевая ткань окрашивается:
- Чаще всего к антителу присоединяют фермент, например, пероксидазу. Этот фермент катализирует химическую реакцию, которая приводит к изменению цвета.
- Иногда к антителу присоединяют флюоресцин или родамин, при этом окрашивание выявляют с помощью флюоресцентной микроскопии.
- всего применяют непрямую иммуногистохимию. При этом используют два антитела. Одно соединяется с антигеном, второе — с полученным комплексом антиген-антитело. Маркер, который вызовет изменение цвета, связывают со вторым антителом.
Непрямой метод имеет некоторые преимущества:
- Он обладает более высокой чувствительностью, потому что с одним первичным антителом (тем, которое связывается с белком-мишенью) может связаться несколько вторичных антител.
- Исследование занимает немного времени: для того, чтобы произошла реакция, нужно примерно 3 часа.
- Непрямая иммуногистохимия требует небольшого количества антител. Например, вторичное антитело, направленное на иммуноглобулины кролика, будет реагировать на любое первичное антитело «кроличьего» происхождения. Не нужно создавать много разных видов вторичных антител с окрашивающей или флуоресцентной меткой.
Как проводят исследование?
Для того чтобы выполнить иммуногистохимический анализ, нужно получить опухолевую ткань, то есть провести биопсию. В качестве материала можно использовать столбик ткани, полученный во время трепан-биопсии, фрагмент тканей или даже целый орган, удаленный во время операции.
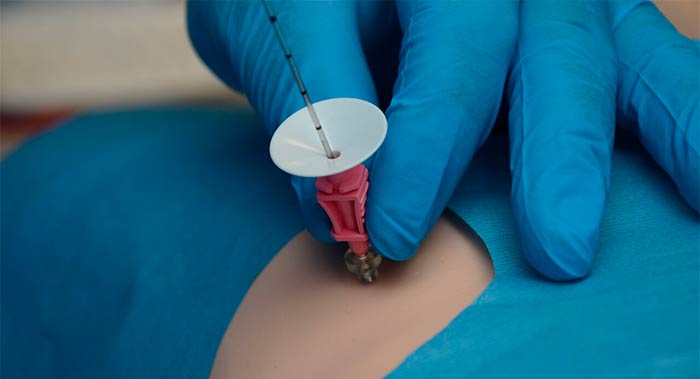
Образец ткани фиксируют с помощью формальдегида (иногда используют метанол, ацетон и другие фиксаторы — это зависит от того, какой антиген нужно выявить, и реагирует ли он с теми или иными фиксаторами) и погружают в парафин. Парафинизация помогает законсервировать ткань, сохранить ее структуру на длительное время.
Затем ткань, помещенную в парафин, нарезают с помощью специального инструмента — микротома — на слои толщиной 3–5 мкм. Эти тонкие срезы помещают на стекло, покрытое, специальным клеем.
Некоторые образцы слишком чувствительны к реагентам, которые применяют во время вышеописанной процедуры. Их нельзя помещать в парафин. Такие ткани замораживают жидким азотом. Этим альтернативным методом пользуются редко, только в случае необходимости, так как у заморозки есть некоторые недостатки: она делает изображение под микроскопом не таким четким, требует специальных условий хранения образцов. Фиксацию ткани в таких случаях проводят уже после нанесения на стекло и размораживания, ацетоном или формальдегидом.
После того как срезы нанесены на стекло, из них нужно удалить весь парафин, иначе антитела не прореагируют с антигеном. Эта процедура называется депарафинизацией. Ее проводят с помощью ксилола. Затем выполняют еще некоторые подготовительные процедуры, чтобы антитела могли успешно прореагировать с нужными антигенами, и, наконец, проводят непосредственно иммуногистохимический анализ. Обработанную антителами ткань рассматривают под микроскопом, чтобы проверить, окрасилась ли она.
Суть исследования
Иммуногистохимическое исследование также называют ИГХ. Метод основан на взаимодействии определенных антител с белковыми структурами и рецепторами раковых клеток. Если в молочной железе появилась опухоль, введенные в ткань антитела присоединяются к раковым клеткам и дают свечение определенной длины волны. Метод позволяет выявить точное расположение основной опухоли (очага) и метастазов (если таковые имеются).
Наличие или отсутствие карциномы молочной железы определяется по рецепторам двух гормонов: эстрогена и прогестерона. Также исследование определяет уровень рецепторов HER2.
HER2 – вещество, которое активирует рост белков на внешней мембране клеток эпидермиса. Если рецепторов HER2 в образце ткани больше нормы, это говорит о развитии карциномы. Суть метода сводится к тому, чтобы определить с помощью антител концентрацию рецепторов HER2, прогестерона, эстрогена и онкобелка Ki-67.

Иммуногистохимия рака молочной железы также проводится непрямым методом с помощью биотин-авидинового комплекса. Непрямой метод состоит из трех этапов:
- В образец ткани, взятый при биопсии, вводятся первичные антитела. Если в ткани есть опухоль, эти антитела контактируют с антигенами раковых клеток.
- Затем вводятся вторичные антитела, для которых антигенами являются первичные антитела. В итоге вторичные антитела соединяются с первичными.
- Вводится комплекс, который состоит из трех субстанций: биотин, авидин и специальный фермент. Он находит вторичные антитела и соединяется с их биотином.
У непрямого метода ИГХ есть 3 преимущества:
- Реакция происходит в течение всего трех часов.
- Он увеличивает чувствительность определения антигенов.
- На анализ нужно меньше антител.
Вне зависимости от методики исследование позволяет:
- Определить тип новообразования.
- Заметить злокачественную трансформацию раковых клеток.
- Выявить очаг и метастазы.
- Прогнозировать дальнейшее развитие опухоли.
- Вовремя назначить лечение и спасти пациента.
Расшифровка результатов
В результате анализа указан показатель Ki-67 и статус HER2. Сначала проведем расшифровку показателя Ki-67.
Ki-67 – это белок, который используется как онкомаркер при карциноме молочной железы. Этот белок содержится в ядре клеток и в норме, но при онкозаболевании его концентрация резко возрастает. В первую очередь это касается пациентов с ER-положительным раком (повышенное содержание эстрогена в тканях молочной железы). Чем выше уровень Ki-67 в процентном отношении, тем хуже прогноз для пациента.
Расшифровка статуса HER2 более простая: он может быть положительным или отрицательным. Если статус положительный, это говорит о высоком содержании рецепторов HER2 в образце ткани. Это вызвано особым видом карциномы молочной железы, который развивается быстрее, а потому более опасный. Лечить такое заболевание нужно с помощью препаратов, действие которых направлено на белок HER2.
 которые определяют ак
которые определяют ак
Также в результатах исследования могут указать статус ER и PR. Аббревиатура ER+ означает, что у пациента диагностирован рак с преобладанием рецепторов эстрогена. Точно так же маркировка PR+ говорит о раке с рецепторами прогестерона. Если после обеих аббревиатур стоит “–”, значит, в образце ткани нет карциномы молочной железы с рецепторами этих гормонов.
Итак, по итогам вышесказанного выделим две разновидности рака молочной железы:
- С повышенной концентрацией рецепторов прогестерона или эстрогена (PR+ или ER+). Клетки этого подвида рака называют гормонально-положительными.
- С преобладанием HER2 (HER2-положительный результат анализа).
У обоих подвидов уровень онкобелка Ki-67 в ядре или хромосомах клеток выше нормы. Рассмотрим, какое лечение назначают при тех или иных результатах ИГХ.
ER+ и PR+ рак лечат гормональной терапией. Лечение направлено на снижение соответствующего гормона в молочной железе. Такой вид заболевания лечится гораздо легче, при этом ремиссия наступает в 95 % случаев при уровне Ki-67 менее 10 %. Однако существует риск, что через несколько лет после лечения возникнет рецидив.
“Если результат анализа на HER2 составляет +3, это говорит о HER2-положительном статусе”, – сообщают лаборанты компании DILA. – Такой рак лечат препаратами, нацеленными на белок HER2. При результате +2 говорят о “двустороннем” статусе HER2 в опухоли. В этом случае нужно уточнить результат с помощью метода FISH. При показателях 0 или +1 анализ считается HER2-отрицательным”.
Есть случаи, когда результат анализа выявил HER2 +3, ER+ и PR+ одновременно. Это так называемая тройная-позитивная опухоль. В этом случае сначала назначают препарат, направленный на белок HER2. Затем в курс лечения добавляют препараты, снижающие уровень эстрогена и прогестерона.
Если результат анализа отрицателен для HER2, ER и PR, но уровень белка Ki-67 выше 10 %, диагностируют более опасный вид рака. Чаще всего он встречается у женщин из Африки и Латинской Америки. Опухоль развивается быстро и перерастает в злокачественную, поэтому здесь поможет только химиотерапия.
Предсказывающие факторы
Факторы, которые помогут предсказать ответ на лечение рака молочной железы:
- Интервал между лечением опухоли и возникновением метастазов.
- Скорость увеличения размеров метастазов и временные промежутки между появлением новых метастазов.
- Количество метастазов и их расположение.
- Возраст и общее состояние больной.
- Менструальный цикл пациентки.
- Химиотерапия и лечение гормонами, которые предшествовали лечению (и ответ на них).
Обратите внимание! Чем выше уровень Ki-67, тем лучше карцинома реагирует на химиотерапию с комплексе с медикаментозным лечением. Это связано с тем, что комплекс из химии и медикаментов воздействует на раковые клетки, которые находятся в фазе активного роста. В ядре таких клеток концентрация белка Ki-67 увеличивается.
Теперь вы знаете, как проводится ИГХ, как расшифровать его результаты, какие прогнозы можно сделать в зависимости от тяжести заболевания и какие существуют предсказывающие факторы. Желаем вам быть здоровыми, чтобы надобность в иммуногистохимическом исследовании никогда не возникла!
Как работает метод
В названии метода соединились три отрасли – иммунология, гистология и химия. Для анализа используют химические вещества. Реактивы насыщены антителами, находящими раковые антигены. Антитело – это белок, его структура притягивает антиген. Белок окрашивают ферментами, красителями, которые проявляются при положительной реакции.
Теоретические основы иммуногистохимии заложены в 40-е годы 20-го века. С помощью флуоресценции находили антигены в замороженных клетках. Затем стали использовать окрашенные ферментами антитела. Установили соответствия цветовой реакции и типа раковых клеток. Также определили гормоны и их рецепторы.
Практическое применение методов ИГХ:
- Определение типа клеток;
- Изучение секреторных внутриклеточных процессов и особенностей клеточного синтеза;
- Определение гормонов и гормональных рецепторов.
Клетки под микроскопом после иммуногистохимии
Виды:
- Прямой метод – маркированные антитела соединяются с искомыми антигенами.
- Непрямой, «антиген-антитело» – неотмеченные антитела находят антигены, потом их соединения обнаруживают вторичные отмеченные антитела.
Цвет реакции показывает статус опухоли.
Цель метода
Иммуногистохимическое исследование отвечает на три вопроса.
Специфический анализ помогает выяснить строение раковой клетки и идентифицировать по гистологическим признакам, к какому классу относится новообразование.
Где оно находится
Если точная локализация опухоли неизвестна, с помощью иммуногистохимии находят расположение по метастазу.
Как это лечить
С помощью анализа видна реакция антигенов на вещества препаратов химиотерапии. Так удаётся оценить, окажется ли действенным лечение указанным способом. Установить, к каким препаратам рак устойчив, можно прежде, чем химия попадет в организм человека. Таким образом, пациента избавляют от лишней интоксикации, а сразу назначают лекарство, о действенности которого заведомо известно. Если рак устойчив к химиотерапии, предстоит выбрать другой метод лечения.
Это помогает в лечении эстрогенозависимых опухолей при раке молочной железы.
Сложная структура железистых клеток включает признаки новообразований различной степени агрессивности. Эти опухоли бывают устойчивыми к химиотерапии и гормонам. Насколько агрессивно развивается опухоль, возможно установить по маркеру пролиферации в иммуногистохимическом тесте.
Положительные и отрицательные стороны
Преимущества метода:
- Требуется минимум биоматериала и реактивов;
- Определяет рак на ранней стадии;
- Быстрый результат;
- Точность и достоверность.
Дополнительное преимущество – в возможности трехмерного моделирования. Ответная реакция на антитела видна через три часа. Окончательное заключение дается через 7-10 дней. По истечении этого времени будет точно установлен тип рака и стадия заболевания, а также его первичный очаг. Изменение цвета маркеров обычно не имеет разночтений при постановке диагноза. На итоговом бланке прописывают расшифровку результатов.
Достоверность зависит от метода окрашивания образца реактивами. Это делается автоматически и вручную. При ручном методе не исключён человеческий фактор, ошибки лаборантов. Лечащий врач подскажет, в какую лабораторию обратиться. Пациент может самостоятельно поинтересоваться, как проводится анализ в конкретном учреждении. Для достоверности результата он может проводиться повторно или в двух лабораториях.
Погрешность в результате возникает по вине пациента. Перед биопсией следует отказаться от гормональных препаратов и других лекарств, от физических нагрузок, придерживаться диеты. Внешние факторы влияют на результаты.
Применение метода в диагностике
Показания к анализу:
- Патологии репродуктивной системы, бесплодие;
- Активный опухолевый рост любой локализации.
Противопоказаний к анализу нет. Порой невозможно получить биоматериал для исследования из-за расположения опухоли.
Иммуногистохимия эндометрия – важное исследование для нахождения причин бесплодия. Его цель – найти антиспермальные клетки, препятствующие оплодотворению. Причиной бесплодия становится нечувствительность эндометрия к гормонам во время овуляции. При этом показатели гормонального фона в норме, антиспермальных тел нет. Иммуногистохимическая диагностика выявляет, что проблема в рецепторах эндометрия.
Трудно поддаются диагностике тимомы. Их деление на злокачественные и доброкачественные условно. Всё зависит от конкретного случая. Статус опухоли вилочковой железы, тимуса показывает исследование на антитела.
ИГХ при раке прямой кишки применяется, чтобы установить эпителиальный или эндокринный характер опухоли, наследственный фактор и прогноз. Методика определяет первичное ли заболевание и метастазы.
Расшифровка результатов основана на показателе степени злокачественности. Чем он выше, тем менее благоприятный прогноз. Патология – 85% содержания маркера, означает последнюю стадию заболевания с метастазами. Менее 10% – норма, благополучный исход лечения.
Другие маркерные методы
Онкологический диагноз всё же редко ставят по результатам единственного исследования.
Гистологический
Второй информативный анализ – гистология. Метод отличается от иммуногистохимии тем, что даёт представление только о клеточном строении. Гистологическим способом выделяют в одном материале несколько различных структур, к примеру, аденокарциномы. Злокачественное образование формируется из железистой ткани, которое выделяет жидкость. Исходя из типа жидкости, выделяют серозную и слизисто-секреторную. Клетки аденокарцином располагаются фолликулярно или папиллярно. Опухоль бывает твердой или с включениями цист, и уже классифицируется как цистаденокарцинома. Об этих характеристиках узнают по результатам гистологического исследования и корректируют лечение под конкретный тип опухоли.
Технология такая же, как при иммуногистохимии. Берут материал с помощью биопсии, покрывают парафином и разрезают образец на тонкие пластины. Готовые препараты также окрашивают, после чего патоморфолог изучает их под микроскопом.
Недостатки гистологического исследования – длительные сроки ожидания результата планового анализа, 10-14 дней. Срочный анализ делают за 30 мин.
Окрашенный препарат для изучения
Метод МГМ
Ещё один анализ, в основе которого лежит реакция на маркеры – молекулярно-генетический. Помогает установить отклонения в ДНК злокачественной опухоли, влияющие на её метастатическую и инвазивную активность, а также наличие наследственной предрасположенности или спорадической, спонтанной природы образования.
Гистология и иммуногистохимия – два основных метода постановки диагноза при раке, подтверждающие друг друга. Разница в результатах редка, так как иммуногистохимия включает исследование клеточного строения.
Часто после гистологического исследования лимфоузла пациента дополнительно направляют на иммуногистохимию. Под микроскопом материал изучает эксперт, который может что-то упустить. Либо структуру сложно идентифицировать. Метод ИГХ – помощь в спорной ситуации.
Иммуногистохимическое исследование
06.03.2016 15:47:43 519783
Иммуногистохимическое исследование в онкологии – это разновидность исследования ткани с помощью специальных реактивов по принципу антиген-антитело.
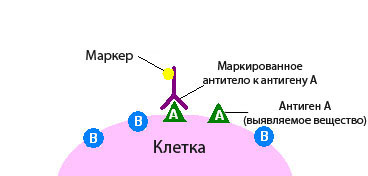
При иммуногистохимическом исследовании используются реактивы, которые содержат антитела, отмеченные специальными веществами.
Антитело – это белок, который связывается в тканях с определенными молекулами — антигенами, после чего возникает реакция. Если же таких молекул нет, то и реакции не будет.
По этому признаку можно судить, присутствует в ткани интересная нам молекула или нет. Это похоже на то, если нанести на белый стол бесцветный клей. Невооруженным глазом на белом фоне он практически незаметен, но стоит насыпать на стол мелкого песка, как клей становится виден за счет прилипших песчинок.
По правилам иммуногистохимическое исследование при раке всегда проводится в специализированной лаборатории. Для его проведения необходима опухолевая ткань, полученная в результате биопсии или операции.
Иммуногистохимическое исследование проводится для определения наличия в опухолевых клетках различных точек приложения, например, наличие рецепторов эстрогенов (ER) и прогестеронов (PR). Также иммуногистохимия выполняется для определения показателя Ki-67 (индекс пролиферативной активности опухолевых клеток), гиперэкспрессии белка Her2neu, VEGF (сосудистый фактор роста), р53.
Иммуногистохимическое исследование при раке выполняется для того, чтобы понять, какими препаратами можно лечить злокачественную опухоль, и к каким видам препаратов она чувствительна.
Самый распространённый анализ, определяемый при иммуногистохимическом исследовании, это наличие рецепторной чувствительности к гормонам у опухоли.
1. ER / PR (Эстрогеновые и прогестероновые рецепторы, ER- еstrogen receptor, PR-progesterone receptor)
ER и PR — протеиновые рецепторы на поверхности опухолевых клеток.
В организме человека постоянно вырабатываются гормоны — эстроген и прогестерон. Эти гормоны воздействуют на ER и PR рецепторы, что приводит к стимуляции роста опухолевых клеток.
Определение Эстрогеновых и Прогетестероновых рецепторов является одним из важнейших моментов, определяющих чувствительность опухоли к терапии гормональными препаратами.
Чаще всего наличие рецепторов ER/PR определяют при раке молочной железы. Их наличие дает возможность, помимо стандартных методов лечения, применить гормональную терапию.
При гормон позитивном раке молочной железы, назначаются препараты: Тамосксифен, Экземестан (Аромазин), Летрозол (Фемара), Анастразол (Аримидекс), Гексэстрол (Синестрол) и другие.Также, считается, что гормонально-зависимый рак молочной железы отличается спокойным течением и редким метастазированием.
Чувствительность опухолевых клеток к гормональной терапии выражается в баллах от 0 до 10. Опухоль считается гормонозависимой, начиная с 2-х баллов. и требует добавления к лечению гормональной терапии.
2. Her2Neu (от англ. Human Epidermal Growth Factor Receptor 2)
Her2Neu — это рецептор эпидермального фактора роста раковой клетки. Это — ген, который воздействует на мембранные рецепторы клетки, и стимулирует её к усиленному делению.
В некоторых опухолях (чаще всего рак молочной железы, рак пищевода, рак желудка) присутствует гиперэкспрессия (повышенная активность) Her2Neu, что вызывает быстрое деление опухолевой клетки и её повышенную активность.
Также снижается эффективность химиотерапии, лучевой терапии, гормональной терапии. Из-за этого опухоли с Her2neu позитивным статусом отличаются агрессивным течением.
Существует две методики определения наличия у опухоли гена Her2neu:
1. Иммуногистохимическое исследование
Результаты иммуногистохимического исследования выражаются в баллах:
- 0-1 означает, что опухоль без гиперэкспрессии Her2neu.
- 3 означает, что опухоль с гиперэкспрессией Her2neu.
2. Метод FISH (Флуоресцентная гибридизация in situ)
В отличие от иммуногистохимического исследования, при котором определяются белки, при методе FISH определяется наличие генов, кодирующих протеины Her2neu. В зависимости от их наличия, определяется гиперэкспрессия Her2neu.
Определение гиперэкспрессии рецептора Her2neu в опухоли молочной железы является очень важным для дальнейшего назначения лечения.
В современной онкологии гиперэкспрессию Her2neu определяют, чтобы понять, необходимо ли добавление к лечению ингибиторов Her2neu. Для лечения опухолей с гиперэкспрессией рецептора Her2Neu активно и успешно используются таргетные препараты Трастузумаб (Герцептин), Пертузумаб (Перьета), Трастузумаб-эмтанзин (Кадсила), Бейодайм (Трастузумаб+Пертузумаб). Эти препараты прицельно блокируют рецепторы Her2neu, тем самым останавливая активный рост опухолевых клеток и повышая их чувствительность к химиопрепаратам. Добавление таргетной терапии к стандартной химиотерапии при лечении Her2neu позитивных опухолей, серьезно увеличивает общую выживаемость и результат противоопухолевого лечения.

3. Ki-67
Ki-67 — это маркер пролиферативной активности опухолевой клетки. Данный параметр оценивается в процентах и показывает, сколько процентов опухолевых клеток активно делятся.
Если Ki-67 меньше 15%, опухоль считается слабоагрессивной, при показателе Ki-67 от 30 до 50% опухоль считается агрессивной, а при показателе Ki-67 выше 50% опухоль является высокоагрессивной.
Также Ki-67 является фактором прогноза течения опухолевого заболевания и ответа опухоли на химиотерапевтическое лечение. Определяется это простым способом: чем ниже показатель Ki-67, тем хуже опухоль реагирует на химиотерапевтическое лечение. И наоборот — чем выше показатель Ki-67, тем лучше опухоль будет отвечать на химиотерапию.
4. Белок p53
Белок p53 — это транскрипционный фактор, регулирующий клеточный цикл. В быстро делящихся клетках обнаружено увеличение концентрации белка р53 по сравнению с клетками, делящимися медленно, что обусловлено высоким риском их онкогенности.
Белок p53 предотвращает образование злокачественных опухолей в нашем организме. В норме, антионкоген р53 находится в неактивном состоянии, а при появлении повреждений ДНК в здоровой клетке — активируется.
Функция белка р53 состоит в удалении тех клеток, которые являются потенциально онкогенными. Это называется — индуцированный апоптоз, уничтожение потенциально опасной клетки.
При иммуногистохимическом исследовании, повышенное содержание белка p53 обнаруживается в 50% злокачественных клеток, что позволяет им беспрепятственно делиться и избегать апоптоза (уничтожения).
Количество белка p53, определяют в дополнение к показателю Кi67, для того, чтобы понять насколько агрессивна опухоль и определить дальнейшее течение болезни. Если уровень белка p53 высокий, значит опухоль не агрессивная и не склонна к метастазированию и быстрому росту. Если же, показатель белка p53 низкий, то значит опухоль агрессивна и склонна к быстрому росту в окружающие ткани и метастазированию.

5. VEGF (Фактор роста эндотелия сосудов)
VEGF – это сигнальный белок, вырабатываемый клетками для активного роста новых сосудов в уже существующей сосудистой системе.
Есть несколько видов белка VEGF, и каждый воздействует на определенный рецептор VEGFR (Vascular endothelial growth factor receptor). Для того чтобы активно делиться, опухоли нужно питание, а для этого нужны сосуды, по которым это питание будет поступать. Именно по этой причине в опухолевых клетках содержится повышенное содержание белка VEGF — для того, чтобы в короткие сроки строить сосудистые сети.
Наличие белка VEGF в опухоли говорит о возможности применения таргетной терапии такими препаратами, как Бевацизумаб (Авастин), Рамуцирумаб (Цирамза), Афлиберцепт (Залтрап). Они перестраивают сосудистую сеть опухоли, тем самым лишая её питания.
6. Определение экспрессии белков PD-1, PDL-1 и PDL-2
Иммунотерапия в онкологии появилась сравнительно недавно, но уже успела показать удивительные результаты в лечении опухолей. Механизм иммунотерапии рака заключается в том, что препарат позволяет иммунитету увидеть опухоль и уничтожить её. Ответственные за «видимость» опухоли белки PD-1, PDL-1 и PDL-2 в достаточном количестве присутствуют не во всех опухолях. Именно поэтому одним пациентам иммунотерапия помогает, а другим нет.
Чаще всего определение гиперэкспрессии белка PD-1 и его лиганд PDL-1 и PDL-2 необходимо при меланоме, немелкоклеточном раке легкого, раке желудка и раке почки.
Для того чтобы отобрать пациентов, которым показана иммунотерапия, проводится определение наличия экспрессии PD-1 и его лиганд PDL-1 и PDL-2, при помощи флюоресцентной гибридизации in situ (FISH). При наличии экспрессии PD-1 и его лиганд PDL-1 и PDL-2, показано применение иммунотерапии препаратами Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Атезолизумаб (Тецентрик).
В современной онкологии иммуногистохимическое исследование играет очень важную роль, так как при помощи этого исследования онкологи определяют наличие тех или иных факторов в опухоли, которые позволяют грамотно и адекватно составить дальнейшее лечение пациента и говорить о прогнозах заболевания.
Подпишитесь на нашу еженедельную рассылку
Иммуногистохимическое исследование при раке молочной железы
Такой анализ просто незаменим, если есть подозрение на наличие раковых клеток в груди. Обязательно определение количества рецепторов эстрогена и прогестерона. При их повышении активизируется процесс роста злокачественных клеток.
ИГХ-исследование позволяет не только распознать онкологическое заболевание, но и определить его стадию. При помощи исследования врачи выясняют, показана ли гормональная терапия.
Опухоли, имеющие большую концентрацию гормонов, чаще всего вполне эффективно лечатся антигормональными препаратами.
Во время проведения анализа обязательно определяют показатель Ki-67, он помогает определить злокачественность процесса. Если иммуногистохимическое исследование молочной железы показывает Ki-67 до 15 %, то исход заболевания считается благоприятным. Если показатель доходит до 30 %, то без химиотерапии не обойтись, потому что опухоль растет довольно быстро. Отметка в 90 % чаще всего свидетельствует о неизбежности летального исхода.
Данный анализ назначается не только при подозрении на онкологию груди, но еще он оказывается довольно информативным, если:
- Имеется бесплодие.
- Обнаружены злокачественные образования матки.
- Наблюдаются патологические изменения в репродуктивной системе.
Методика анализа
Пациенту делают биопсию перед ИГХ-исследованием. Что это такое? Под местной анестезией из опухоли отщипывают кусочек ткани (биоптат). Этот материал и исследуют под микроскопом. В некоторых случаях на анализ берут ткани, удаленные в ходе хирургической или эндоскопической операции.
Затем биоптат обезжиривают и обрабатывают парафином. Это необходимо для сохранности материала. В результате получают парафиновые блоки, которые затем нарезают чрезвычайно тонкими слоями.
Полученные срезы обрабатывают препаратами с антителами к разным видам злокачественных клеток. Могут использоваться следующие наборы для анализа:
- Малая панель. В этот набор входит до 5 антител.
- Большая панель. Может содержать от 6 до нескольких десятков видов антител.
Выбор необходимых антител для исследования зависит от предполагаемого диагноза. В направлении на анализ лечащий врач указывает — какие именно виды антигенов необходимо выявить у пациента. В зависимости от этого и подбирают реагенты для теста.
Получить результаты анализа на руки можно спустя 1 — 2 недели после проведения исследования.
Выявление рака груди
Этот анализ назначают при подозрении на рак молочной железы. ИГХ-исследование в этом случае помогает выявить не только наличие злокачественных клеток, но и чувствительность рецепторов новообразования к гормонам. Ведь нередко рост опухоли молочных желез зависит от уровня эстрогенов и прогестерона. С помощью этого исследования можно также оценить необходимость назначения гормональных лекарств.
Для диагностики рака молочной железы используется специальный набор маркеров. В расшифровке анализа необходимо обратить внимание на концентрацию антигена Ki-67. По этому показателю можно судить о прогнозе заболевания, ведь он указывает на скорость роста опухоли.
Концентрация антигена определяется в процентах. В зависимости от уровня Ki-67 подбирается метод лечения:
- Менее 15 %. Прогноз заболевания считается благоприятным. Возможно излечение с помощью гормональной терапии.
- От 16 до 30 %. Умеренный рост новообразования. Распространение опухоли можно приостановить с помощью гормонов.
- Более 30 %. Такая концентрация антигена свидетельствует о быстром росте раковой опухоли. Необходимо назначение химиотерапии.
Если показатель антигена составляет менее 10%, то в подавляющем большинстве случаев рост опухоли удается остановить с помощью гормонов. Крайне опасной считается концентрация Ki-67 более 90 %. Это указывает на запущенную стадию рака. В таких случаях заболевание чаще всего приводит к летальному исходу.
Что это такое
Метод иммуногистохимии используют как дополнительный. Он помогает выявить в биологическом материале специфичные белки, которые характерны для определенного вида клеток и, как следствие, отличить одну разновидность опухолевого образования от другой. Также исследование помогает выявить:
- Маркеры иммуногистохимии, которые отвечают за чувствительность опухоли к воздействию лекарственных средств, лучевой терапии.
- Метастатический характер происхождения образования и определить первичный источник поражения.
- Гормоны и рецепторы к ним.
- Малигнизацию клеток.
ИГХ как метод диагностики широко применяется в онкологии. Этот вид изучения тканей предполагает применение определенных реактивов. Они содержат в себе антитела или белковые соединения, которые помечены определенными веществами.
ВАЖНО! Антитела (иммуноглобулины, специфические белки) вырабатываются различными клетками организма и обеспечивают иммунитет, при внедрении антигена. Часто вырабатываются при попадании вирусов, бактерий, при онкологии, вакцинации, пересадке тканей, а иногда и против собственных клеток, что приводит к аутоиммунным патологиям. Получают их от различных животных. [>
При контакте с антигенами, которые могут содержаться в исследуемом биоптате, происходит специфическая реакция (антигенами являются межклеточные вещества ткани, компоненты клеточных структур). В результате нее можно судить о наличии или отсутствии того или иного вещества в тканях.
ВАЖНО! Антигены — генетически чужеродное тело, которое при попадании в организм вызывает иммунную реакцию, а именно выработку антител для подавления этого чужеродного агента. В случае с ИГХ-анализом антигенами выступают молекулы, которые вырабатываются патологически измененными опухолевыми клетками.
Структурная специфичность исследования — принципиально отличает ИГХ от других способов иммунологической диагностики, которые используют реакцию антиген-антитело. Т. е. специалисты оценивают помимо присутствия тех или иных веществ в тканях (при наличии или отсутствии окрашивания) и их количественный состав (по интенсивности окрашивания), еще пространственное распределение различных структурных элементов (цитоплазма, ядро, мембрана клетки и пр.) в тонком окрашенном срезе.
Как делается анализ?
Чтобы провести исследование, необходимы образцы самой опухоли и близлежащих тканей. Их можно получить при биопсии или после хирургического вмешательства. Материалу необходимо пройти несколько этапов подготовки перед исследованием: фиксация, промывание, обезвоживание, погружение в парафин или заливка другим веществом.
Исследуемый биологический объект должен получиться плотным, но не хрупким. Сначала материал промывают, обезвоживают и уплотняют в спиртах возрастающей крепости. Затем его просветляют путем погружения в смесь абсолютного спирта и О-ксилола в пропорции 1:1. После этого помещают в несколько порций чистого О-ксилола. И только потом биологический объект пропитывают в парафине. Последний этап помогает законсервировать ткань и на долгое время сохранить ее структурные особенности в парафиновом блоке.
Затем лаборант производит с этих блоков срезы, при помощи специального прибора — микротома, толщиной до 1 мкм. Полученные срезы наклеивают на предметное стекло, которое смазано глицерином и смесью белка. Подсушивают.
Чтобы исследуемый материал вступил в реакцию с антителом, необходимо его обезжирить и удалить парафин. Процедура называется депарафинизация. Для ее проведения используют 3 порции О-ксилола, а также спирты нисходящей крепости.
Последний этап — окрашивание. Оно проводится для того, чтобы четко видеть структуру тканей под микроскопом. Лаборанты могут использовать огромное количество красителей. Условно их можно классифицировать по:
- происхождению, например, животные — кармин, растительные — гематоксилин, синтетические — эозин;
- химическим свойствам, например, нейтральные, основные, кислые.
Чаще всего для этой процедур используют эозин, гематоксилин. Биологический материал помещают в раствор гематоксилина на несколько минут, затем промывают и дифференцируют результаты окрашивания. После этого провидится окрашивание в эозине, промывание и обезвоживание в спиртах восходящей крепости. Последовательная многоэтапная окраска позволяет на каждом этапе все больше определить нозологию и фенотип опухолевого образования. Патоморфолог изучает материл под микроскопом после каждого окрашивания. И только после оценки изменений и интерпретации полученной информации, назначает панель антител.
Чтобы получить точные данные о патологическом процессе и верифицировать заболевание лаборант приступает к обработке подготовленного образца специальными реактивами, содержащими меченые антитела. В результате происходит реакция между антителом и антигеном. Это сопровождается характерной визуализацией, которая зависит от веществ, используемых для маркировки.
Что означают результаты?
Иммуногистохимия молочной железы — это сложный многоступенчатый анализ, на результат которого влияет множество факторов, например, низкое качество реагентов, недостаточная фиксация исследуемого биологического объекта или неправильно подобранная панель антител. Количество искомых клеток-мишеней исчисляется сотнями, поэтому специалист должен понимать, что он ищет и использовать для этого необходимые антитела.
Гистологи оценивают интенсивность окрашивания опухолевых клеток после взаимодействия с реактивами по специальной шкале:
- 0-1+ — онкологии нет;
- 2+ — онкологическое образование отрицательное;
- 3+ — онкологическое образование положительное.
Длительность ИГХ при раке молочной железы во многом зависит от способа его проведения. Бывает ручной и автоматический. Последний считается более совершенным, поскольку вероятность технической ошибки сведена к минимуму, да и проводится он гораздо быстрее.
Перед определением тактики лечения онколог задается различными вопросами: какова вероятность рецидива заболевания у больного или его смерти, какой результат лечения можно ожидать. Для этого специалист изучает особенности и характеристики опухоли и в зависимости от различных предсказывающих и прогностических факторов назначает тактику лечения.
К этим факторам относятся основополагающие признаки, которые определяют особенность протекания болезни и ее исход. При операбельных формах онкологии груди к таким факторам относятся: морфологическое строение новообразования и его размер, состояние лимфоузлов. Т. е. подобные характеристики определяют хронологию болезни.
Особенности прогностических факторов:
- Базируются на биологических характеристиках опухолевого образования.
- Взаимосвязаны с продолжительностью жизни пациента в независимости от тактики терапии.
- Делят пациентов по степени риска смерти, рецидива.
- Примеры: индекс митотической активности, протеолитические ферменты, антиогенез и др.
Индекс митотической активности (MAI) является независимым прогностическим фактором, который характеризует продолжительность жизни больных. У пациентов с индексом меньше 10 в процессе наблюдения летальный исход составлял 6 %, у пациентов с индексом больше 10 — 28 %.
Протеолитические ферменты имеют значение в процессе метастазирования. В трансформированных злокачественных клетках таких ферментов вырабатывается больше, чем в здоровых, поэтому при злокачественных образованиях наблюдается выход этих веществ в межклеточное пространство и увеличение активности. Т. е. ферменты вовлечены в процесс онкогенеза. Т. о. пациенты с низким уровнем этих ферментов имеют более благоприятный прогноз по безрецидивной выживаемости.
Способность новообразования расти и метастазировать во многом зависит от ангиогенеза — образования новых кровеносных сосудов. В процессе наблюдения пациентов в течение 10 лет, было выявлено, что у женщин с высоким значением плотности микрососудов в опухоли прогноз хуже.
Эти факторы предсказывают эффективность лечения. Они помогают выделить группу пациентов с более-менее значимым ответом на проводимую терапию. К примеру, опреелить эффективность гормональных препаратов, уровень рецепторов стероидных гормонов.
К клиническим факторам, которые помогают интерпретировать ответ на терапию при метастатической форме рака относятся:
- Локализация и количественный показатель метастазов. Например, при поражении кости — прогноз относительно благоприятный; поражение кости, 2 органов, легких — менее благоприятный; при поражении больше 2 органов, наличии метастаз в печени, мозгу и пр. — неблагоприятный.
- Временной интервал между лечением первичного новообразования и появления метастазов. Чем он продолжительнее, тем благоприятнее прогноз.
- Общее состояние здоровья пациента.
- Возрастная категория. Женщины в постменопаузе имеют больше шансов на благоприятный ответ на терапию.
- Рецепторы стероидных гормонов в опухоли (гормононезависимые новообразования не реагируют на гормональное лечение).
Метастатический рак молочных желез считается хронической патологией. После полного регресса, полученного в результате химиотерапии, продолжительность жизни 5-10 лет встречается достаточно редко, примерно в 5-20 % случаев. Поэтому для лечения считается оптимальным вариантом — последовательное применение лечебных воздействий с как можно меньшей токсичностью, чтобы получить максимальный паллиативный эффект и отсрочить прогрессирование патологии, смерти.
Достоверность результатов ИГХ молочной железы достигает 99 %. Методика чувствительна и высокоспецифичная. Она помогает верифицировать патологический процесс и установить стадию заболевания. Для ее проведения необходимо минимум биоптата и реактивов, при этом она будет информативна даже спустя длительное время после взятия биопсии.
