Содержание
- Питание во время беременности
- Физические нагрузки
- Гигиена
- Правильное поведение и образ жизни
- Применение лекарственных средств
- 1. Принимать витамины
- … и 5 вещей, которых мама делать не должна
- Что это такое «детская» матка?
- Какие бывают формы недоразвития матки?
- От чего зависит ход лечения с маточными патологиями?
- Вероятность лечения при разной степени патологии
- Как забеременеть при детской матке
- Можно ли родить с детской маткой у женщины, если пройти лечение?
- Общее сведения о заболевании
- Беременность с миомой: важные нюансы
- Зачатие при патологии: какие шансы?
- Факторы, влияющие на зачатие ребенка при миоме матки
- Как лучше рожать
- Роды и послеродовый период
- Можно ли миому перепутать с беременностью
- Тактика ведения беременности при миоме матки
- Как правильно выносить ребёнка, чтобы он родился здоровым?
- как выносить здорового ребенка
- Что нужно делать?
- ВИЧ и беременность
- Кому молиться?
Питание во время беременности
После того, как женщина узнала, что скоро станет матерью, ей нужно соблюдать некоторые правила относительно питания.
- Не пить алкогольные продукты, не курить, не принимать наркотики – это естественно и беспрекословно.
- Женщина должна есть больше продуктов, в которых содержатся натуральные витамины и микроэлементы. В рационе будущей мамы должны быть крупы, мясо, фрукты, овощи, молочные продукты, рыба, орехи, бобовые.
- Нужно остерегаться сомнительной пищи вне дома. Не нужно рисковать и обедать в кафе, а особенно пробовать незнакомые для вас блюда.
- Женщина в первые месяцы беременности чувствует себя разбитой из-за непрекращающегося токсикоза. Сразу после пробуждения, еще до того, как вы встанете с кровати, нужно положить в рот сухарик или соленый крекер. Это поможет вам избавиться от чувства тошноты.
- Если вы беременны, нельзя сидеть на диете, не урезайте свой рацион калорийности.
- Откажитесь от вредных консервантов в виде майонеза, кетчупа, сосисок, жареных продуктов. Не пейте крепкого чая и кофе.
- Посоветуйтесь с врачом на предмет необходимости приема дополнительного поливитаминного комплекса.
Не нужно есть за двоих во время беременности. Малыш не требует большого количества еды. В новом положении вам просто нужно следить за качеством съедаемой пищи. Еды не должно быть много, но она должны быть свежей и питательной.
Физические нагрузки
Многие считают, что беременным противопоказаны любые физические нагрузки, но это не так. Легкие упражнения не только можно, но и нужно делать. Во-первых, это укрепляет мышцы спины и промежности, что очень помогает в предстоящих родах. Во-вторых, физическая активность разгоняет кровь по организму, донося до малыша больше питательных веществ. К тому же, умеренные нагрузки позволяют вам не наращивать жир на боках – что немаловажно даже для беременной женщины. От этого отчасти зависит и вес плода – рожать маленького ребенка проще, чем крупного.
Среди дозволенных видов спорта для беременной женщины можно отметить йогу, пилатес, плавание, адаптированную гимнастику. Все эти виды физической активности абсолютно безвредны, выполняются легко и спокойно. Беременной женщине очень важно ходить каждый день не менее получаса. Если совместить это с прогулками в лесопарковой зоне или около водоема – это можно считать бесценным вкладом в здоровое развитие малыша.
Перед выполнением любых физических нагрузок проконсультируйтесь с врачом – при угрозе выкидыша активность противопоказана.
Гигиена
С момента наступления беременности женщина должна усиленно следить за своей гигиеной. Беременным нельзя принимать горячую ванну и парить ноги в горячей воде – это может быть очень опасно. Не стоит плавать в открытых водоемах, общественных бассейнах – там, где можно подцепить инфекцию через влагалище. Во время плавания в бассейне лучше использовать тампон, защищающий от проникновения посторонних микроорганизмов.
С первых недель беременности нужно наблюдаться у гинеколога, рассказать ему о предыдущих беременностях и родах. Важно вовремя рассказать врачу об имеющихся хронических заболеваниях. Регулярно сдавайте мочу и кровь на анализы – не пренебрегайте этим. Следите за влагалищными выделениями – при возникновении выделений красного, розового или бордового цвета нужно вызвать скорую помощь и отправляться в больницу. Подобные выделения могут быть следствием начавшегося выкидыша или его угрозы. Быстрые и правильные действия могут предотвратить беду.
Несколько слов об интимной близости. Если у вас нет противопоказаний, не нужно отказываться от секса. Это не только приятно, но и полезно. Среди противопоказаний к физической близости можно отметить низкое предлежание плаценты – когда плод закрепился в матке слишком низко. После 20 недели сексом нельзя заниматься женщинам с многоплодной беременностью. Запрет также накладывается при наличии в анамнезе выкидышей, при красноватых выделениях, при угрозе выкидыша.
Правильное поведение и образ жизни
Вредные привычки. Табакокурение абсолютно противопоказано. Доказано повышение у курящих матерей риска самопроизвольного аборта, преждевременных родов, задержки развития плода и синдрома внезапной детской смерти. Употребление алкоголя — более 60 мл. этилового спирта в сутки приводит к задержке физического и умственного развития ребёнка, невынашиванию беременности.
Наркотические вещества категорически недопустимы в период беременности.
Рекомендуются совершать пешие прогулки, так как они оказывают благоприятное влияние на физическое и психическое состояние женщины. Также показаны теплые воздушные ванны (температуры 22 градуса) по 5 минут в первые дни с постепенным ежедневным увеличением.
Рациональное питание беременной. Питание должно быть сбалансированным, дифференцированным, калорийным (в сутки 2500 ккал, а в конце беременности 2800—2900 ккал). При неосложнённой беременности и нормальном соматическом здоровье женщина может получать рацион питания, дополненный витаминами и микроэлементами с доказанным положительным эффектом на течение беременности и развитие плода (витамин А, Е, фолиевая кислота, йод).
Источники животного белка должны быть разнообразны. Необходимо чередовать в рационе мясо, нежирную рыбу, молочные продукты (творог, сыр, молоко, простокваша, йогурты). Из сортов мяса предпочтительнее нежирная говядина, крольчатина, куриное мясо.
Жиры должны быть представлены растительными маслами (оливковое, кукурузное, подсолнечное). Растительная клетчатка (хлеб из мукигрубого помола, с отрубями, гречневая, овсяная, рисовые крупы, сырые овощи, фрукты, ягоды). Обычную соль рекомендовано заменить йодированной.
Витамины. Многолетние наблюдения привели к выводу о необходимости ограничить приём витаминов. Целесообразно применение витамина Е, бета-каротина и фолиевой кислоты.
Исключить из рациона:
- алкоголь в любом виде, даже слабоалкогольные напитки;
- окрашенные газированные напитки, копчености, окрашенные кремы, жевательные резинки;
- острые приправы( соусы, пряности, приправы, уксус);
- крепкий чёрный чай и крепкий кофе;
- жирные сорта мяса и рыбы, сало;
- жареные блюда.

Для каждого триместра беременности питание имеет свои особенности:
I триместр — решающий для развития ребёнка. Дефицит различных витаминов может приводить к нарушениям внутриутробного развития и даже в гибели плода. Важными для этого периода элементами являются железо, фолиевая кислота, цинк и магний. Значит в меню должны преобладать зелёные листья салата, рыба, курица, орехи, фрукты, бобовые, соки из черной смородины или клюквы. И препараты фолиевой кислоты.
Во II триместре в рацион включают продукты, содержащие кальций, фосфор и витамин В12.
В III триместре в связи с быстрым ростом мозга ребёнка увеличиваем потребление полиненасыщенных жирных кислот (орехи, семена и масла семян).
Важен и режим питания — часто, но маленькими порциями. Не нагружать желудок на ночь. Питьевой режим: во время 1-й половины беременности 2-2,5 л. жидкости в сутки, после 20 недель ограничить до 1,5 л.
Применение лекарственных средств
Во время формирования органов плода (до 14 недели) для предупреждения аномалий развития нервной трубки и врождённого кретинизма необходимо воздерживаться от употребления любых лекарственных средств. Исключение составляют фолиевая кислота в дозе 4 мг/сут и калия йодид 200 мг/сут. Их приём необходимо начать как можно раньше, в идеале — с момента принятия решения о зачатии.
Здоровым женщинам на протяжении всего периода следует избегать любых лекарственных препаратов. Беременные, страдающие хроническими заболеваниями, необходимо вместе с лечащим врачом так подготовиться к беременности, чтобы снизить приём препаратов в ранние сроки до минимума.
Вопрос о приёме витаминов, специально разработанных для беременных, в настоящее время остаётся открытым. Однако, приём поливитаминных и минеральных комплексов специально для беременных сохраняет свою актуальность у женщин, не имеющих возможности адекватно питаться либо имеющих дефицит конкретных микроэлементов. Но необходимо знать, что поливитаминные комплексы, предназначенные для других групп населения, в том числе детям, беременным в любом случае противопоказаны.
Вывод один: беременность требует внимания и серьёзного отношения. Ведь только от женщины зависит каким её малыш придёт в это мир.
1. Принимать витамины
Когда речь заходит об обеспечении будущего ребенка всеми необходимыми веществами, вопросом первой важности становится питание мамы. Но даже если вы ответственно подходите к собственному рациону и питаетесь сбалансировано, вряд ли вы способны получать вместе с едой необходимое для беременных количество каждого из витаминов ежедневно.

В идеале начать принимать специальные витаминные препараты следовало бы еще на этапе планирования беременности. Это многократно повышает шансы на зачатие здорового малыша.
К примеру, нервная трубка плода, которая позже развивается в позвоночник, формируется уже на этапе, когда женщина лишь ожидает очередных месячных и еще не знает о случившемся чуде. Исследования подтверждают, что прием фолиевой кислоты до и в первые дни-недели беременности — проверенный эффективный способ предотвратить дефекты нервной трубки у плода. К слову сказать, такие дефекты могут стать для эмбриона фатальными, а потому своевременный прием некоторых витаминов действительно очень важен.
… и 5 вещей, которых мама делать не должна
Ну и, конечно, в завершение нельзя не сказать о том, чего ни в коем случае не стоит делать во время беременности, если вы хотите родить здорового ребенка.
1. Старайтесь не стрессовать
К сожалению, современную жизнь трудно представить без стрессов и потрясений, но если вы хотите выносить и родить здорового малыша, то придется научиться держать свои эмоции под контролем. Стресс способен провоцировать гормональные колебания, угнетать иммунную систему женщины, в результате чего она становится подверженной многочисленным заболеваниям. Что касается будущего ребенка, то под воздействием сильного стресса у матери он может даже погибнуть внутриутробно или родиться преждевременно. А потому крайне важно максимально снизить уровень стресса на весь период вынашивания.
2. Никаких опасных веществ
Пожалуй, самое худшее, что вы можете сделать для здоровья своего будущего ребенка, это принимать наркотики во время беременности.
Даже проходить детоксикацию в этот период довольно опасно, а потому следует избавиться от пагубной привычка заранее. Если же так случилось, что женщина, употребляющая наркотики, забеременела, то ей непременно необходимо посоветоваться с врачом, как быть дальше в такой ситуации. Отсутствие лечения будет иметь разрушительные, если не фатальные последствия для плода.
Ненамного меньшую опасность представляет употребление алкоголя и курение. Существует состояние, известное как фетальный алкогольный синдром, который включает в себя физические деформации, неврологические проблемы и поведенческие проблемы в развитии младенцев, чьи мамы во время беременности злоупотребляли. А потому, безусловно: если вы заботитесь о здоровье своего ребенка, то придется отказаться от алкоголя на все 9 месяцев вынашивания.
3. Сократить количество кофеина
Кофеин является естественным стимулятором, который помогает некоторым людям просыпаться утром, но для ребенка это может обернуться проблемами. По этой причине необходимо предельно минимизировать количество потребляемого кофеина, если не удается полностью от него отказаться. Речь идет не только о любимом многими кофе, но также о крепком чае и некоторых газированных напитках. Даже шоколад в своем составе имеет кофеин, а потому его количество тоже придется ограничивать.
Некоторые исследования подтверждают способность кофеина проникать сквозь плаценту, что повышает кровяное давление и частоту сердечных сокращений у плода. А потому всегда старайтесь отказываться от кофе, когда возможно обойтись без него.

4. Никаких опасных видов спорта
Вы можете очень любить лыжи, но это не лучшая затея во время беременности. А все потому, что есть ряд видов спорта, которые имеют высокий риск падения, а при беременности такой риск еще выше, да и последствия могут быть серьезными.
Врачи рекомендуют будущим мамам отказаться от всех опасных и экстремальных активностей: катания на лыжах и лошадях, прыжков с парашюта и альпинизма, посещения всевозможных аттракционов и пр. Помните, что сейчас центр тяжести в вашем теле смещен, и вы неспособны его контролировать, как прежде, даже если вы имеете большой опыт в том или ином виде спортивной деятельности.
5. Не набрать лишних килограммов
Некоторые женщины думают, что чем больше они наберут за беременность, тем крепче и здоровее будет их малыш, а потому стараются кушать за двоих. Но такое поведение имеет свои последствия, и речь идет не только о том, что вернуться в прежние формы после родов будет непросто. В действительности это может навредить здоровью ребенка. Чем больше веса наберет мама, тем большая вероятность, что и ребенок наберет лишнее, и в процессе родоразрешения могут возникнуть серьезные осложнения для обоих, такие как затяжные роды, травмы и прочие.
Допустимой нормой прибавки веса во время беременности врачи называют от 10 до 12 килограммов, если женщина забеременела при «нормальном» весе.
Что это такое «детская» матка?
Диагноз «гипоплазия матки» или термин «детская матка» хорошо известен не только гинекологам, но и в кругах планирующих беременность. Однако нередки случаи, когда маточный инфантилизм или недоразвитие этого органа ставится ошибочно. При позднем созревании еще возможно дальнейшее формирование репродуктивных органов, если это не врожденная патология. Поэтому неудивительно, что на формах молодые женщины выясняют – можно ли забеременеть при детской матке?
С «детской» проблемой нередко сталкиваются взрослые женщины – так называют матку половозрелых дам, если она не соответствует норме и возрастным стандартам. Конечно, в медицине понятие «норма» относительное или условное. И при разной форме и размерам суммарно объединяет несколько разных патологий, условно называя «детская матка».
Можно ли забеременеть с диагнозом «детская матка», если женщина боится его как приговора? Психологическая составляющая тоже играет не последнюю роль, и все органы и функции в организме взаимосвязаны. Часто девушки, имеющие проблемы «с несовершенством», впадают в крайности, доводя себя до истощения.
Ментальная незрелость и нежелание брать на себя ответственность за свое здоровье идут параллельно. Посмотрите на девушек, страдающих от крайней степени истощения при анорексии – разве там может быть нормальная матка и возможность родить? Нет, конечно! Но у обычных девушек, не имевших проблем с диетами, тоже нередко бывает такой диагноз, хотя настойчивое «высушивание» тела может не отразиться на репродуктивной функции в дальнейшем.
Нормальная матка – гарантия возможности родить собственных детей, не прибегая к сторонней помощи. Когда-то расценивали патологии репродуктивных органов как наказание свыше, проклятие или приговор. Однако во времена наших бабушек старались лечиться народными средствами, молились и верили в лучшее. Мы живем в век развитых технологий, поэтому любой диагноз не считается критичным, особенно если очень хочется иметь ребенка. Да, можно забеременеть и с детской маткой, смотря какая стадия отклонения от нормы.
Какие бывают формы недоразвития матки?
Чисто теоретически, маточная гипоплазия – не заболевание, а незначительная патология, при которой важный женский орган не достиг нормы. Это достаточно условно, но «детская» матка – определение относительно возраста и пропорций тела взрослой женщины. Возможно, это наследственный фактор или по какой-то причине некоторые органы останавливаются в развитии на определенном этапе.
Детская матка – общее понятие для нескольких диагнозов, но, исходя из названия, ясно, что она не достигла полноценного развития. У некоторых народов в качестве профилактики девочек хорошо кормят (особенно молоком и медом), например, в Мавритании. Там детскую матку потенциальные женихи подозревают у каждой худощавой девушки с невыраженной грудью. Можно ли забеременеть с диагнозом детская матка и маленькой грудью? Там уверены, что такие женщины не способны полноценно вынашивать. К сожалению, и у нас такой диагноз – не редкость.
Инфантильной или укороченной матке сложнее удержать имплантированное плодное яйцо и растягиваться до нормы, чтобы в 9 месяцев родить малыша. У медиков есть шкала соответствия, где «нормой» считается матка не менее 5,4см высотой и от 4,3см в ширину.
У тех, кому поставили такой диагноз при обращении с проблемным зачатием, скорее всего, обнаружили непропорционально маленький орган. При этом шейка миниатюрной матки может быть нормальной формы, а сам мышечный мешочек уплотненный, небольшого размера. Медики определяют подвиды:
- Маточный инфантилизм;
- Гипоплазия матки.
Нередко инфантилизм сопровождается скудными месячными и отклонениями цикла. Такая матка укороченная и уплотненная, но с достаточно длинной шейкой, она выходит в конической формы влагалищем, зев точечный, очень маленький. Это затрудняет оплодотворение, но возможна беременность после ряда процедур.
Половой инфантилизм с недоразвитой маткой часто сопровождается дисфункцией или поликистозом яичников, возможны и другие признаки. Это неочевидно по размерам внешних половых органов, чаще всего есть гормональные отклонения. Но при стабильной повой жизни и грамотно подобранной терапии возможна стимуляция репродуктивной функции. У таких женщин скудные менструальные выделения, цикличность начинается поздно. Генитальная инфантильность классифицируют по степени развития:
- Зародышевая (матка до 3см).
- Собственно инфантильная или детская матка (до 5,5см).
- Подростковая (5,5 – 7 см).
Во врачебной практике встречаются разные случаи, но для них важнее суммарное состояние репродуктивной системы женщины, ее физиологическая готовность к беременности и родам. Не так важно диагностическое определение, когда детская матка у женщины, основной вопрос – можно ли забеременеть с ней?
Здесь важно не только физиологически, но и психологически подготовить пациентку к длительному реабилитационном процессу. Хуже всего, когда девушка «уходит в себя», замыкается и депрессирует, не желая лечиться, чтобы избавиться от комплекса неполноценности.
От чего зависит ход лечения с маточными патологиями?
Как забеременеть при детской матке, если на это влияет ряд факторов:
- генетических;
- врожденных;
- приобретенных.
Генитальный инфантилизм может быть обусловлен еще внутриутробно, когда есть хромосомные и генетические отклонения. Также на «вредном» производстве случаются повторяющиеся мутации, связанные с профессиональной деятельностью.
На задержки внутриутробного развития влияют вредные привычки или пагубные пристрастия, особенно когда девушка уже в положении, но не может решить – нужен ли ей ребенок. В тоге беременность завершается родами, а у младенца ряд врожденных патологий, включая инфантильную матку.

Размеры и форма матки по-своему меняются в детском возрасте. У новорожденной малышки уже сформирована матка и она достаточно большая – до 4 см. При нормальном развитии она немного сокращается и несколько лет она не больше 2,5см в длину.
В школьном возрасте все репродуктивные органы активно развиваются, пока матка не достигнет зрелых параметров. Это примерно 6-8см в длину при ширине в 4-6см. С такими размерами девушка входит в фазу фертильности. Матка чем-то напоминает айсберг – большая часть не видна, на две трети скрыта в брюшной полости.
Вероятность лечения при разной степени патологии
При маленьких размерах матки у женщины, характеризующихся различной степенью отклонения, медики по-разному оценивают перспективы терапии при бесплодии с гипоплазией:
- При 1-й степени (девственная матка, до 7 см) недоразвитость считается незначительной. При входе в половую жизнь размер органа слегка увеличивается, зачатие возможно, после родов достигает пределов нормы.
- При 2-й степени (детская матка, 3-5,5см) она по размерам отстает от нормы, яичники смещены, фаллопиевы трубы тонкие длинные и загнутые. У женщин с такой гипоплазией скудные и болезненные месячные, начинаются позже, чем у других девушек.
- При 3-й степени (зародышевая матка, до 3 см) сложная форма генетической патологии, когда развитие замедлено или остановилось на внутриутробной стадии. Матка тонкая, удлиненная, больше похожа на тупиковую шейку, она не приспособлена к беременности и родам.
Иногда проблема решается сама собой из-за смены образа жизни. Например, переход на нормальное питание после активной спортивной нагрузки и навязанной диеты. Когда растущему организму не хватает белка или «строительного материала», он забирает питание на формирование жизненно важных органов. У вегетарианцев тоже возможны авитаминозы, белковое голодание и гормональные отклонения – маленькая грудь, плохо функционируют яичники, матка не растет.
Как забеременеть при детской матке
Как известно, матка не просто мускулистый мешочек, она участвует в гормональном обмене и транспортировке сперматозоидов к яйцеклетке. В ней образуется эндометрий – питательная среда для эмбриона, это и основное месте его имплантации. Именно здесь осуществляется активный рост яйцеклетки после оплодотворения. Состояние матки влияет на многие процессы эндокринной системы, она обеспечивает регулярный цикл и женское здоровье в целом. На женских форумах часто пишут отзывы про детскую матку – оказывается, можно родить и с инфантильностью органа.
Это уникальный орган – перед родами она многократно увеличивается и может весить до 1,5 кг. Мышечные волокна растягиваются до 35см, охватывая большой плод, при этом она рак располагается в полости живота, что эмбрион полноценно развивается, а органы ЖКТ благополучно развиваются, хотя и давят на мочевой пузырь и кишечник. После родов при кормлении грудью матки сокращается и постепенно приходит в норму. Однако матка рожавших женщин больше чем у девственниц, а ее размеры можно определить по внутривагинальному УЗИ или при ощупывании.
Когда мускульный мешочек хорошо сокращается – роды проходят благополучно, без осложнений. Перед климаксом в матке могут образовываться миомы и другие опухолевые процессы (из-за нарушения гормонального баланса), и орган берет на себя опухолевые процессы, при этом чаще всего обходится без перерождения и онкологии. Поэтому справедлив интерес женщин с патологиями – как забеременеть при детской матке?
Внимание: Медики констатируют, что при существенном отклонении и аномальном развитии оплодотворении осложнено, полноценное вынашивание исключено. При средней степени гипоплазия матки проводят длительное лечение.
С незначительно недоразвитой маткой возможно зачатие после нескольких месяцев (лет) половой жизни, после первой беременности и родов она приходит в норму. У рожавших женщин длина матки достигает 8-9см, ширина – 5см, толщина стенок – в пределах 30-50мм. При климаксе наблюдается гормональный дисбаланс, размеры матки могут варьироваться, чаще всего она усыхает. Но перед наступлением менопаузы женщины, имевшие проблемы с бесплодием, «неожиданно» беременеют на фоне гормональных всплесков.
Можно ли родить с детской маткой у женщины, если пройти лечение?
Современная гинекология решает множество проблем, связанных с отклонениями от нормы. У врачей часто интересуются, когда детская матка у женщины – можно ли рожать? Если организм «дал добро» на зачатие при незначительной гипоплазии матки, скорее всего, он готов и к родам. Врожденные отклонения дают меньше шансов. Если была травма с повреждением органов малого таза, лучше беременность не планировать. Но во всех других случаях, когда «девственная матка» небольших размеров, шансы на рождение малыша велики.
При гормональной дисфункции нужно пройти курс лечения, который назначит женский врач, определив форму матки и степень развития. При недостаточной массе тела (голодание, диеты) важно сначала привести в норму свой вес.
Чрезмерная физическая или эмоциональная нагрузка, психические расстройства, наркотическая (другие) зависимость – все это нужно устранить как источник патологии. После длительного курса реабилитации после приобретенной гипоплазии можно родить с детской маткой. Но не только проблемные роды – следствие приобретенной гипоплазии. У таких женщин снижено либидо (не выражено половое влечение, отсутствие оргазма). Поэтому не стоит замыкаться и обижаться на весь мир. Лучше привести свою жизнь в норму, обратиться к медикам, чтобы пройти курс лечения и обрести счастье материнства. Будьте здоровы!
Можно ли выносить и родить ребенка без особых затрат? (экономный вариант)
1. Планирование беременности
Анализы, рентген, консультации специалистов – все это можно сделать бесплатно в своей районной поликлинике, причем обоим потенциальным родителям. Правда, УЗИ чаще назначают бесплатно по показаниям, то есть если у вас что-нибудь болит, причем своей очереди придется ждать полгода. А чаще всего отправляют в коммерческую клинику или диагностический центр на хозрасчетное отделение.
Анализы на урогенитальные инфекции сдаются бесплатно в КВД по направлению уролога или гинеколога. Можно сдать бесплатно анализы в женской консультации.
• Анализ на инфекции РВ, ВИЧ, гепатит на двоих – 1100×2 = 2200 р.
• Прививки от краснухи и гепатита – 400 р.
• УЗИ органов малого таза – 2500 р.
• Стоматолог – 1000–3000 р.
2. Беременность
Когда зачатие произошло, и вы узнали, что беременны, первое, что вы просто обязаны сделать – встать на учет в женской консультации. Причем желательно это сделать до 12 недель беременности. В этом случае вы получите от государства дополнительную, хоть и небольшую, материальную помощь – единовременное пособие.
Если беременность проходит нормально, то вы будете посещать своего гинеколога в женской консультации каждые 3 недели.
Всего предстоит сдать около 14 анализов и 4 раза пройти ультразвуковое обследование – на 16-й, 24-й, 30-й и 39-й неделях беременности. Все эти процедуры вы имеете право сделать совершенно бесплатно. Но бывают ситуации, когда сломался аппарат или нужный специалист в отпуске. Тогда вам предложат коммерческие лаборатории. Вы можете и сами проверить качество исследований в частной клинике, если не вполне доверяете бесплатной медицине. Но это уже ваш собственный выбор.
При осложнениях, например, токсикозах, женщину бесплатно направляют в роддом на сохранение. Там вам не придется платить ни копейки. Но это обычная многоместная палата с соответствующими условиями. Качество медицинского обслуживания на уровне обычного больничного. Питание тоже.
• Анализы на гормоны щитовидки – 3 раза (на 18-й, 26-й, 34-35-й неделях) (каждый анализ от 290 до 400 р.) – 870-1200 р.
• Анализы на инфекции РВ, ВИЧ, гепатит – 3 раза (на 13-й, 30-й, 37-й неделях) (каждый анализ по 1100 р.) – 3300 р.
3. Витамины и лекарства
На что действительно потребуются деньги, так это на лекарства (если они потребуются), витамины и хорошее питание.
Правда, с 30 недель по родовому сертификату положены бесплатные витамины и лекарства по рецепту врача.
• Витамины, фолиевая кислота (5–9 упаковок по 230 р.) – 1150–2070 р.
• Таблетки «Магне B6» или другие (13–18 упаковок, каждая около 250 р.) – 3250–4500 р.
• Чай для беременных (2 упаковки по 150 р.) – 300 р.
4. «Приданое» для малыша и одежда для мамы
Можно существенно сэкономить на кроватке и одежде для новорожденного, если воспользоваться бэушными. Подруги, у которых дети уже подросли, обычно охотно раздают красивые, почти новые вещицы. Тем более, после неоднократных стирок ткань становится мягче и приятнее для нежной кожи ребенка. Поэтому не надо пренебрегать такими подарками. Но, конечно, без новых комбинезончиков, чепчиков и кофточек все равно не обойтись.
А вот коляску лучше купить: она должна быть надежной.
Гигиенические принадлежности тоже придется покупать. Одежду выбирайте по вашему вкусу, но лучше обновить гардероб. В старые джинсы вы вряд ли влезете на седьмом месяце, а ходить в одной и той же безразмерной кофте и бабушкиной юбке – значит, забыть о себе как о женщине. Между тем, именно беременность позволяет женщине раскрыться по-новому, проявить свою женственность.
Одежда для женщины по минимуму
• Брюки от 1000–3000 р.
• Две блузки по 900 р. – 1800 р.
• Юбка– 1000 р.
• Нижнее белье – 2000–2500 р.
«Приданое» для ребенка
• Коляска – 5000 р.
• Кроватка – 10 000 р. ^ Матрас – 1000 р.
• Комод или пеленальный стол – 1500–4500 р.
• Стульчик для кормления – от 3000 р.
• Ванночка – 200 р.
• Рюкзак-кенгуру – 1000 р.
• Автокресло – 5000 р.
• Одеяло, пододеяльники, простыни, пеленки, полотенца – 4000 р.
• Комбинезоны – 1500 р.
• Кофточки, распашонки и ползунки – 3200 р.
• Шапочки или чепчики – 800 р.
• Подгузники – 500 р.
• Другие мелочи – 2000 р.
Предметы для кормления ребенка и ухода за ним
• Бутылочки (3 шт. по 200 р.) – 600 р.
• Соска (2 шт. по 90 р.) – 180 р.
• Термосумка для бутылочек – 500 р.
• Ершик для мытья бутылочек – 20 р.
• Слюнявчик (5 шт. по 50 р.) – 250 р.
• Детские средства гигиены и аптечка – 2000 р.
Не забудьте про курсы для беременных (10 000 р.).
5. Роды
Теперь о родах. Роды у вас примут совершенно бесплатно по родовому сертификату, который выдадут в женской консультации. Этот документ является гарантией бесплатной медицинской помощи. Конечно, условия будут самые обычные – та же многоместная палата, общий родильный зал, одна акушерка на несколько рожениц и т. д. Но профессионализм, а также теплота и внимание обслуживающего персонала зависит не от денег, а от людей. Поэтому даже в случае бесплатных родов вы вполне можете остаться довольны. Не будет только комфорта, к которому вы привыкли дома, и постоянного присутствия мужа или близкого человека.
Как правило, если все происходит нормально и ребенок рождается здоровый, женщины стремятся отблагодарить врачей, акушерку и нянечек. Поэтому определенную сумму надо запланировать и в случае совершенно бесплатных родов (от 5000 до 10 000 р.).
Всего получается около 6500 р. Однако эта цифра тоже условная, ведь вы можете что-нибудь исключить, а что-то добавить, что-то вам подарят родственники, с которыми можно заранее договориться. Нельзя отказываться лишь от анализов, лекарств и витаминов. Кроме того, сюда не включены затраты на улучшенное питание, ведь беременной женщине нужно много фруктов, свежий (лучше рыночный) творог и т. д. Все это стоит особых затрат.
Поделитесь на страничке
Следующая глава >
Общее сведения о заболевании
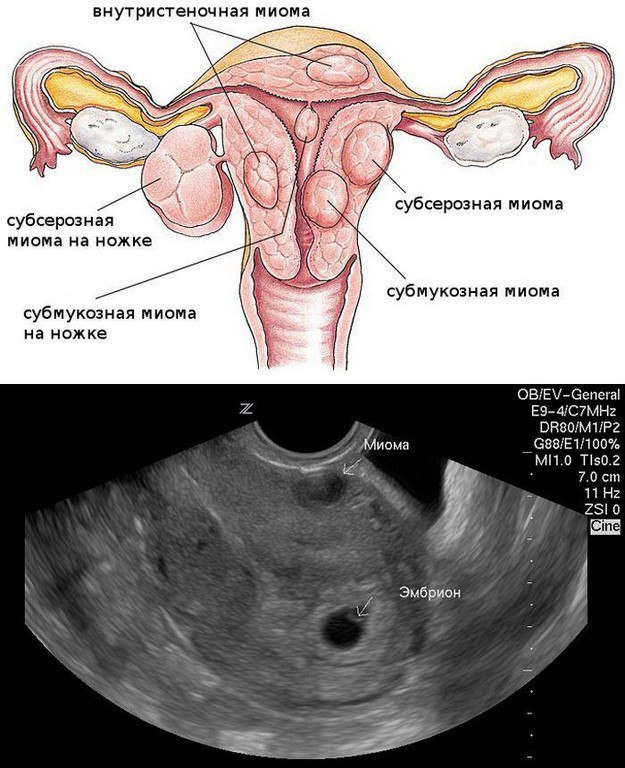
Миому матки еще называют лейомиомой, фибромой или фибриомой. Это доброкачественное образование в мышечном слое матки. В зависимости от направления роста миоматозного узла выделяют три основные формы заболевания:
- Интрамуральная – миома разрастается исключительно в миометрии – среднем мышечном слое матки.
- Субсерозная – узел образовывается на внешней поверхности миометрия и разрастается в сторону брюшной полости. Он может расти на широком основании либо на тонкой ножке, выходя за пределы матки.
- Субмукозная – образование развилось на внутренней стороне миометрия под слизистой оболочкой матки и растет в её полость. Субмукозные узлы могут иметь широкое основание или узкую ножку.
Миомы чаще локализуются на теле матки, а реже на её шейке. Узлы, разросшиеся на шейке матки, называют шеечной миомой, а между листками связки матки – межсвязочной формой болезни.
В зависимости от размера миоматозные образования подразделяются на такие виды:
- Малые – до 2 см в диаметре либо до 4 акушерских недель.
- Средние – размер узла в диаметре находится в пределах 2-6 см или не превышает 10-11 недель беременности.
- Большие – опухоль в диаметре больше 6 см или превышает 12 недель беременности.
Размер миомы в сантиметрах или миллиметрах указывают при проведении УЗИ органов малого таза. Гинекологи определяют размер миомы, сравнивая матку с разросшимися образованиями, с тем размером, который она имеет в норме на определенном сроке беременности.
Миома бывает единичной, при которой развивается одна опухоль, и множественной – появляется несколько узлов. Чаще встречается множественная форма заболевания.
На начальном этапе развития миома матки развивается бессимптомно и обнаруживается во время проведения планового гинекологического осмотра. Для подтверждения диагноза гинеколог направляет женщину на УЗИ органов малого таза и другие инструментальные исследования.
Беременность с миомой: важные нюансы
Мы уже дали положительный ответ на один из самых распространенных вопросов женщин: можно ли забеременеть, если есть миома матки. Теперь рассмотрим, как ведет себя миома во время беременности:
- У 60% женщин, которые забеременели, имея миоматозный узел, наблюдалось изменение его размера, причем, как в сторону увеличения, так уменьшения.
- У 40% будущих мамочек за время всего срока беременности размер опухоли не изменился.Чаще всего во время беременности не меняется диаметр малых узлов.
- Уменьшение размера опухоли фиксировалось в 8-27%, в зависимости от формы заболевания.
- Миомы среднего размера, примерно, в 60% будущих мамочек в конце срока беременности на УЗИ не определяются из-за существенного уменьшения параметров.
- Максимальный рост миоматозных образований наблюдается во ІІ триместре, а после 24 недели беременности увеличение узла становится минимальным.
- В среднем опухоль за период беременности увеличивается на 10-12% в сравнении с исходными габаритами, а максимальное увеличение не превышает 25%.
- Рост больших миом фиксируется в 20-25%.
- Те или иные осложнения наблюдаются у 15-40% беременных женщин с диагностированной миомой матки.
Миома не является противопоказанием к беременности и рождению малыша, но её наличие может осложнять вынашивание.
Разумеется, что при идеальном состоянии здоровья женщины, беременность проходит легко, но не стоит отказываться от счастья материнства, услышав диагноз – лейомиома матки. Современная медицина позволяет рожать пациенткам с разными заболеваниями, среди которых миома матки не является самым сложным. Неукоснительно соблюдая все рекомендации врача, женщина имеет все шансы выносить малыша без существенных осложнений беременности.
Симптомы миомы у беременных женщин
У беременных женщин миома матки протекает бессимптомно, но возможны такие проявления:
- Болезненные ощущения внизу живота. Опухоль, развывшаяся в мышечном слое матки, может вызывать тянущие ощущения над лоном, которые иногда отдают в область промежности, спины или бедра. Довольно часто появление описанных болей принимают за угрозу выкидыша и женщину необоснованно госпитализируют в стационар на сохранение.
- Кровянистые выделения любой интенсивности. Миома матки во время беременности крайне редко проявляется кровотечениями. Поэтому, при их появлении необходимо сразу обратиться к доктору. Важно выявить являются ли алые либо коричневые выделения симптомами миомы или признаком начавшегося выкидыша.
- Затрудненное или учащенное мочеиспускание и запоры. Такие симптомы появляются из-за сдавливания маткой, с разросшимися узлами, соседних органов: мочевого пузыря и прямой кишки. Следует заметить, что признаки сдавливания органов малого таза на поздних сроках наблюдаются у всех будущих мам. Но беременным женщинам с миомой матки следует очень внимательно относиться к своему состоянию здоровья, и обращаться к доктору, сразу после появления симптомов.
Описанные симптомы могут указывать на развитие осложнений лейомиомы либо угрозу выкидыша. Поэтому при их появлении необходимо сразу обратиться к доктору.
Стоит ли планировать беременность при наличии миомы
Женщине с лейомиомой рекомендуется беременеть только планово. Ей необходимо пройти полное медицинское обследование, чтобы получить ответ на вопрос: можно ли родить ребенка, при имеющейся у неё миоме матки, либо потребуется предварительно пройти лечение. Во время обследования выявляются факторы риска не вынашивания и развития различных осложнений.
Если миома матки растет и беспокоит женщину симптомами, то она не услышит положительного ответа на вопрос: можно ли забеременеть. Ей порекомендуют в ближайшее время пройти лечение. Беременность можно планировать только при бессимптомном миоматозном узле, который не растет.
Невозможно дать однозначный ответ на вопрос: лучше сначала родить с миомой матки, а затем её вылечить либо сделать все наоборот. Для каждой женщины последовательность событий определяется индивидуально, на основании результатов полного обследования.
Большое значение имеют репродуктивные планы пациентки. Если женщина в ближайшие годы не планирует становиться матерью, то нет смысла поводить хирургическое вмешательство по удалению опухолей либо назначать гормональную терапию. Спустя 3-5 лет, когда она захочет завести потомство, узлы могут вырасти заново и потребуется снова проводить лечение.
Лечение миомы матки до беременности проводят такими методами:
- Назначается курс гормональной терапии, чтобы уменьшить размер опухоли перед планируемым зачатием ребенка. Женщине назначают комбинированные оральные контрацептивы и агонисты гонадотропин-рилизинг гормонов. Планировать беременность можно после того, как после завершения курса терапии восстановится менструальный цикл.
- Проводится эмболизация маточных артерий или сокращенно ЭМА – малоинвазивная процедура, при которой маточные артерии, питающие миоматозный узел, перекрываются эмболами – специальными шариками маленького размера. Прекращение питания узла приводит к отмиранию его тканей. Таким образом, ЭМА без хирургического вмешательства позволяет женщине избавиться от опухоли, сохранив функционирующую матку. Она сможет забеременеть, выносить и самостоятельно родить малыша. беременеть рекомендуется спустя год после процедуры.
- Назначается консервативная миомэктомия – операция, при которой только удаляются узлы, а матка сохраняется. После операции на матке останется рубец, что становится показанием к кесаревому сечению. Если удаляли опухоль на тонкой ножке, то беременность можно планировать через полгода после операции, а после удаления узла на широком основании среднего и большого размера – через 1 год. Такое время необходимо для того, чтобы сформировался стабильный послеоперационный рубец на матке, способный выдержать нагрузку от растущего плода во время беременности.
По мнению врачей, оптимальным вариантом является процедура ЭМА.
Как ведет себя новообразование при вынашивании ребенка
Состояние миоматозного узла во время вынашивания ребенка зависит от срока беременности и гормонального фона. Чем опасна миома матки в каждом триместре беременности:
- В І триместре отмечается постепенный рост опухоли. Он связан с быстрым увеличением уровня прогестерона – полового гормона, отвечающего за вынашивание плода. Максимальный рост наблюдается до 8 недели беременности, за счет полиферации – разрастания ткани опухоли, путем размножения клеток делением. Поэтому, именно в этот период высокий риск самопроизвольного выкидыша, вследствие растущей миомы. После 8 недели опухоль быстро не растет из-за того, что блокируется гиперплазия – увеличение числа клеток образования, приводящее к увеличению его размера.
- Во ІІ триместре на 12-24 неделе наблюдается следующий скачок в росте опухоли. Он связан с тем, что формируется плацента и меняется кровоснабжение миомы. В этот период возрастает риск развития некроза миоматозного узла – из-за нарушения кровоснабжения опухоли, происходит отмирание тканей опухоли. В результате на месте узла образовывается оттек, вызывающий кровотечение и симптоматику острого живота. Миома при беременности 20 недель часто провоцирует гипертонус задней стенки матки.
- На протяжении ІІІ триместра уровень прогестерона в организме женщины снижается, и узлы перестают расти. У некоторых женщин на сроке 36-38 недель миома не определяется на УЗИ. Это не значит, что узел полностью исчез. Он остался, но его размер уменьшился до таких параметров, которые не видны при ультразвуковом исследовании.
После рождения ребенка, узлы могут вести себя по-разному: у одних женщин они не определяются и спустя несколько лет, а у других на протяжении 1-2 лет возвращаются к размеру, который был до беременности.
Длительное грудное вскармливание замедляет рост миоматозных образований.
Есть ли угроза для малыша
Риски и осложнения беременности при наличии миомы матки зависят от разновидности узлов, их локализации, количества и размеров:
- Узлы малого размера не влияют на вынашивание ребенка.
- При развитии интрамуральных узлов среднего размера, вынашивание зависит от места расположения плаценты. Если она прикрепится над узлом, то будет высокий риск выкидышей и преждевременных родов, аномального расположения плода, отслойки плаценты и излития вод.
- Вероятность наступления беременности при наличии субмукозных узлов среднего размера невысокая, но при её наступлении высокий риск выкидышей на ранних сроках.
- Если женщине удастся забеременеть при миоме большого размера, то независимо от расположения опухоли полость матки деформируется и плод развивается в стесненных условиях, что приводит к таким порокам, как кривошея, косолапость, деформация грудной клетки, таза или черепа.
Самые распространенные последствия наличия миоматозных узлов среднего и большого размера во время протекания беременности – это нарушение кровотока в плаценте, что приводит к задержке роста и развития плода. Дети рождаются с заниженной массой тела.
Зачатие при патологии: какие шансы?
Если миома матки единственная патология репродуктивной системы женщины, то она приводит к бесплодию только при развитии опухоли в определенных местах. Поскольку, миоматозные узлы не меняют гормональный фон, то они не препятствуют зачатию. Женщина, у которой есть миома матки, может неоднократно забеременеть, но выносить беременность до положенного срока удается не всегда.
Бесплодие на фоне миомы матки возникает в таких случаях:
- Узел разросся в устье маточных труб и перекрыл просвет. В таком случае, создается механическое препятствие для встречи сперматозоидов с яйцеклеткой и зачатие естественным способом произойти не может. Женщине, желающей стать матерью, поможет процедура ЭКО, на которой мы более подробно остановимся дальше.
- У женщины кроме миоматозного узла развился эндометриоз, киста яичника или другие серьезные заболевание репродуктивной системы. При сочетании нескольких патологий, миому считают сопутствующей болезнью, которая влияет на возможность зачатия ребенка, но является ключевым фактором.
- Лейомиома развилась на фоне существенного гормонального дисбаланса. В таких случаях, врачи диагностируют эндокринное бесплодие, а опухоль относят к одному из факторов, создающих препятствие зачатию ребенка.
Если в результате обследования по поводу бесплодия будет выявлена миома матки, при отсутствии других патологий, то женщине рекомендуют от неё избавиться, как единственной очевидной причины, препятствующей зачатию. В зависимости от разновидности узла, его размера и локализации, женщине назначат медикаментозное или оперативное лечение.
После курса гормонотерапии либо восстановления после хирургической операции или малоинвазивной процедуры многим женщинам удается забеременеть и выносить ребенка. В зависимости от метода хирургического вмешательства ей будут показаны самостоятельные роды либо кесарево сечение.
Если после удаления миоматозных узлов забеременеть не удается, то необходимо искать другую причину бесплодия.
Факторы, влияющие на зачатие ребенка при миоме матки
Развитие миомы матки не является преградой к зачатию и вынашиванию ребенка. Но будет ли возможна беременность у конкретной женщины, зависит от факторов, имеющих существенное влияние на наступление беременности.
Локализация миоматозного узла
Место локализации опухоли является, пожалуй, самым важным фактором, влияющим на беременность. Из всех разновидностей миом матки наибольшие проблемы создают узлы субмукозной формы, растущие в полость матки. Занимая её пространство, они препятствуют прикреплению плодного яйца. Кроме того, их развитие сопровождается обильными менструациями, что приводит к появлению у женщины железодефицитной анемии.
Узлы интрамуральной формы не мешают наступлению беременности. Исключение составляют опухоли с центропетальным ростом. Они разрастаются в направлении полости матки, и могут её деформировать. При миоме субсерозной формы, развивающейся на широком основании, можно планировать беременность, если матка не изменила форму, а её стенки не деформированы.
Если субсерозные или субмукозные опухоли растут на тонкой ножке, то при наступлении беременности возрастает вероятность появлении такого осложнения, как перекрут ножки. Он провоцирует некроз тканей узла и воспаление матки. При некрозе показано удаление узла. Если пациентка беременна, то задача усложняется. Хирургам необходимо удалить опухоль и сохранить беременность, а это не всегда возможно.
Миома шейки матки сводит к минимуму вероятность наступления беременности. Узловая миома в области шейки матки может вызвать непроходимость цервикального канала либо привести к его деформации, и наступление имплантации яйцеклетки будет невозможно.
Количество миоматозных узлов
Если развилось множественные миоматозные образования, то прогноз хуже, чем при единичных опухолях. Множественные миомы интрамуральной и субсерозной разновидности не являются препятствием к наступлению беременности, но могут помешать выносить ребенка, поскольку, в І и ІІ триместре каждый узел может увеличиваться на 25%.
Размер фибромиомы
Самый распространённый вопрос, который женщины задают гинекологам: можно ли забеременеть при большой миоме матки. Наступление зачатия возможно, но вероятность положительного исхода невелика. Большая миома оказывает наибольшее влияние на беременность. Если большой узел разросся на дне или в углах матки либо в области её задней стенки, то плодное яйцо не прикрепится.
Иногда, при описанной локализации узлов, яйцеклетка прикрепляется в области шейки матки, но выносить ребенка не получится, поскольку, высока угроза отслойки плаценты. Субмукозные узлы среднего размера препятствуют имплантации плодного яйца, а другие разновидности опухоли среднего размера не мешают наступлению беременности. При небольших размерах узлов зачатие происходит беспрепятственно, и они существенно не влияют на то, как протекает беременность.
Сопутствующая патология
Шансы женщины зачать естественным путем существенно снижаются, если миоматозному образованию сопутствует развитие гиперплазии эндометрия, эндометриоза или другой патологии половой системы. Если женщине удастся забеременеть, то заболевания будут усложнять вынашивание ребенка.
Возраст женщины
При миоме матки вполне реально забеременеть в позднем репродуктивном возрасте – после 35 лет. В таком возрасте высокая вероятность развития гинекологических патологий. Кроме того, у женщин уже могут быть соматические заболевания. Эти факторы увеличивает риск появления осложнений во время беременности. Женщинам такой возрастной группы показан постоянный динамический контроль. При его осуществлении и выполнении всех рекомендаций врача, у женщин увеличивается шанс благополучно выносить и родить малыша.
Репродуктивный анамнез
Гинеколог прежде, чем ответить на вопрос: можно ли забеременеть с миомой матки, внимательно изучает репродуктивный анамнез пациентки. Его будет интересовать:
- сколько времени длится бесплодие;
- были ли раньше у женщины беременности и, как они протекали.
Если у женщины предшествующие беременности заканчивались выкидышами, то ей показано лечение миомы матки, а лишь затем планирование ребенка.
Как лучше рожать
Среди женщин бытует мнение, что при миоме матки опасно рожать самостоятельно, и всем показано кесарево сечение. На самом деле это не так. Незадолго до предполагаемой даты родов врач проводит полное обследование женщины и УЗИ, позволяющее оценить состояние миоматозных узлов. По результатам обследования доктор определяет, какое родоразрешение предпочтительно для женщины.
Кесарево сечение при миоме
Плановое кесарево сечение показано в таких случаях:
- размер миоматозного узла в диаметре превышает 5 см;
- развилась множественная миома матки;
- узел разросся в таком месте, что будет препятствовать нормальному продвижению плода по родовым путям;
- на матке есть большой рубец после проведенной консервативной миомэктомии;
- есть подозрения на озлокачествление опухоли;
- выявлено патологическое положение плода;
- шеечное предлежание плода, создающее сложность при его прохождении по родовым путям;
- обнаружено предлежание плаценты.
Плановое кесарево сечение назначают женщинам при вторичных родах, если первые проводились таким методом. Кесарево сечение назначат при появлении осложнений, которые несут угрозу жизни плода: преждевременное излитие вод, отслойка плаценты и кровотечение.
При множественной миоме прогноз делают по самой большой опухоли, которая может стать причиной послеродового кровотечения. Если, при множественной форме болезни в матке выросли крупные узлы, то роды будут проходить точно так, как с миомой больших размеров. После извлечения плода, довольно часто, проводится консервативная миомэктомия, а при показаниях удаляется матка.
Самостоятельные роды
Рожать с миомой через естественные родовые пути можно в таких случаях:
- беременность доношена – от 37 недель;
- у женщины нормальные размеры таза;
- размер миоматозного узла не превышает 5 см в диаметре;
- опухоль растет в таком месте, что не перекрывает плоду выход из матки и находится далеко от шейки матки.
Миоматозные образования до 5 см не мешают естественным родам.
При развитии родовой деятельности могут возникнуть такие осложнения:
- неправильно отходят околоплодные воды;
- у матки, из-за разросшегося узла, проявляется неполная сокращающая способность;
- возможно прикрепление плаценты;
- развивается синдром расстройства дыхания или внутриутробная гипоксия.
Стимуляция родовой деятельности при наличии миомы матки строго запрещена. Если роды слабые, то используется не Окситоцин, а Простагландин, который не влияет на систему свертывания крови и циркуляцию крови в мышечных слоях матки.
Роды и послеродовый период
Женщины с миомой матки малого размера рожают самостоятельно, если нет противопоказаний. Такие роды не являются феноменом, и не стоит их бояться. Узлы среднего и большого размера могут затруднить выход ребенка на свет. Также велика вероятность возникновения сильного маточного кровотечения, после которого роженица может не выжить. Поэтому, имея такую патологию, следует найти опытного акушера, имеющего опыт родов при наличии миом, и довериться ему.
Из-за разрастания опухоли, образуются различные аномалии положения плода. В этих случаях, родить естественным путем невозможно, и показано кесарево сечение по медицинским показаниям. Во время кесаревого сечения, после изъятия плода делается миомэктомия. Удаление узлов проводят под общим наркозом.
В основном послеродовой период протекает без осложнений. Иногда, бывает кровотечение или задержка отхождения плаценты в результате сниженного тонуса. Матка сокращается в объеме в течение нескольких недель. При возникновении осложнений, может нарушиться сократительная способность матки и потребуется пройти курс лечения, назначенный гинекологом.
После родов миома может изменить место локации, уменьшиться или увеличиться в размерах. Поэтому, в каждом отдельном случае, применяется индивидуальный подход. Женщинам назначают гормональную терапию, а если она не оказала желательного эффекта, то назначается оперативное лечение.
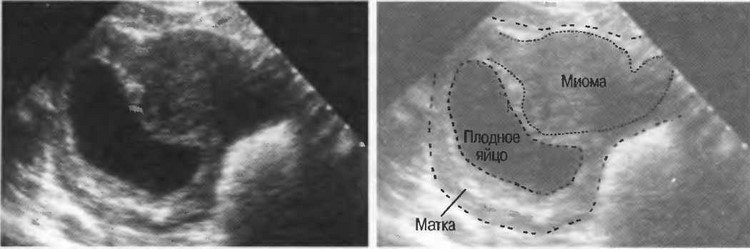
Можно ли миому перепутать с беременностью
Перепутать беременность с миомой можно при проведении гинекологического осмотра. Ведь, увеличение матки происходит, как во время беременности, так при развитии миоматозного узла. Кроме того, врач обращает внимание на поверхность матки. При интерстициальной и субмукозной форме миомы поверхность органа остается гладкой, и можно спутать одно состояние с другим.
Миомы субсерозной разновидности разрастаются под внешней оболочкой матки. Они выделяются над поверхностью матки, и гинеколог заподозрит патологию. Опытный гинеколог сможет заподозрить развитие миомы еще во время осмотра. При наступлении беременности шейка матки и слизистая оболочка влагалища некоторым образом меняются, чего не происходит при наличии миоматозной опухоли.
Во время проведения УЗИ органов малого таза спутать эти 2 состояния можно только на ранних сроках беременности и, если ультразвуковое оборудование имеет плохое разрешение. Поскольку, специалист в обоих случаях будет видеть некие образования в полости матки. Когда срок беременности 6 недель, то на УЗИ уже определяется сердцебиение эмбриона и женщине сообщат об её интересном положении.
Тактика ведения беременности при миоме матки
Беременность при наличии миомы матки имеет осложнения, но это не значит, что всех женщин направляют на аборт. При отсутствии явных противопоказаний женщина сможет выносить и родить малыша, но её очень важно придерживаться следующих правил:
- Встать на учет по беременность сразу после того, как тест покажет две заветные полоски.
- Проходить все обследования и скрининговые УЗИ по составленному врачом графику.
- Строго выполнять все рекомендации своего врача.
- Внимательно относиться к своему состоянию здоровья и обращаться к врачу, при появлении любых жалоб.
При развитии осложнений женщину госпитализируют и оказывают необходимую помощь в условиях стационара. Довольно часто, пациенткам с целью профилактики гипоксии плода и плацентарной недостаточности назначают препараты, действие которых направлено на улучшение маточного кровотока.
Начиная с 32-й недели необходимо еженедельно проводить кардиотокографию, которую сокращенно называют КТГ, чтобы оценить сердцебиение плода и вовремя выявить гипоксию. Консервативное лечение миомы во время беременности подбирается индивидуально. Одним женщинам назначается терапевтическое лечение, направленное на остановку роста узла, а у других только наблюдают за развитием образования.
Дефицит железа в организме беременной женщины может спровоцировать рост миоматозных образований. В профилактических целях, женщинам с патологией назначают препараты с высоким содержанием железа.
Миомэктомия назначается в таких случаях:
- Опухоль разрослась до гигантских размеров, при которых уже отсутствует перспектива выносить ребенка.
- Начался некроз узла – отмирание миоматозных тканей, состояние угрожающие жизни женщины.
- У женщины начались сильные боли из-за сдавливания маткой, с разросшимися опухолями, близлежащих внутренних органов.
- Начавшийся выкидыш при шеечном расположении узла, когда у врачей нет возможности провести выскабливание полости матки.
Женщина всю беременность должна находится под строгим контролем опытного врача. На ранних сроках существует большой риск потерять ребенка, из-за нарушенного маточного кровотока и повышенного тонуса матки.
Таким образом, при миоме матки реально забеременеть, если узы не мешают оплодотворению яйцеклетки. При данной патологии рекомендуется плановая беременность, которая должна проходить под постоянным врачебным контролем и регулярными скрининговыми УЗИ. Современная медицина позволяет сохранить беременность при миоматозных узлах, и удалить их во время кесаревого сечения либо проводить медикаментозное или оперативное лечение после родов. Миома матки не является противопоказанием к проведению ЭКО или абортов.
30 мар 2014 В подсознании каждой девушки и женщины заложены материнские чувства, так называемый инстинкт. Практически каждая представительница прекрасного пола хочет стать мамой, выносить и родить здорового ребёнка. Многие женщины утверждают, что их жизнь обрела совершенно иных эмоций и ощущений, когда они познали прелесть материнства, даже если это было суррогатное материнство. Именно этой теме мы бы и хотели посвятить данную статью, коснувшись вопроса вынашивания и рождения малыша.
Итак, вы узнали прекрасную новость о том, что беременны. Наверняка вы уже придумали, как оригинально сказать мужу о своей беременности. Теперь ваша основная задача – благополучно выносить и родить ребёнка. Далее мы дадим ряд рекомендаций об этом, который вам очень пригодятся.
Как правильно выносить ребёнка, чтобы он родился здоровым?
Казалось бы, девушка беременна, всё хорошо, главное не волноваться и посещать врача, благодаря чему вынашивание ребёнка будет лёгким и благополучным. Но вынашивание малыша – это очень серьёзный процесс, который требует наличия знаний и специального подхода.
Вернувшись немного назад, стоит отметить важность зачатия, к которому будущие родители должны тщательно подготовиться. На первом этапе родители должны сдать анализы на совместимость, а также анализы на наличие каких либо болезней, которые могут негативно сказать на самом зачатии, так и вынашиванием девушкой ребёнка. Более подробно о зачатии мы рассказали в статье как быстро забеременеть. Особое внимание нужно уделить данному вопросу, если вы ходите родить ребёнка после 30 или 40 лет. Также на этапе подготовки к беременности можно спрогнозировать пол будущего ребёнка. Ну а теперь перейдём к непосредственной теме нашей статьи – вынашиванию ребёнка. Начнём по порядку.
Как только вы узнали о беременности, вы должны пройти обследование. Который назначит ваш лечащий врач. С этого момента вашим главным врачом становится не терапевт, а гинеколог.
Очень часто девушки не знают, как часто и когда нужно посещать гинеколога при беременности. В данном случае посещение гинеколога для каждой будущей мамы устанавливается индивидуально, но в большинстве случаев первые 6 месяцев беременности гинеколога нужно посещать раз в месяц, начиная около 30 недели посещение гинеколога должно производиться один раз в две недели, а с 36 недели посещения должны быть еженедельными.
Хотим обратить ваше внимание, что такой график посещения гинеколога устанавливается при условии гладкого протекания беременности, когда мама хорошо себя чувствует, а плод развивается согласно установленным нормам. При возникновении каких-либо подозрений со стороны врача, график посещения может быть изменён врачом.

Если вы хотите выносить и родить здорового малыша, то неотъемлемой составляющей вашего образа жизни в данный период времени должно стать здоровое и правильное питание. Кроме того, что правильное питание исключит возникновение моментов, которые могут негативно сказаться на протекании беременности и плоде, они ещё могут способствовать её гладкому протеканию и даже развитию плода. Чем легче и «чище» будет употребляемая вами пища, тем лучше, ибо всё, что ест мама, отражается на малыше.
Более подробно про питание во время беременности вы можете узнать в отдельной статье. Здесь же мы рассмотрим так называемые азы питания беременных. Рацион будущей мамы должны составлять овощи и фрукты, которые должны занимать практически половину дневного рациона. Также очень важны для питания будущей мамы мясо и рыба, их исключать никак нельзя. Не менее полезны и рекомендуемы в период беременности каши и молочные продукты. При этом очень важно отказаться или, по крайней мере, свести до минимума употребление вредных продуктов: жареного, копчёностей, консервантов, различных припав и соусов, продукты с красителем и т.п.
К выбору еды и составлению рациона необходимо подходить очень аккуратно, так как нужно учитывать своё «интересное положение». Скорректировать меню поможет ваш лечащий врач.
Ну и напоследок стоит упомянуть о количестве потреблённой пищи. Ограничений в питании во время вынашивания малыша как таковых нет, сколько организм требует – столько и нужно кушать, ведь вы питаетесь практически за двоих. При этом вы не должны, в буквальном смысле слова, есть за двоих и тем самым переедать, ешьте столько, сколько требует организм, но не безмерно.
Некоторые девушки допускают очень большую ошибку, когда в период вынашивания малыша ведут сидячий, а иногда лежачий образ жизни. Физическая активность (а не нагрузки) просто необходима, ведь благодаря ей вы будете сжигать лишние калории, будете поддерживать тело в тонусе и это полезно для плода. Хотим обратить ваше внимание, что также возможны физические нагрузки, только умеренные и по согласованию с врачом, под чутким контролем инструктора.

Ежедневные прогулки просто обязательны беременным девушкам. Во-первых, это всё та же физическая активность, а во-вторых, это отличная возможность подышать свежим воздухом. Лучше всего производить прогулки вне центральных улиц, желательно в зелёной зоне, где более-менее свежий и чистый воздух. В день рекомендуется гулять не менее 2-ух раз, продолжительность которой должна быть не менее 40 минут, если это зима, то прогулку лучше не затягивать, а летом, когда хорошая погода, её наоборот – лучше максимально продлить на свежем воздухе, главное не на солнце.
Очень полезно беременным девушкам выезжать за город. Постарайтесь каждые выходные с мужем бывать на природе за городом, если же есть возможность, возьмите отпуск и поедьте в санаторий или на морской отдых.
Многие девушки во время беременности работают, а кроме работы ещё и занимаются домашними хлопотами. Как мы говорили раньше, активность во время беременности – это хорошо, но нужно и давать себе отдохнуть. Ведь находясь в состоянии беременности, на организм оказывается двойная нагрузка, именно поэтому нужно давать ему возможность восстановить силы. Возложите часть домашних дел на мужа или попросите помощи мамы. Не менее важен и здоровый сон для беременных, он должен составлять установленную норму в 8 часов в сутки, при этом, если вы хотите спать днём, не пренебрегайте этим – отдохните.
Нельзя забывать во время беременности и о том, что будущая мама всегда должна иметь хорошее настроение. Как ни странно, но настроение также сказывается на малыше. Если у вас всегда будет весёлое и хорошее настроение, то это будет передаваться ребёнку, и положительно влиять на формировании его нервной системы.
Хотим обратить ваше особое внимание на то, что вы должны соблюдать полное спокойствие. Ведь известно всем, что беременным категорически запрещено волноваться. Да, это очень сложно, особенно, чем ближе приближается время к родам. Дабы избавиться от переживаний – научитесь расслабляться, а в крайнем случае, при необходимости, проконсультируйтесь с врачом, он назначит безопасное успокоительное.

Получайте как можно больше информации о беременности и родах, а также про воспитание ребёнка в первые месяцы его жизни. Благодаря этому вы получите максимум полезной и необходимой информации. Кроме того, посещайте ресурсы для беременных и молодых мам, в так называемом кругу единомышленниц вам будет очень интересно.
Что же касается непосредственно родов, то для того чтобы они прошли легко и благоприятно необходимо делать специальную зарядку и выполнять комплекс упражнений, дабы натренировать нужные мышцы. Очень помогут в этом вопросе специальные курсы-тренинги для будущих родителей, в которых помимо теоретических рекомендаций будущих мам готовят к родам: держать себя в руках во время родов и уметь сконцентрироваться, а также правильно дышать. Такие курсы есть практически в любом городе, главное найти действительно профессионалов.
Вот и все советы, которые мы хотели дать вам по поводу того, как родить умного и здорового ребёнка. Желаем вам, чтобы беременность и роды прошли очень легко и благополучно, дабы на протяжении всего её периода вы только лишь наслаждались этим прекрасным событием в своей жизни.
как выносить здорового ребенка
Беременность —это не болезнь, однако организм будущей матери работает с удвоенной нагрузкой. Физиологические изменения способствуют адаптации к беременности, правильному развитию плода и подготовке к родам.
Что же меняется?
Центральная нервная система: в ранние сроки могут появляется слабость, утомляемость, тошнота, рвота, слюнотечение, обострённое обаняние, плаксивость. По мере прогрессирования беременности присоединятся симптомы, связанные с увеличением матки и влиянием гормонов плаценты на все системы организма женщины (изжога, запоры, учащенное мочеиспускание, сердцебиение, мышечные боли в ногах). Основные правило поведения беременной — исключить влияние негативных факторов внешней среды на плод. Особенно важно обеспечить безопасность в первые 8 недель беременности — период активного органогенеза ( формирование органов и тканей будущего ребёнка). Также к критическим периодам развития относятся 15-20-я недели (усиленный рост головного мозга) и 20-24-я недели (формирование функциональных систем организма плода).
Правильное поведение и образ жизни
Вредные привычки. Табакокурение абсолютно противопоказано. Доказано повышение у курящих матерей риска самопроизвольного аборта, преждевременных родов, задержки развития плода и синдрома внезапной детской смерти. Употребление алкоголя — более 60 мл. этилового спирта в сутки приводит к задержке физического и умственного развития ребёнка, невынашиванию беременности. Наркотические вещества категорически недопустимы в период беременности.
Рекомендуются совершать пешие прогулки, так как они оказывают благоприятное влияние на физическое и психическое состояние женщины. Также показаны теплые воздушные ванны (температуры 22 градуса) по 5 минут в первые дни с постепенным ежедневным увеличением.
Рациональное питание беременной. Питание должно быть сбалансированным, дифференцированным, калорийным (в сутки 2500 ккал, а в конце беременности 2800—2900 ккал). При неосложнённой беременности и нормальном соматическом здоровье женщина может получать рацион питания, дополненный витаминами и микроэлементами с доказанным положительным эффектом на течение беременности и развитие плода (витамин А, Е, фолиевая кислота, йод). Источники животного белка должны быть разнообразны. Необходимо чередовать в рационе мясо, нежирную рыбу, молочные продукты (творог, сыр, молоко, простокваша, йогурты). Из сортов мяса предпочтительнее нежирная говядина, крольчатина, куриное мясо. Жиры должны быть представлены растительными маслами (оливковое, кукурузное, подсолнечное). Растительная клетчатка (хлеб из мукигрубого помола, с отрубями, гречневая, овсяная, рисовые крупы, сырые овощи, фрукты, ягоды). Обычную соль рекомендовано заменить йодированной.
Витамины. Многолетние наблюдения привели к выводу о необходимости ограничить приём витаминов. Целесообразно применение витамина Е, бета-каротина и фолиевой кислоты.
Исключить из рациона:
- алкоголь в любом виде, даже слабоалкогольные напитки;
- окрашенные газированные напитки, копчености, окрашенные кремы, жевательные резинки;
- острые приплавы( соусы, пряности, приправы, уксус);
- крепкий чёрный чай и крепкий кофе;
- жирные сорта мяса и рыбы, сало;
- жареные блюда.
Для каждого триместра беременности питание имеет свои особенности:
- I триместр — решающий для развития ребёнка. Дефицит различных витаминов может приводить к нарушениям внутриутробного развития и даже в гибели плода. Важными для этого периода элементами являются железо, фолиевая кислота, цинк и магний. Значит в меню должны преобладать зелёные листья салата, рыба, курица, орехи, фрукты, бобовые, соки из черной смородины или клюквы. И препараты фолиевой кислоты.
- Во II триместре в рацион включают продукты, содержащие кальций, фосфор и витамин В12.
- В III триместре в связи с быстрым ростом мозга ребёнка увеличиваем потребление полиненасыщенных жирных кислот (орехи, семена и масла семян).
Важен и режим питания — часто, но маленькими порциями. Не нагружать желудок на ночь. Питьевой режим: во время 1-й половины беременности 2-2,5 л. жидкости в сутки, после 20 недель ограничить до 1,5 л.
Физкультура?
Рекомендуемая кратность занятий 2-3 раза в неделю. Нагрузки должны быть систематическими и индивидуально подобранными длительностью 40-50 минут. Специалисты считают, что большинству беременных подходят ходьба, плавание и специальный курс лечебной физкультуры. Весьма полезны йога и пилатес, адаптированные для будущих мам. В настоящее время на базе многих женских консультаций есть кабинеты по лечебной физкультуре и йоге. Целями занятий физической культурой во время беременности являются:
- укрепление мышц спины;
- увеличение подвижности позвоночника тазобедренных суставов;
- устранение и профилактика застоя крови в малом тазу и нижних конечностях;
- обучение дыхательной гимнастики и навыкам релаксации;
- нормализация тонуса и функции внутренних органов;
- укрепление и увеличение эластичности мышц промежности.
Интимная гигиена и физическая близость
В период беременности необходимо производить туалет половых органов с детским мылом 2 раза в сутки. Спринцевания влагалища с гигиенической целью противопоказаны. Нижнее бельё должно быть только из натуральных тканей. Обратите внимание, что существуют противопоказания к физической близости:
- многоплодная беременность (после 20 недель);
- угрозе прерывания данной беременности;
- наличие повторных выкидышей в анамнезе;
- кровянистые выделения из половых путей;
- низкой расположение или предлежание плаценты;
- преждевременные роды в анамнезе.
Применение лекарственных средств
Во время формирования органов плода (до 14 недели) для предупреждения аномалий развития нервной трубки и врождённого кретинизма необходимо воздерживаться от употребления любых лекарственных средств. Исключение составляют фолиевая кислота в дозе 4 мг/сут и калия йодид 200 мг/сут. Их приём необходимо начать как можно раньше, в идеале — с момента принятия решения о зачатии.
Здоровым женщинам на протяжении всего периода следует избегать любых лекарственных препаратов. Беременные, страдающие хроническими заболеваниями, необходимо вместе с лечащим врачом так подготовиться к беременности, чтобы снизить приём препаратов в ранние сроки до минимума.
Вопрос о приёме витаминов, специально разработанных для беременных, в настоящее время остаётся открытым. Однако, приём поливитаминных и минеральных комплексов специально для беременных сохраняет свою актуальность у женщин, не имеющих возможности адекватно питаться либо имеющих дефицит конкретных микроэлементов. Но необходимо знать, что поливитаминные комплексы, предназначенные для других групп населения, в том числе детям, беременным в любом случае противопоказаны.
Вывод один: беременность требует внимания и серьёзного отношения. Ведь только от женщины зависит каким её малыш придёт в это мир.
Многие будущие мамы очень ответственно относятся к беременности и к рождению малыша. И это правильно, ведь рождение малыша, это всегда большое событие. Из этой статьи каждая беременная сможет узнать, как повысить шансы рождения крепкого малыша, и кому можно молиться во время беременности, чтобы родить здорового ребенка.
Вконтакте Facebook Twitter Google+ Мой мир Оглавление:
- Во сколько недель можно родить здорового ребенка?
- Каковы шансы?
- Что нужно делать?
- ВИЧ и беременность
- Кому молиться?
Что нужно делать?
 Правильная подготовка перед зачатием малыша, которая включает в себя:
Правильная подготовка перед зачатием малыша, которая включает в себя:
- Отказ от курения;
- Не употребление алкогольных напитков;
- Ведение здорового образа жизни;
- Занятия спортом;
- Сдача всех необходимых анализов, в том числе мазка на цитологию. Результат этого анализа покажет, нет ли у женщины онкологических заболеваний;
- Консультация у врачей. Не только у гинеколога, но и у невролога, окулиста, кардиолога, стоматолога. Лучше всего санацию полости рта будущей маме провести еще до того, как она забеременеет. Поскольку, если состояние зубов не очень хорошее и предстоит, например, сложное лечение, во время которого без проведения рентгена не обойтись;
- Проведение УЗИ – обследования репродуктивной системы;
- Посещение женщины вместе с супругом врач – генетика, который во время консультации сможет рассказать будущим родителям, какова вероятность родить здорового ребенка.
Во время беременности будущей маме нужно будет действовать по следующему алгоритму:
- Пойти на прием к гинекологу для того, чтобы встать на учет в женскую консультацию;
- Сдать необходимые анализы и пройти определенный перечень других медицинских специалистов. Консультацию врачей (невролога, окулиста, стоматолога и при необходимости других специалистов) беременная проходит в первом триместре.
Анализы в обязательном порядке беременная должна сдавать каждый триместр.
- Пройти три УЗИ – обследования. Эти обследования смогут дать полную информацию о малыше и имеются ли у ребенка на данном этапе развития какие – либо отклонения в развитии;
- Следить за своим питанием;
- Исключить употребление алкоголя;
- Не курить или хотя бы снизить количество сигарет в день;
- Принимать витамины, которые выпишет врач;
- Чаще гулять на свежем воздухе.
Также важно как пройдут сами роды: во время родов женщине необходимо правильно дышать и слушать все подсказки акушера, и выполнять их, тогда повышаются шансы, что ребенок родится без проблем со здоровьем.
ВИЧ и беременность
Как родить здорового ребенка в этом случае? Да, с ВИЧ рожают здоровых детей. Если женщина находится на начальном этапе заболевания, то во время беременности такая инфекция в организме будущей мамы не будет дальше прогрессировать. В том случае, если болезнь беременной женщины развивается уже давно, могут возникнуть проблемы, как с вынашиванием ребенка, так и с его появлением на свет.
Маленький ребенок, находящийся в утробе матери, может получить от нее инфекцию уже в первые месяцы беременности. Если такой внутриутробной инфекцией заразится малыш, то велика вероятность того, что маленький человек родится с тяжелыми пороками и проживет очень мало. Но такая ситуация возникает достаточно редко.
Чаще всего малыш заболевает, как и его мама, ВИЧ-инфекцией, в следующих случаях:
- Если мама заболела вирусом иммунодефицита во время вынашивания ребенка;
- Будущая мама поздно обратилась за помощью к медицинскому специалисту, и болезнь перешла в последнюю стадию;
- Во время третьего периода беременности;
- Перед началом родовой деятельности;
- Во время своего появления на свет. Заражение инфекцией может произойти, если кожа малыша повредилась во время прохождения по родовым путям.
Бывает и так, что женщина с положительным результатом на ВИЧ может родить малыша здоровым, хоть и некоторое время после рождения ребенок будет иметь материнские антитела. И только через пару лет, когда организм ребенка будет вырабатывать свои антитела, можно будет узнать, заразился ли малыш от мамы.
- В том случае, если у мамы малыша были тяжелые роды.
Будущая мама, болеющая ВИЧ, в обязательном порядке во время всего периода вынашивания ребенка должна пройти противовирусную терапию. Такая терапия значительно снизит риск заражения малыша, еще на первых месяцах беременности.

Первый привет от малыша: когда ребенок начинает шевелиться?
Когда делать первое УЗИ при беременность, и для чего это нужно наследующей странице.
О сексе во время беременности: http://budymamoi.ru/pregnant/taboo/seks-vo-vremya-beremennosti.html.
Кому молиться?
Во время беременности будущая мама может молиться о рождение здорового малыша. Какой иконе молиться, чтобы родить здорового малыша:
- «Целительница». Перед ней читаются молитвы, чтобы выносить и родить здорового ребенка. Произнесенные перед этой иконой молитвы, помогут сохранить здоровье, как молящемуся человеку, так и его родным. Эта икона поможет женщине родить малыша, у которого не будет проблем со здоровьем;
- «Скоропослушница». Этот Святой Образ поможет женщине хорошо чувствовать себя во время беременности и родить долгожданного ребенка здоровым;
- Святой образ Богородицы «Нечаянная Радость». Перед этой иконой православная женщина может произносить молитвы в том случае, когда очень долго пытается забеременеть, но у нее никак не получается. Если молитва женщины будет искренней, то Святая услышит ее просьбу и в скором времени женщина сможет зачать ребенка и родить его здоровым;
- Икона Божьей Матери «Утоли мои печали» помогает человеку вылечить болезни, как тела, так и своей души. Эта икона приносит в тот дом, где она находится, надежду. И этот Святой Образ поможет женщине, которая очень сильно желает забеременеть. Ведь для того, чтобы не опустить руки, когда уже было несколько попыток зачать малыша, женщине нужно всегда надеяться и верить;
- К иконе «Серафимо-Дивеевская» стоит обратиться с молитвой, чтобы забеременеть и родить здорового ребенка. Обычно к ней обращаются в том случае, когда женщина желает зачать ребенка, но у нее это не получается по следующим причинам:
- В анамнезе уже были беременности, которые закончились выкидышем;
- Женщине поставлено бесплодие;
- Долгое время не получается забеременеть;
- Будущая мама трудно вынашивает беременность. В этом случае молитвы перед этой чудотворной иконой помогут православной доносить беременность до нужного срока и родить ребенка, который не будет иметь никаких патологий в развитии.
Как видно из написанного выше, для того, чтобы родить здорового малыша будущей маме нужно во время встать на учет, выполнять все рекомендации врача. И в обязательном порядке убедить себя: «Я выношу и рожу здорового ребенка». И какой шанс родить здорового ребенка часто зависит от самих родителей, которые должны осознанно подходить к материнству. Никакая молитва, чтобы родить здорового ребенка не поможет, если они ведут беспорядочный образ жизни.
О том как родить здорового ребенка на видео: