Содержание
- Килевидная деформация грудной клетки: причины, лечение, операция
- Килевидная грудная клетка
- Внешние проявления патологии
- Виды деформаций
- Что такое грудная клетка
- Симптомы болезни
- Килевидная грудная клетка (куриная грудь): признаки и лечение
- Общие данные
- Причины
- Развитие патологии
- Симптомы килевидной деформации грудной клетки
- Диагностика
- Лечение и операция при килевидной деформации грудной клетки
- Симптомы патологических причин выпирания грудных костей
- Причины, влияющие на деформацию ГК
- Разновидности деформаций и их особенности
- Проблемы со спиной возьмут ли в армию
- Лечение деформации грудной клетки куриная грудь
- Килевидная деформация грудной клетки куриная грудь
- Лечение деформации грудной клетки
- Основные вопросы о кифозе и армии
- Воронкообразная деформация грудной клетки
- Берут ли в армию с деформацией грудной клетки
- Симптомы
- Лечение килевидной грудной клетки
Килевидная деформация грудной клетки: причины, лечение, операция
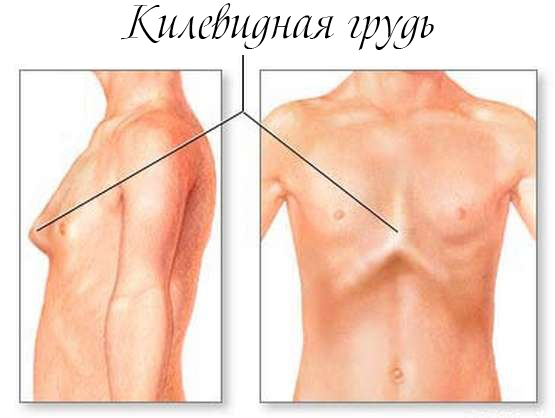
 Килевидная грудная клетка – это выступание грудины, ребер и реберных хрящей вперед в виде клина. Многие считают, что эту деформацию, называемую в народе «куриная грудь», можно исправить самостоятельно различными упражнениями. Однако опыт специалистов показывает, что восстановление правильной формы грудной клетки с помощью лечебной дыхательной физкультуры и фиксирующих пластырей обычно малоэффективны. Наиболее результативный способ лечения — операция. И бояться не стоит. Сегодня современная медицина продвинулась в этом направлении, что есть возможность исправить этот недостаток в короткие сроки.
Килевидная грудная клетка – это выступание грудины, ребер и реберных хрящей вперед в виде клина. Многие считают, что эту деформацию, называемую в народе «куриная грудь», можно исправить самостоятельно различными упражнениями. Однако опыт специалистов показывает, что восстановление правильной формы грудной клетки с помощью лечебной дыхательной физкультуры и фиксирующих пластырей обычно малоэффективны. Наиболее результативный способ лечения — операция. И бояться не стоит. Сегодня современная медицина продвинулась в этом направлении, что есть возможность исправить этот недостаток в короткие сроки.
Известный специалист, к.м.н., торакальный хирург, Кузьмичев Владимир Александрович любезно согласился ответить на интересующие нас вопросы.
— Почему килевидная грудная клетка называется именно килевидной?
Все достаточно просто. Она называется так, потому что имеет килевидную форму. А форма грудной клетки напоминает форму перевернутой лодки. Как известно, у лодки есть киль. Аналогичная килевидная кость есть и у птиц. Именно поэтому она получила такое название.
— Каковы причины возникновения этой деформации?
Это исключительно генетические факторы. Они связаны с нарушением темпов роста реберного хряща. Он не вмещается в грудной клетке и выступает вперед грудиной.
— А это заболевание передается по наследству?
В большинстве случаев, это наследственный дефект, то есть врожденный. Но патология заметна не сразу, она развивается и прогрессирует на протяжении нескольких лет.
— Влияет ли она негативно на здоровье человека?
Килевидная деформация является исключительно эстетической деформацией. Поэтому она практически никак не сказывается на здоровье. Однако из-за отражения проблем соединительной ткани, а так же вследствие роста хрящей, в будущем возможны проблемы с сердцем. Но это скорее не результат деформации, а сопутствующее развитие. Так же деформация грудной клетки может влиять на состояние позвоночника. Достаточно часто, у таких пациентов наблюдается круглая спина. Но, в этом случае трудно сказать, единое ли это нарушение формирования скелета или же результат деформации грудной клетки. Единого взгляда здесь нет.
Таким образом, во многом килевидная форма груди лишь косметический дефект. Распознать человека с такой проблемой очень тяжело: под одеждой киль практически не контурируется, за исключением случае крайней степени выраженности.
— В каком возрасте проявляется эта деформация?
Килевидная деформация грудной клетки, как и другие деформации грудины, возникают преимущественно в раннем возрасте. В период интенсивного роста организма, примерно в 13-14 лет происходит усиление. И уже к 20 годам происходит полное формирование грудной клетки, в том числе и деформации.
— Можно ли вылечить килевидную деформацию в раннем детском возрасте с помощью массажей и упражнений?
Нет, к сожалению, данное лечение — миф. Довольно странно об этом слышать. Возникает вопрос: «Как можно с помощью хаотичных движений рук воздействовать на кости?» Такой метод в современной медицине пока не выявлен.
— Хорошо, а какие консервативные методы лечения существуют сегодня? Можно ли избежать хирургической операции?
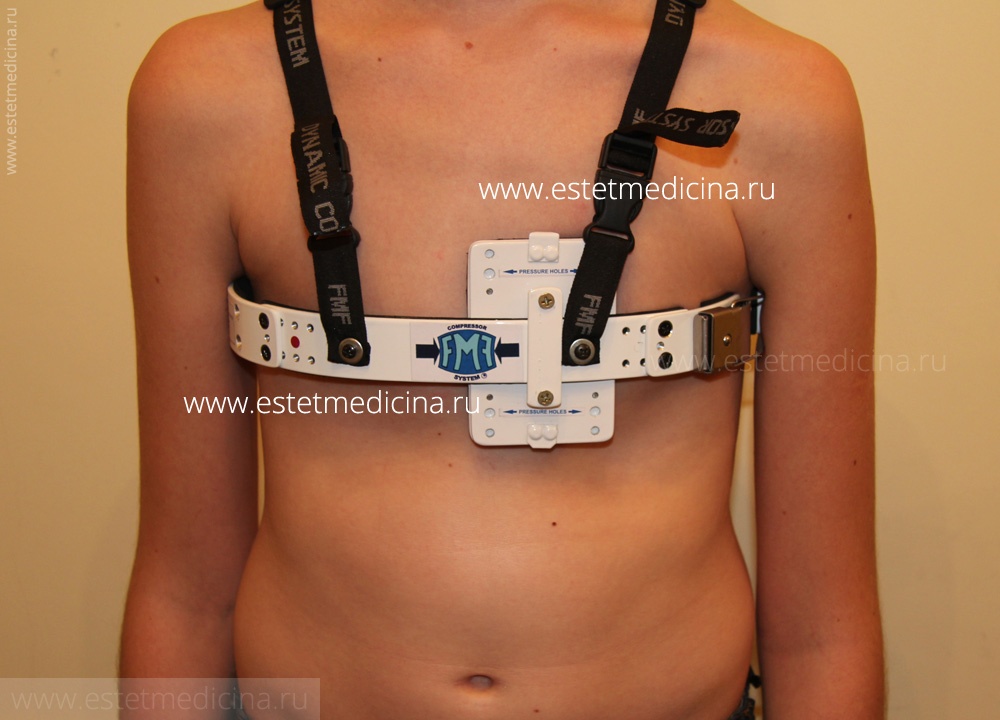
Конечно, при своевременной диагностике, можно обойтись без хирургического вмешательства. Со временем врачи стали замечать, что в подростковый период, надавливание на киль способствует формированию нормального положения грудной клетки. Поэтому здесь стоит отметить ортезы (устройство, напоминающее корсет) и более современный метод консервативной коррекции — динамическая компрессионная система, которая была разработана и довольно эффективно применяется детским хирургом Марсело Ферре (Marcelo Martinez Ferro, Аргентина). Преимущество ее в том, что такая система позволяет очень дозировано осуществлять давление, избегая при этом неприятных последствий, например, таких как повреждение кожи, в этой области.


Таким образом, чем раньше пациент обратится к врачу, тем лучше. Так как в детском возрасте кости мягкие и грудная клетка полностью не сформирована, что позволяет направить ее рост в нужное, правильное направление.
— А если говорить об оперативных методах лечения куриной груди?
Существуют деформации, которые можно исправить только хирургическим путем, например, поперечный киль (pectus arcuatum), который возникает вследствие раннего окостенения грудины.
То есть, если деформация на запущенной стадии, то лечение проводят только хирургически. Существует несколько методов. Первый – это операция Равича. В этом случае выполняется большой разрез с поперечной или вертикальной резекции хрящей. Такой метод дает хороший эстетический результат. Выступающая часть не уменьшается, но и грудная клетка не расширяется. Для пациентов с килевидной грудью обычно характерна суженная грудная клетка.

В 2004 году аргентинский хирург Горацио Абрамсон (Horacio Abramson) разработал метод миниинвазивного лечения килевидной деформации. Операция практически аналогична с операцией Насса, которая применима к лечению воронкообразной груди. Такой метод подразумевает подшивание специальных пластин к ребрам по бокам. Далее делается подмышечный канал над ребрами грудной клетки, после чего проводится пластина, которая фиксируется к другим, уже закрепленным в этом месте пластинам. Получается что-то вроде «обода бочки», удерживающего грудную клетку в нужном положении. С этой пластиной пациент ходит в течение трех лет. Этот период времени позволяет переформировать грудную клетку. К тому же, корректируется не только киль, грудная клетка приобретает более естественную широкую форму.Дополнением к данному методу может быть торакоскопическое воздействие на хрящи.
Не редко грубая килевидная деформация сочетается с синдромом Марфана. Поэтому, обязательно нужно показаться кардиохирургу на предмет возможного лечения заболеваний сердца.
— Кто сталкивается с такой проблемой чаще, мужчины или женщины?
По статистике, килевидная деформация груди у мужчин встречается намного чаще, нежели у женщин. К нам обращаются и те, и другие пациенты.
— Если же грудь не доставляет никаких неудобств, но все же доставляет дискомфорт в эстетическом плане, что Вы посоветуете?
Конечно, человек может смириться со своим обликом, не привлекая к этому внимания. Если он не будет зацикливаться на своей проблеме, а будет, наоборот подчеркивать другие свои достоинства и способности, то ему будет комфортно в своем теле. Нужно любить себя таким, какой ты есть. Люди разные, и именно это делает нас интересными, непохожими друг на друга личностями.
В том случае, когда человек все-таки не может смириться с этим, можно воспользоваться следующими способами. Девушка может скорректировать форму груди с помощью силиконовых имплантов. А мужчине достаточно пойти в спортзал, для того чтобы накачать мускулатуру, тем самым, сделав киль менее заметным.
— Есть ли разница в лечении данной проблемы в России и за рубежом?
К сожалению, мы отстаем по развитию в этом направлении. В России только-только начали делать ортезы для килевидной грудной клетки. А использование динамической системы Ферре в России и вовсе не зарегистрировано. Пациенту приходится заказывать их за границей. Так же отсутствуют и современные пластины для операции Абрамсона. Однако это вовсе не значит, что операции такого рода у нас не проводят. Наоборот, они практикуются, и довольно таки успешно, хотя с новыми пластинами их выполнение было бы проще.
Владимир Александрович, спасибо большое за беседу! Удачи в Вашем труде!
Записаться на консультацию к Кузьмичеву В.А. можно по телефонам:
+7 (499) 250-33-43, (499) 250-27-84. Очный прием ведется в Москве.
Килевидная грудная клетка
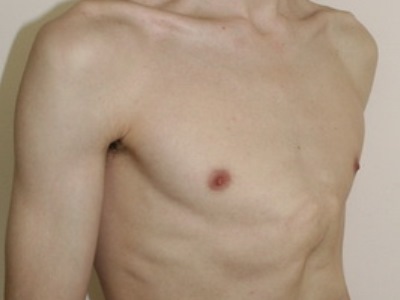
Килевидная грудная клетка
Килевидная грудная клетка – это деформация костного скелета грудины, в результате чего она выдается вперед наподобие киля лодки. Именно из-за этого болезнь получила такое название. Ее также еще называют «куриной грудкой» или килевым искривлением.
Согласно общепринятой в клинической практике Международной Классификации Болезней (МКБ) существует несколько типов деформации грудины, причем каждому из них присвоен определенный код.
Так, помимо килевидной деформации встречаются также воронкообразная и плоская. Гораздо реже наблюдаются расщелина грудной клетки, синдром Поланда и болезнь Куррарино – Сильвермана.
Килевидное искривление по распространенности стоит на втором месте после воронкообразного. Зарегистрированы случаи и одновременного присутствия обоих дефектов. Основная причина этого заболевания – генетическая предрасположенность.
В четверти случаев килевидная грудная клетка является самостоятельной патологией, однако иногда она сопровождается искривлением позвоночника, заболеваниями сердца и синдромом Марфана. Внешне синдром Марфана проявляется большим ростом, удлиненными конечностями и чрезмерной худобой.
Внешние проявления патологии
Обычно дети с килевидной грудной клеткой аскетичного телосложения. Поэтому этот дефект особенно заметен: скелет грудины и ребра сильно выделяются на фоне общей худобы.
Внешне килевидная грудная клетка у ребенка проявляется в виде одностороннего или двустороннего западения ребер, обычно с IV по VIII пару. Их края развернуты специфическим образом. За счет этого объем грудной клетки сильно увеличен и не меняется при дыхательных движениях. Кажется, что она все время пребывает в состоянии вдоха. Фото детей с подобной патологией можно увидеть на профильных сайтах.
Грудная клетка — это своеобразный каркас из мышц и костей, главной задачей которого является защита внутренних органов верхней части туловища. Деформация грудной клетки оказывает негативное влияние на сердце, легкие и прочие органы. Также данная патология влечет за собой нарушения в нормальном функционировании различных систем.
Чаще всего с деформациями грудной клетки к врачам обращаются худощавые мальчики и мужчины. Однако на самом деле никаких гендерных предпочтений у деформации нет, просто у девушек она маскируется за грудью, а у крупных мальчишек — за прослойкой жира. Впрочем, по наблюдениям специалистов, девочки страдают от деформации груди в три раза реже мальчиков. Обычно деформации возникают во время активных периодов роста: в 5–8 и 11–15 лет.
Типы заболевания
Все нарушения грудной клетки, которые известны специалистам, можно объединить в две большие группы — врожденные и приобретенные деформации. Врожденные деформации подразделяются на следующие виды:
- Воронкообразная — «грудь сапожника»
- Килевидная — «куриная грудка»
- Плоская.
- Расщелина
Причинами появления врожденной деформации могут быть генетическая предрасположенность (наследственность) или же недоразвитие костных тканей в утробе матери.
Среди приобретенных нарушений выделяют:
- Эмфизематозные.
- Паралитические.
- Кифосколиотические.
- Ладьевидные.
К приобретенным деформациям грудной клетки могут привести множество причин, в числе которых: патологии костно-мышечной системы, опухоли, хондроз, воспалительные и гнойные болезни мягких тканей, различные травмы, неудачные хирургические операции, чрезмерные физические нагрузки, нарушение обмена веществ, ахондроплазия и прочие.

Воронкообразная грудь
Воронкообразный тип деформации, именуемый иначе как впалая грудь — больше всех остальных встречающаяся деформация грудины — у одного из четырехсот новорожденных.
Такое нарушение в несколько раз чаще встречается у мальчиков, чем у девочек. Причина его состоит в том, что хрящи, соединяющие ребра, недоразвиты. Внешне нарушение представлено как углубления в верхней и нижней части грудины. Грудная клетка несколько увеличена в поперечном направлении и, соответственно, боковые стенки имеют искривление.
Определение расстояния между грудиной и позвоночником — один из самых распространенных методов выяснения стадии воронкообразного деформирования. Еще все чаще практикуется метод Халлера, использующий отношение поперечного расстояния переднезаднего расстояния, что получают после проведения компьютерной томографии. По системе Халлера, балл 3,25 и более высокий говорит о серьезной аномалии, требующей оперативного вмешательства.
Считается, что такая деформация не влияет на здоровье младенцев или детей, но немногие чувствуют болезненные ощущения в области грудной клетки и хряща ребра, чаще всего после физических нагрузок. Другие дети испытывают учащенное сердцебиение из-за пролапса митрального клапана, что часто диагностируется при данной деформации. Некоторые слышат шум течения крови, возникающий в связи с нахождением легочной артерии возле грудины, во время сокращения левого и правого желудочков больной может слышать звук поступающей крови.
В настоящее время доказано, что применение современных консервативных методик при наличии данной патологии крайне неэффективно. Если у ребенка диагностирована тяжелая деформация грудной клетки, операция по ее реконструкции способствует созданию нормальных условий для работы внутренних органов.
«Куриная грудка»
На втором месте по распространенности — килевидный тип деформации, но он поражает грудную клетку реже в пять раз, чем воронкообразный.
Патология обусловлена избыточным разрастанием реберных хрящей. Обычно разрастаются хрящи V–VII ребер. Грудина пациента выступает вперед, придавая груди характерную форму киля. Килевидная грудная клетка сопровождается увеличением переднезаднего размера грудной клетки.
По мере роста ребенка нарушение формы становится более выраженным, возникает значительный косметический дефект. Внутренние органы и позвоночник страдают незначительно. Сердце приобретает форму капли (висячее сердце). Пациенты предъявляют жалобы на одышку, быструю утомляемость, сердцебиение при физической нагрузке.
Операция показана только при нарушении функции внутренних органов и не проводится детям младше 5 лет.
Операция неизбежна?
Если заболевание не требует хирургического вмешательства, тогда прекрасно подойдут консервативные методы лечения. Так, родители в домашних условиях могут самостоятельно помочь своему ребенку.
К такому лечению относятся следующие действия:
● физиотерапия — умеренные физические нагрузки и развитие костной ткани помогут, когда происходит незначительная деформация грудной клетки у ребенка;
● лечение массажем у специалиста;
● лечебная физкультура, которую прописывает врач;
● плаванье — прекрасное средство для развития опорно-двигательной системы и поднятия настроения.
Если соблюдать и выполнять все рекомендации врачей, то и в домашних условиях родители смогут развить своего ребенка, дать ему шанс быть здоровым и приостановить заболевание.
Виды деформаций
- Воронкообразная деформация грудной клетки у детей и взрослых.
- Килевидная деформация грудной клетки куриная грудь у детей и взрослых.
- Плоская грудная клетка.
- Эмфизематозная грудная клетка.
- Паралитическая грудная клетка.
- Ладьевидная грудная клетка.
- Кифосколиотическая грудная клетка/сколиотическая деформация.
- Синдром Поланда.
- Синдром Жена.
Данные патологические состояния будут подробно рассмотрены ниже: от этиологии до лечения.
Pectus excavatum. Представлено углубления последнего отдела грудины с экстериоризацией хвостовых хрящевых отростков, образующих воронкообразную грудную клетку. Это наиболее распространенная врожденная деформация грудной стенки. Происходит в 1 из 300 или 400 случаев. Есть несколько степеней клинической тяжести.
Было предложено несколько теорий об этиологии этого дефекта, которые включают от функциональных изменений диафрагмы до аномалий центрального сухожилия, переживающего деградацию в остеогенезе или хондрогенезе.
Симптомы:
- Вызывает эстетические, психологические последствия и социальные. Форма напоминает воронку.
- Большинство из случаев протекает бессимптомно, однако у пациентов нет одинаковых дыхательных возможностей. Также у пациентов отмечается более низкий дыхательный резерв, чем у наблюдаемых людей без патологии.
- Сколиоз может существовать у более чем 20% этих пациентов.
- Инфекция нижних дыхательных путей с частым рецидивом и астма могут наблюдаться у 30% пациентов.
- Выпадение клапана. Митральная недостаточность наблюдалась у 40–65% пациентов с pectus excavatum. Это обстоятельство было хорошо определено, но это больше похоже на механический дефект, потому что работа митрального клапана восстанавливается после исправления.
Признаки
- Клинические признаки определяются наличием уродства. Рентгенография является обязательной практикой.
- Ортопедическое лечение не исправляет дефекты, и обычно хирургическое лечение будет с хорошими результатами.
View this post on Instagram
#массажтверь#массажпридеформациигруднойклетки#килевиднаягруднаяклетка#килевиднаядеформация#массажприсколиозетверь#массаж_для_всей_семьи_тверь#массажсвыездомнадомтверь#массаж_для_малышей#
Pectus carinatum. Это патология, при которой грудная стенка выступает вперед. Она чаще встречается у мужчин и связана с сопутствующей костно-мышечной аномалией. Самая распространенная (21% случаев) — это сколиоз. Килеобразная деформация отличается выпячиванием изнутри наружу реберных хрящей.
Подразделяются на тип/виды:
- наиболее распространенная представляет переднее смещение грудины с реберными хрящами симметрично (90%);
- реже встречаются односторонние аномалии реберных хрящей (9%);
- третье и редкое (1%) уродство грудины. Эта деформация обусловлена синостозом грудины, вызывающий выпячивание манубриума и угнетением грудины.
Плоская грудная клетка
Плоская грудь — это травма, которая обычно возникает после тупого механического повреждения. Когда три или более ребер подряд имеют несколько переломов внутри, это может привести к тому, что часть стенки грудной клетки станет отделенной и не синхронизированной. Это считается неотложной ситуацией, поскольку возможны серьезные травмы легких, и крайне важно, чтобы вы немедленно лечились.
Это редко случается вследствие травмы грудной клетки, но когда это происходит, отрыв грудной клетки может серьезно повлиять на вашу способность дышать и вызвать серьезные проблемы со здоровьем.
Каковы симптомы?
Плоская грудь может выглядеть по-разному, в зависимости от того, насколько серьезен случай. Если у вас была серьезная травма грудной клетки, вам следует обратить внимание на следующие общие симптомы:
- резкая боль в месте повреждения: пневмоторакс;
- чувствительность в области вашей груди, где кость ушла;
- значительное затруднение дыхания;
- кровоподтеки и воспаление;
- миозиты;
- неровный подъем или опускание груди при дыхании.
Движение неравномерно между отделенной частью и остальной частью грудной клетки, в большинстве случаев, является наиболее явным признаком того, что у вас синдром плоской грудной клетки. Травмированная область вашей будет втягиваться, когда вы вдыхаете, а остальная часть расширяется наружу.
Когда вы выдыхаете, пораженная область расширяется, а остальная часть вашей груди втягивается.
Причины
Тупая травма грудной клетки является причиной расслоения грудной клетки. Тупой или плоский объект ударил грудную стенку, дестабилизировал ее и оставил «плавающей». Во время дорожно-транспортных происшествий часто возникает эта травма. Может варьировать по степени тяжести: от минимальных синяков до перелома ребер.
Травма грудной клетки, полученная во время дорожно-транспортного происшествия, обычно является результатом тупого или плоского объекта, такого как рулевое колесо, который ударяется о грудную стенку, не проникая в кожу.
Этот тип травмы также может быть вызван компрессией грудной клетки или травматическими травмами.
Дефект ребер, вызванный тупыми травмами, может быть очень болезненным, так как мышцы, которые мы используем для дыхания, продолжают функционировать и поддерживать грудину. Ребра, которые были сломаны вследствие тупой травмы, могут также вызывать дальнейшие осложнения, такие как проколотые легкие или поврежденные кровеносные сосуды.
Плоская грудная клетка является одним из наиболее серьезных последствий тупой травмы грудной стенки.
Эмфизематозная грудная клетка
Эмфизематозная грудная клетка обычно диагностируется к широкой, глубокой груди, наблюдаемой при первичном осмотре пациента. Также описывается, как бочкообразная грудь: обычно пациент имеет большую грудную клетку, очень круглое (то есть вертикально цилиндрическое) туловище, большую емкость легких и потенциально может иметь большую прочность/жесткость верхней части тела. Последнее определяется при пальпации.
Иногда это может быть признаком акромегалии (синдром, вызванный избыточным уровнем гормона роста человека (HGH) в организме). Это чаще всего связано с остеоартритом, отмечаемым в подавляющем большинстве у пожилых людей. Артрит может напрячь грудь, в результате чего ребра фиксируются в наиболее развернутом положении, создавая вид бочкообразной груди.
Эта патология также относится к увеличению заднего диаметра стенки грудной клетки, чаще всего связанному с эмфиземой. Существуют две основные причины явления бочкообразной грудной клетки при эмфиземе:
- Повышенная податливость легких приводит к скоплению воздушных карманов внутри грудной полости.
- Повышенная податливость легких повышает внутригрудное давление. Это увеличение давления позволяет стенке грудной клетки естественным образом расширятся наружу.
Эта разновидность аномалии развития встречается естественным образом у коренных жителей, которые живут на высоте более 5500-м, например, Гималаи или Анды. У этих аборигенов также есть полицитемия и другие приспособления для жизни на большой высоте.
Паралитическая грудная клетка
Диафрагма — это мышца, которая разделяет грудную и брюшную полости, она контролируется диафрагмальным нервом. Диафрагмальный паралич встречается редко. Независимо от того, происходит ли паралич в одной (односторонней) или обеих (двусторонних) сторонах диафрагмы, у всех пациентов будет наблюдаться некоторое снижение объема легких. Это наиболее серьезно при двустороннем параличе диафрагмы.
Односторонний паралич диафрагмы обычно не имеет симптомов. Однако, если односторонний паралич диафрагмы возникает у пациентов со значительными заболеваниями сердца или легких, симптомы могут стать очевидными.
Причины и факторы риска, которые нарушают диафрагмальную функцию, включают:
- Рак в легких или лимфатических узлов, разрастающиеся ткани злокачественных новообразований могут врасти или сдавить нерв.
- Хирургическая травма, такая как непреднамеренная травма после кардиоторакальной или шейной процедуры.
- Родовая травма, которая может повредить диафрагмальный нерв у новорожденных и младенцев.
- Боковой амиотрофический склероз (БАС), рассеянный склероз, мышечная дистрофия или другие нервно-мышечные расстройства.
- Расстройства спинного мозга и квадриплегия.
- Повреждение диафрагмального нерва.
- Нейропатические заболевания, включая щитовидную железу и аутоиммунные заболевания, синдром Гийена-Барре и др.
Симптомами двусторонней слабости диафрагмы или паралича являются одышка в положении лежа, при ходьбе или при погружении в воду до нижней части грудной клетки. Двусторонний паралич диафрагмы может вызвать нарушение дыхания во сне со снижением уровня кислорода в крови.
Новорожденные и дети с односторонним диафрагмальным параличом могут испытывать более серьезные респираторные расстройства, чем взрослые, из-за более слабых мышц и более эластичной стенки грудной клетки.
У новорожденного, может быть, слабый крик или признаки желудочно-кишечного тракта с частой рвотой. Дети с двусторонним диафрагмальным параличом требуют немедленной медицинской помощи и искусственного дыхания, потому что это состояние может быть опасным для жизни.
Пациенты с двусторонним диафрагмальным параличом могут испытывать снижение легочной емкости на 70–80 процентов, тогда как пациенты с односторонним диафрагмальным параличом могут испытывать снижение на 50 процентов.
Ладьевидная грудная клетка
Ладьевидная грудная клетка встречается у пациентов с диагностированной сирингомиелией. Сирингомиелия — это длительное состояние, которое вызывает образование кист, заполненных жидкостью, которые врачи называют «сиринкс», внутри спинного мозга.
View this post on Instagram
#помощьВанеМедведеву #помощьдетям#помощьванемедведеву #врачисочи #нужнапомощь#кистаголовногомозга#помогатьлегко#мойСочи #веритьвчудо #сирингомиелия#сколиоз#миопатия#добрыедела #реабилитация #болезньнеприговор #смирупонитке #вместевсесможем #жить#мойсынок#нужнапомощь#чужихдетейнебывает #черноеморе #сочи
У некоторых людей нет симптомов, и они могут даже не знать, что они есть. Но если это серьезный случай, это вызывает проблемы, которые необходимо лечить. Сирингомиелия чаще всего встречается у взрослых в возрасте от 20 до 40 лет, но может случиться с людьми всех возрастов. Мужчины чаще страдают патологией, чем женщины.
При заболевании нормальный поток спинномозговой жидкости, которая защищает спинной мозг, заблокирован. Он входит в центральный канал спинного мозга и может вызвать образование кисты. При сирингомиелии есть две основные причины, по которым эта жидкость может блокироваться или перенаправляться: врожденный дефект или травма.
Обычно это происходит, когда есть проблемы с развитием спинного мозга ребенка во время беременности. Дефект, который врачи называют «порок развития Киари», заставляет нижнюю часть спинного мозга ребенка двигаться вниз в его позвоночный канал. Это блокирует нормальный поток жидкости между позвоночником и мозгом, и образуется киста. Но не у всех с пороком Киари развивается это расстройство.
Посттравматическая сирингомиелия — это когда киста образуется в поврежденной части спинного мозга. Это может произойти, когда есть следующие патологии:
- отек оболочки спинного мозга;
- менингит;
- травмы спинного мозга;
- опухоль позвоночника;
Иногда это происходит по причинам, которые врачи не понимают. Они называют это «идиопатической сирингомиелией».
Симптомы зависят от расположения и размера кисты. Со временем, если она станет шире и длиннее, может повредить нервы в центре спинного мозга.
Это может привести к хронической боли, которую трудно лечить. Симптомы обычно развиваются медленно в течение многих лет. Но они могут появиться внезапно после несчастного случая, как падение.
Другие симптомы, которые могут у вас возникнуть:
- Изгиб позвоночника, называется сколиоз.
- Изменения в функции кишечника и мочевого пузыря.
- Чрезмерное потоотделение.
- Неспособность чувствовать жар и холод в пальцах, руках, верхней части груди.
- Мышечная слабость, особенно в руках.
- Чувство онемения, покалывания, жжения.
- Боль в шее, плечах, иногда в руках и кистях.
- Паралич (в тяжелых случаях).
- Головные боли.
- Колебания уровня артериального давления.
- Подергивания или непроизвольные сокращения мышц.
- Несогласованные движения.
Если киста повреждает нерв, который контролирует мышцы глаз и лица, вы можете получить то, что врачи называют синдромом Горнера. Это вызывает обвисшие веки, сужение отверстия между веками, уменьшение размера зрачка и уменьшение потоотделения на пораженной стороне лица.
Кифосколиотическая грудная клетка

Признаки и симптомы кифосколиотической грудной клетки различны, но могут включать:
- Гиперэкстенсивная кожа, которая легко повреждается.
- Гипермобильность суставов, приводящая к частым вывихам и подвывихам (частичные вывихи).
- Сильная гипотония при рождении.
- Прогрессирующий кифосколиоз (кифоз и сколиоз), присутствующий при рождении или в течение первого года жизни.
- Склеральная ломкость.
- Ненормальное заживление ран.
- Хрупкие артерии, склонные к разрыву.
- Задержка развития мелкой моторики.
- Необычно маленькие роговицы.
- Остеопения (низкая плотность костной ткани).
- Врожденная косолапость.
- Сердечно-сосудистые нарушения, такие как пролапс митрального клапана или дилатация корня аорты (расширение кровеносного сосуда, который распределяет кровь от сердца к остальной части тела).

 Одно из часто встречающихся заболеваний грудной клетки – килевидная деформация или куриная грудь. По форме похожа на лодочный киль.
Одно из часто встречающихся заболеваний грудной клетки – килевидная деформация или куриная грудь. По форме похожа на лодочный киль.
Поражает в основном лиц мужского пола. Нарушение в строении грудной клетки передается по наследству.
Килевидная грудная клетка негативного влияния на функционирование внутренних органов не оказывает, но может значительно сузить грудь.
Лечением занимается торакальный хирург, либо травматолог и ортопед.
Что такое грудная клетка
Прежде всего грудная клетка – это часть тела. Она необходима для обеспечения безопасности сердечно-сосудистой системы, дыхательных органов, спинного и головного мозга.
Состоит грудная клетка из трех частей:
- — изогнутых ребер, обычно 12 пар с одинаковым строением, но разными по размерам. Из них истинных всего 7 пар, ложных 2 пары, не прикрепленных к грудине и свободных, имеющих такое положение благодаря мышцам;
- — косточки спереди, называющейся грудиной. Она отвечает за нормальное формирование грудной клетки. По внешнему виду похожа на щит, выпуклый с одной стороны и вогнутый с другой, внутренней. Грудина состоит их рукоятки, тела и мечевидного отростка;
- — позвонков, являющихся опорой грудной клетки.
Верхняя граница грудной клетки находится на уровне плеч, где берет начало первая пара ребер. Нижняя граница без характерной линии и похожа на пятиугольник. Если смотреть сбоку и сзади, то заканчивается грудная клетка в районе поясницы.
Все вместе представляют собой прочное место для внутренних органов – сердца и легких. В качестве соединительных элементов выступают реберно-позвоночные и реберно-грудинные суставы.
Но и мышечные ткани занимают не последнее место в обеспечении мобильности. Грудная клетка подвижна. Такая сложная конструкция помогает принимать активное участие в дыхательном процессе, расширяясь при вдохе и сжимаясь при выдохе.
Понятие куриной груди
Заболевание стоит на втором месте по врожденным деформациям груди. Первое место занимает воронкообразная грудь. Мужской пол примерно в 4 раза чаще подвергается врожденным аномалиям. Четверть больных настигает наследственная предрасположенность, у 15% патология сопровождается с синдромом Марфана, сколиозом, пороком сердца и др.
Килевидная грудная клетка является наследственным или приобретенным заболеванием. Иногда встречается совместно с воронкообразной деформацией, поэтому считается, что природа происхождения у них одна.
Установлено, что между КДГК (килевидной грудной клеткой), телосложением больного, соединительной тканью имеется связь. Такие люди отличаются высоким ростом и астеническим телосложением.
Астеническая грудь – это клетка, выделяющаяся маленьким диаметром. Она узкая, вытянутая в длину с очерченными ключицей и ребрами. Причем ребра лежат не горизонтально, с большим промежутком между ними. Образуется тупой угол между шеей и плечами. Мышечные ткани не развитые.
Синдром Марфана – патологическое изменение соединительной ткани в совокупности с долихостеномиелией или высоким ростом, длинными паукообразными пальцами, недостатком жировой ткани, суставной гипермобильностью, проблемами сердечно-сосудистой системы и работоспособности зрительных органов. Некоторые пациенты являются обладателями синдрома Марфана с ГДГК.
Бывают случаи, когда проявляются пороки сердца и деформация позвоночного столба.
Как только ребенок родился, деформирующий процесс грудной клетки не заметен, но по мере увеличения роста, болезнь становится видимой. С течением времени появляется косметический дефект разной выраженности.
Как правило, у таких пациентов нет проблем с дыханием и кровообращением в первые годы жизни. Чем старше становится ребенок, тем больше появляется одышка, быстрая усталость, повышается сердцебиение. Проблемой становятся объективные нарушения в виде увеличения объема дыхания, дефицита кислорода и снижения емкости легких.
Заболевания появляются не из-за самой деформации грудины, а благодаря особенностям строения тела.
Разновидность деформаций грудины
Классификация патологий большая, но наиболее известные варианты — Фокина и Баирова, которые в середине 60-х годов прошлого века выделили следующие типы:
Костальный
При этом нет искривления грудины или незначительная деформация за счет изгибания ребер вперед. Грудная клетка удлиненная. Мочевидный отросток выше нормы по размерам.
Манубриокостальный
В этом случае грудь изгибается вперед тремя соединенными ребрами, приобретает горизонтальную направленность, недоразвита и вместе с отростком в виде меча смещается назад.
Такой тип часто сопровождается диагнозом – опущение сердца.
Корпокостальный
Подразделяется на:
- — когда грудина в виде дуги выгибается вперед снизу и ближе к середине, ребра обращены внутрь;
- — грудина косая с направлением вперед и вниз. Наиболее выпирающее место – нижняя треть.
Деформация может быть симметричной и асимметричной, при которой грудина развивается неправильно и искривляется по оси.
Симптомы болезни
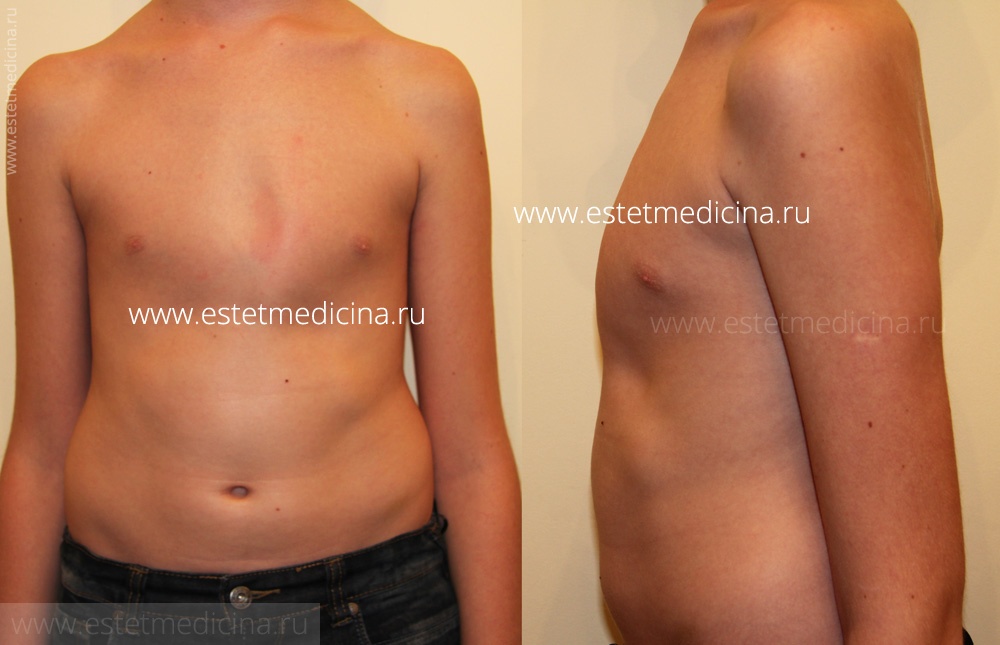
Определить килевидную грудную клетку можно визуально. Грудь меняет форму, имеет выступ вперед. Ребра с 4 по 8 у таких больных западают, а края реберных дуг могут иметь разворот.

При этом грудина увеличивается в размерах, а дыхание становится значительно меньше нормы. Если посмотреть со стороны или на фото на такую грудь, то кажется, что грудная клетка находится в постоянном вдохе.
Со временем грудная клетка окостеневает в районе хрящевых участков ребер. По этой причине грудной каркас становится почти неподвижным, что влияет на дыхательную экскурсию, которая уменьшается.
Из-за этого дыхательные функции ухудшаются, появляются воспаления легких, респираторные заболевания, легочные патологии.
Этапы развития болезни
- Возраст с рождения до 7 лет. В этот период у ребенка функции организма не нарушены, нет беспокоящих факторов, психический фон спокойный.
- Подростковый период до 15 лет. Деформация увеличивается и становится заметной. Дыхание нормальное, работа сердечно-сосудистой системы не страдает. Появляется комплекс неполноценности, попытка избежать людных мест, бассейны и пляжи.
- Прогрессирование патологии. Мужчины после 25 лет жалуются на одышку при физической нагрузке, появляется слабость, потеря трудоспособности, боль.
Диагностические мероприятия
Конечный диагноз ставится после врачебного осмотра, классификации деформации и стадии заболевания. Обязательно назначается рентген в боковой проекции и КТ.
Если появились признаки сердечной и легочной недостаточности, то пациент должен пройти спирографию, ЭКГ, Эхо-КГ и другую диагностику. Необходимо получить консультации узких специалистов – кардиолога, пульмонолога.
Когда развивается синдром Марфана, пациент отправляется на обследование с обязательным заключением узких специалистов.
Какие лечебные процедуры назначаются?
Многие люди, не связанные с медициной, уверены, что деформацию груди можно исправить с помощью физических упражнений или дыхательной гимнастики. Но, это не поможет.
Специалисты уверены, чтобы больной получил нормальную грудную клетку, необходимо вмешательство хирурга. Остальные мероприятия – упражнения и т.д. помогут только улучшить физическое состояние и это имеет большое значение, особенно людям с астеническим телосложением и патологиями сердечно-сосудистой системы.
Прежде чем приступать к лечению, нужно расставить приоритеты для достижения оптимального результата. В каждом индивидуальном случае они разные.
Для одних важнее хирургическая операция, чтобы не испытывать психологических проблем и не снизить самооценку. Для других – главнее пройти ЛФК и терапевтический курс. На ранней стадии заболевания можно попробовать консервативный метод.
Применяются массаж, лечебная физкультура в домашних условиях, прием противовоспалительных препаратов, анальгетиков. Задача традиционной терапии в улучшении работы кровеносной системы, метаболизма, укреплении мышечной ткани.
Так как килевидная форма груди не проявляется негативными последствиями и не нарушает работу внутренних органов и систем человека, не всегда есть показания к хирургическому вмешательству.
Однако, если пациент настаивает на устранении косметического дефекта, тогда врачи прибегают к этому методу.
Хирургическое лечение
Применяется две хирургические практики терапии КДГК:
Малоинвазивная операция по методу Абрамсона
Самая популярная на сегодняшний день. Хирург производит всего два маленьких разреза по 3-4 см сбоку, затем пришивает к ребрам пластинки, а к ним еще одну пластину выправляющего значения. Такая конструкция из металла стоит несколько лет и после выправления грудины и исчезновения килевидной формы удаляется.
Использование способа Марка Равича
Классический вариант. Операция в этом случае открытая.
Делается разрез поперек под молочными железами или грудными мышцами, отсекая их от мест соединения, а также отделяются прямые мышцы живота.
По Равичу проводится резекция реберных хрящей, сшивается надхрящница, расстояние между ребер уменьшается, а самой груди придается нормальное положение.
Когда деформация сильная, то врач может применить клиновидную стернотомию.
Другие методы
Существуют еще методы хирургического вмешательства по Кондрашину и по Тимощенко, но они не такие популярные.
Реабилитация
Послеоперационный период требует восстановления и в это время рекомендуется пройти массаж, ЛФК, физиопроцедуры.
Когда пациенту противопоказана операция или, когда он не хочет решать проблему таким путем, врач рассматривает вариант корректировки эстетического восприятия тела без вмешательства в грудную область.
Так, мужчинам советуют накачать мышцы груди, а женскому полу подумать об имплантации молочных желез. Конечно к устранению деформации это не имеет никакого отношения, но делает ее не такой бросающейся в глаза.
Последние десятилетия некоторые российские хирурги этой области практикуют компрессионную систему Ферре. Но, она эффективна только тогда, когда кости и хрящи гибкие. При этом назначают ношение специального аппарата.
Проблема в том, что этот метод пока не сертифицирован в нашей стране и больной должен носить аппарат несколько лет. Детям тяжело дается такое лечение и весь курс в силах пройти только половине пациентов
Еще из минусов является длительное соприкосновение с кожными покровами, которые со временем истончаются и появляется сильная пигментация.
Какие бывают дефекты приобретенного характера
- Гнойные процессы в легких, остеомиелит костей груди, эмпиема плевры, гнойный абсцесс легких оставляют свои следы в виде западания ребер и грудины, искривления позвоночника.
- Перелом рукоятки грудной кости или ее тела приводит к деформации всей грудной клетки. Искривления при этом – это редкость, но случаются переломы грудины или изменения костного каркаса.
- Послеоперационный период после торакопластики грозит рецидивами.
- Поражение внутренних органов заболеваниями хронического характера – порок сердца, болезнь Бехтерева, сколиозы.
- Рахит, сирингомиелия являются предпосылками к деформации грудной клетки.
- Травмирование груди.
Килевидная грудная клетка (куриная грудь): признаки и лечение
Килевидная грудная клетка – тип нарушения со стороны грудной клетки, при котором ее передняя часть выступает вперед, становясь похожей на лодочный киль, за счет деформации грудины и ребер.
Патология является одной из разновидностей врожденных пороков, которые могут передаваться по наследству, а проявляются по мере роста и развития пациента. Нередко заболевание развивается одновременно с системным заболеванием соединительной ткани, к развитию которого также причастны наследственные факторы.
Килевидная грудная клетка в большинстве случаев не становится причиной нарушения работы органов грудной клетки. Но иногда может развиться существенное сужение передней части грудной клетки, которое влечет за собой нарушение расположения упомянутых органов.
Патология устраняется только посредством оперативного вмешательства.
Другие названия этого порока развития – килевидная деформация грудной клетки, куриная грудь, КГДК.
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Симптомы килевидной деформации грудной клетки 5. Диагностика 6. Осложнения 7. Лечение и операция при килевидной деформации грудной клетки 8. Профилактика 9. Прогноз
Общие данные
Килевидная грудная клетка является второй по распространенности врожденной деформацией грудной клетки (первое место занимает воронкообразная грудная клетка, которая по своему виду зеркально противоположна описываемой патологии – в этом случае передняя часть грудной клетки не выступает, а вдавлена). На данную патологию приходится около 7% всех нарушений формы грудной клетки.
Обратите внимание
Мужчины страдают этим заболеванием в 4 раза чаще, чем женщины.
В 26% всех клинических случаев прослеживается наследственная предрасположенность, в остальных случаях она предполагалась, но не была доказана.
Килевидная грудная клетка очень часто сочетается с другими врожденными аномалиями развития – не только со стороны грудной клетки, но и со стороны других органов, систем и тканей.
В 15% всех клинических случаев наблюдается сочетанное появление описываемого заболевания с такими патологиями, как:
- синдром Марфана – наследственное заболевание соединительной ткани с нарушениями конституции (телосложения), которое клинически проявляется долихостеномиелией (неестественным высоким ростом пациентов), наличием удлиненных конечностей, арахнодактилией (длинными вытянутыми пальцами), гипермобильностью (повышенной подвижностью) суставов и гипоплазией (недоразвитием) подкожной жировой клетчатки, а также нарушениями со стороны органа зрения и сердечно-сосудистой системы;
- врожденные пороки сердца – сформировавшиеся до рождения ребенка (внутриутробно) анатомические аномалии стенки сердца, его клапанного аппарата и/или сосудов, которые входят в него или выходят из его полостей;
- сколиоз – искривленность позвоночного столба вправо или влево касательно собственной оси;
- ряд системных болезней соединительной ткани.
Лечением больных с килевидной деформацией грудной клетки занимаются торакальные (грудные) хирурги, а в небольших клиниках – травматологи и ортопеды. Также консультационную помощь при необходимости могут предоставлять кардиологи, пульмонологи, невропатологи.
Причины
Непосредственной причиной формирования килевидной грудной клетки является сбой внутриутробного развития плода, и ребенок рождается уже с аномалией. Так как в ряде случаев патология диагностируется совместное с воронкообразной грудной клеткой (еще одной врожденной аномалией), рассматривается версия одинаковых причин происхождения и механизма развития этих двух нарушений.
Установлено, что килевидная грудная клетка чаще формируется у пациентов с определенной конституцией и степенью развитости их соединительной ткани. Так, в большинстве случаев для таких пациентов характерными являются:
- высокий рост;
- астенический тип конституции. Это значит, что такой человек имеет худощавое телосложение, а его рост в основном слишком большой, хотя в результате некоторых сбоев со стороны ростковых зон костей может быть слишком маленьким. Определяется узость практически всех фрагментов тела – грудной клетки, таза, плечевого пояса и так далее. Лицо продолговатое, а верхние и нижние конечности непропорционально длинные. Характерными являются и такие признаки, как небольшой объем мышц и подкожной жировой клетчатки, бледность кожных покровов и видимых слизистых оболочек.
На наследственную природу килевидной грудной клетки указывают следующие факты:
- в семье у больного с килевидной деформацией грудной клетки уже встречались аналогичные случаи заболевания. При этом болеть могли как близкие родственники (братья, сестры, родители), так и дальние (дедушки, прабабушки);
- у таких пациентов гораздо чаще диагностируются другие пороки развития – как со стороны грудной клетки и органов, которые в ней находятся, так и со стороны органов и тканей другой локализации.
Нередко выясняется, что ребенок с килевидной грудной клеткой родился у матери, беременность которой не отличалась правильными условиями протекания и сопровождалась влиянием различных патологических факторов на организм женщины (а значит, и на организм будущего ребенка). Такие факторы можно разделить на группы:
- физические;
- химические;
- психологические;
- соматические;
- эндокринные;
- вредные привычки.
К физическим факторам, которые могут негативно повлиять на течение беременности и спровоцировать у плода внутриутробное формирование килевидной грудной клетки, относятся:
- механические;
- термические;
- радиоактивные.
Механические факторы – это банальные травмы живота беременной. Они бывают:
- неумышленные;
- умышленные.
Неумышленные травмы возникают в результате неосторожности или несчастного случая. По неосторожности травмы живота могут быть получены при таких обстоятельствах, как:
- бытовые неудобства (например, небольшое пространство жилья, нередко загроможденное бытовыми предметами);
- активное поведение ребенка, который уже есть в семье. Так, беременная нередко может получать травмы, успокаивая капризного ребенка, способного при этом ударить в живот.
Ушибы живота беременной по причине несчастного случая – также явление нередкое. Это могут быть:
- падение с высоты на живот;
- дорожно-транспортные происшествия, при которых женщина может удариться животом о твердый предмет (например, руль);
- падение из-за спотыкания на скользкой дороге или из-за внезапной преграды под ногами
и многие другие.
Умышленные травмы беременной женщины, в результате которых наблюдается ушиб живота и, соответственно, беременной матки, это зачастую травмы на почве домашнего насилия. Факты травматизации с криминальным оттенком (нападение, пытки) с вовлечением беременной женщины встречаются реже.
Термическим фактором являются повышенные или сниженные температуры окружающей среды.
Радиоактивным вредоносным фактором выступает любой источник радиоактивного облучения.
Химическими факторами, провоцирующими нарушение нормального хода беременности с риском формирования килевидной грудной клетки у будущего ребенка, являются:
- ряд лекарственных средств, которые принимает беременная и которые способны нарушить нормальное внутриутробное развитие плода;
- контакт с агрессивными соединениями – производственными, сельскохозяйственными, бытовыми. Чаще всего они попадают в организм матери при вдыхании паров или летучих веществ, попадают в системный кровоток, а далее – в кровоток плода.
Психологические факторы играют немаловажную роль в возникновении любых врожденных заболеваний. Значение имеют:
- постоянные стрессы;
- психологическое напряжение, связанное с повышенным чувством ответственности (зачастую наблюдается в связи с профессиональной деятельностью);
- нездоровая «вялотекущая» психологическая обстановка в семье – при этом выраженных стрессовых ситуаций не возникает, но интересы беременной женщины ущемляются;
- неудовлетворенность бытовыми и социальными условиями, обстановкой, окружением, культурным уровнем.
Такие факторы причастны к сбою внутриутробного развития плода, но довольно часто им незаслуженно не придают значения.
Соматические заболевания будущей матери (нередко возникающие еще до периода беременности) способны спровоцировать нарушение внутриутробного развития органов и тканей – в частности, ведущего к образованию килевидной грудной клетки. Зачастую это:
- хронический затяжной бронхит – воспалительное поражение слизистой оболочки бронхов. Значимым является обструктивный процесс, который ведет к хронической нехватке кислорода;
- ишемическая болезнь сердца (ИБС) – нарушение кровотока по коронарным сосудам, питающим миокард, что чревато нарушением сердечно-сосудистой деятельности;
- язвенная болезнь желудка и 12-перстной кишки. Они приводят к нарушению пищеварения, что негативным образом сказывается на поступлении питательных веществ в кровоток будущей матери, а далее – в кровоток плода
и ряд других.
Из эндокринных сбоев со стороны организма беременной наиболее частым фактором, способствующим возникновению килевидной грудной клетки у плода, являются:
- сахарный диабет – сбой углеводородного обмена по причине нехватки гормона инсулина;
- нарушения выработки гормонов щитовидной железы в виде гипотиреоза (нехватка их синтеза) или гипертиреоза (чрезмерная выработка).
Вредные привычки будущей матери – настоящий бич, который увеличивает шансы возникновения внутриутробных аномалий плода в десятки и сотни раз. Это:
- курение – даже если женщина не является курильщиком со стажем;
- прием алкоголя – в том числе в небольших дозах (например, если это слабоалкогольные напитки);
- прием наркотических веществ в любом виде – вдыхая, принимая внутрь и так далее.
Важно
Нередко банальное грубое несоблюдение режима труда, бодрствования, отдыха, сна и питания со стороны будущей матери может спровоцировать развитие у плода ряда внутриутробных аномалий – в данном случае килевидной грудной клетки.
Развитие патологии
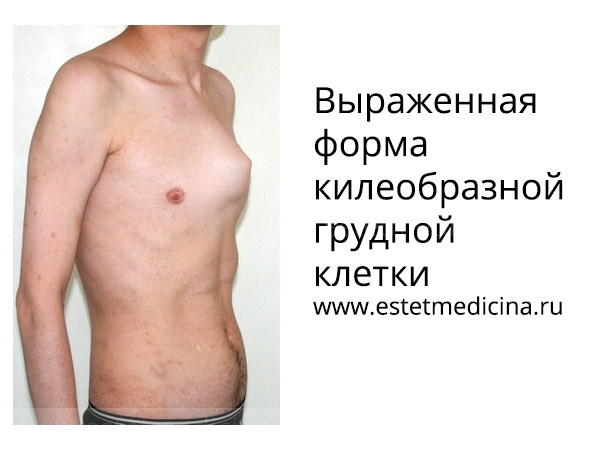
При рождении ребенка деформация при сформировавшейся килевидной грудной клетке зачастую малозаметна. Но по мере роста и развития ребенка она существенно прогрессирует. По истечении определенного времени образуется косметический дефект – его выраженность может быть очень разной в зависимости от того, как сильно был нарушен процесс внутриутробного развития и каковы индивидуальные особенности ребенка.
В отличие от воронкообразной грудной клетки, килевидная разновидность ее деформации связана с патологически выстоянием грудной стенки. Это значит, что теоретически полость грудной клетки не должна страдать, а заодно с ней не должны страдать органы, которые в ней находятся. Тем не менее, выстояние сопровождается изменением боковых областей грудной стенки – грудная клетка при этом может быть не только заостренная, как корабельный киль, но и суженная.
Единого «стандарта» такого нарушения нет, грудная клетка при килевидной деформации может приобретать совершенно разные формы. Поэтому для удобства в клинике такую патологию классифицируют. Есть несколько видов классификации (систематизации) данной патологии, но наибольшее практическое значение имеет систематизация разновидностей патологии по Фокину и Баирову (они являются российскими клиницистами). Согласно классификации, различают такие типы килевидной деформации грудной клетки, как:
- костальный;
- манубриокостальный;
- корпокостальный.
При костальном типе обезображены только ребра, искривление грудины не наблюдается или слабо выражено. В последнем случае оно может носить так называемый ротационный характер – грудина словно слегка повернута вокруг своей оси. Деформирование грудной клетки образуется за счет того, что реберные хрящи изогнуты вперед.
При манубриокостальном типе рукоятка грудины (ее верхний фрагмент) вместе с 2-3 реберными хрящами, которые сочленяются с ней, изогнута в направлении вперед. Само же тело грудины с мечевидным отростком (ее нижний фрагмент) смещено в направлении назад.
При корпокостальном типе возможны два варианта развития килевидной грудной клетки:
- при первом – грудина, словно дуга, выгнута вперед в нижней и средней трети, а реберные хрящи искривлены внутрь;
- при втором – грудина косо направлена вперед и вниз, максимально выпячена в своей нижней трети.
По степени симметричности измененных половин грудной клетки патология бывает:
- симметричная – обе половины искривлены в одинаковой мере. Но полная симметричность измененной грудной клетки наблюдается редко;
- асимметричная – ребра развиваются неправильно, и положение грудины искривлено по оси.
Симптомы килевидной деформации грудной клетки
Функциональные сбои со стороны органов дыхания и кровообращения в первые годы жизни ребенка не выражены. Даже если имеются какие-то нарушения, организму удается их компенсировать. Поэтому жалобы поступают уже по мере взросления ребенка.
Симптомы, которые могут наблюдаться у детей, следующие:
- одышка – частое поверхностное дыхание;
- усиленное сердцебиение;
- нарушение общего состояния организма.
Последнее манифестируется такими признаками, как:
- быстрая утомляемость;
- ухудшение успеваемости в школе;
- снижение работоспособности – физической и умственной. Нередко ребенок отказывается выполнить даже элементарную работу, ссылаясь на плохое самочувствие.
Эти признаки в основном наблюдаются при повышенной физической нагрузке.
Ряд специалистов считают, что килевидная грудь сама по себе не влечет нарушения со стороны работы сердца или легких и является сугубо косметическим дефектом, и на самом деле такие нарушения могут возникать не из-за деформации грудной клетки, а из-за сопутствующих особенностей. В основном это:
- астенический тип телосложения;
- врожденные пороки сердца.
Но данные нарушения все чаще фиксируются при клиновидной грудной клетке и без наличия пороков, а также при нормостеническом типе телосложения.
Во взрослом возрасте описанные признаки сохраняются. Они не прогрессируют за счет компенсаторных механизмов организма.
Обратите внимание У ряда пациентов килевидная деформация грудной клетки не мешает работе ее органов и расценивается сугубо как косметический дефект.
Диагностика
Вид килевидной грудной клетки типичный, поэтому сложностей с диагнозом нет. Боле важно установить степень нарушения работы органов грудной клетки.
При осмотре выявляется следующее:
- грудина выступает вперед, поэтому форма грудной клетки нарушена, при этом передняя часть грудной клетки выстоит вперед;
- хрящевые фрагменты IV-VIII ребер западают с одной или двух сторон – это наблюдается у большинства пациентов;
- определяется характерный разворот краев реберных дуг;
- переднезаднее направление грудной клетки значительно увеличено – со стороны кажется, что человек постоянно находится в состоянии вдоха. При дыхании такой визуальный эффект пропадает, размеры грудной клетки приближается к норме.
Инструментальные методы диагностики привлекаются для уточнения вида деформации и выявления ее клинических последствий. Применяются:
- рентгенография грудной клетки в боковой проекции;
- компьютерная томография (КТ) – помогает более детально оценить структурные нарушения грудины и ребер.
Если возникли подозрения на нарушения со стороны сердца и легких, то проводятся:
- спирография – изучение дыхательных функций;
- электрокардиография – изучение работы сердца;
- эхокардиография – УЗИ сердца.
Дифференциальная диагностика не проводится. Форма грудной клетки при ее килевидной деформации является типичной, поэтому патология не требует проведения дифференциальной (отличительной) диагностики.
>Осложнения
Главными осложнениями описываемой патологии являются нарушения в работе сердечно-сосудистой системы и органов дыхания.
Лечение и операция при килевидной деформации грудной клетки
Радикально исправить дефект грудной клетки при ее килевидной деформации можно только при помощи хирургического метода. Такие консервативные методы, как лечебная физкультура, дыхательная гимнастика, массаж, неэффективны – они не влияют на физические параметры структур организма в целом и грудной клетки в частности. С их помощью можно только улучшить общее состояние пациента.
Некоторые торакальные хирурги предлагают пациентам так называемую безоперационную коррекцию с использованием специальной компрессионной системы Ферре, которую носят пациенты.
Но такая методика не является абсолютной панацеей при описываемом заболевании по следующим причинам:
- ее целесообразно применять только в раннем возрасте – в это время кости и хрящи сохраняют определенную гибкость, поэтому ношение специального аппарата может корректировать их форму;
- корректирующий аппарат необходимо носить несколько лет, и дети тяжело переносят процедуру. До конца термина ношения терпит только половина пациентов, другая половина отказывается от лечения раньше;
- из-за длительного сдавливания кожные покровы в области грудины могут истончаться и становиться чересчур пигментированными.
Обратите внимание
Так как, в отличие от воронкообразной, грудная клетка к существенным нарушениям со стороны ее органов не приводит, торакальные хирурги на оперативном вмешательстве не настаивают – при его проведении возникают дополнительные риски.
Оперативное лечение может быть проведено по настоянию пациента – для коррекции косметического дефекта. Даже в этом случае врачи рекомендуют оценить потребности в коррекции и прибегать к операции только в крайних случаях, если психологическое состояние пациента из-за уродующей деформации оставляет желать лучшего.
Используются две основных разновидности хирургического лечения килевидной грудной клетки:
- по методу Абрамсона;
- по методу Марка Равича с открытым доступом.
Метод Амбрансона считается малоинвазивным и менее травматичным, поэтому наиболее популярен. Во время операции к ребрам подшивают пластины, которые удаляют через несколько лет – после максимально полной коррекции формы грудной клетки.
Метод Равича более радикальный – осуществляется пластика грудной стенки, во время которой проводится большое количество манипуляций с пересечением грудных мышц и мышц живота, реберных хрящей и грудины. Последнюю выводят в физиологическое положение.
Существуют паллиативные методы, при помощи которых привести грудную клетку в нормальное состояние не получится, но благодаря некоторым ухищрениям визуальное восприятие килевидной деформации ликвидируется. Так, мужчинам рекомендуется накачать грудные мышцы, а женщинам – установить силиконовые импланты молочных желез.
Симптомы патологических причин выпирания грудных костей
Аномальная кость влияет на работу внутренних органов и общее самочувствие человека
Когда выпирает грудная клетка у мужчин, женщин или детей, сомнений о патологическом характере состояния быть не должно при наличии дополнительных признаков нарушения:
- внешние изменения – деформированная ГК в 90% случаев выглядит, как воронка посередине грудины, что связано с неполноценными хрящами ребер;
- увеличение в поперечном направлении – у детей выражено слабо, но у подростков можно заметить без рентгена;
- искривление позвоночника с уменьшением полости грудной клетки, патологии сердца и легких;
- отставание детей в физическом развитии, частые простудные заболевания и вегетативные нарушения;
- сильная слабость и усталость после небольшой физической нагрузки;
- ладьевидное углубление при деформации среднего или верхнего отдела ГК с нарушением двигательной активности.
Если выпирает грудная клетка у ребенка с одной стороны, это не всегда может быть признаком патологий – просто особенности развития. Ведь ребра могут несколько отличаться по размеру и положению. Однако в других случаях выпирание костей и неравномерное положение лопаток указывает на кифоз или сколиоз.
Причины, влияющие на деформацию ГК
Иногда патология проявляется у детей к 4 — 5 годам
Базовые причины, по которым у подростка или взрослого человека грудная клетка выпирает вперед, связаны с серьезными врожденными и приобретенными нарушениями:
- надрыв межпозвонковых дисков;
- переломы позвоночника;
- возрастные изменения;
- атрофия костей;
- врожденная генетическая аномалия;
- остеопороз.
При врожденных деформациях симптомы заметны сразу же после рождения. Иногда они проявляются позже – к 3-4 годам развития. Причиной врожденных нарушений считается дефект правого и левого зачатков грудины. Это приводит к образованию расщелины.
Отдельно следует описать причины воронкообразного искривления ГК, которые встречаются чаще всего среди врожденных дефектов. Западение хрящей и передних частей ребер – это порок развития, как врожденный порок сердца или почек. Связано это с генетическим фактором развития дисплазии соединительных тканей и хрящей.
Предположение подтверждается многолетними клиническими исследованиями, в результате которых удалось установить, что врожденная деформация наблюдается у родственников в подавляющем большинстве случаев. Второй причиной воронкообразной ГК могут быть врожденные патологии, никак не связанные с хрящами, но при условии их множественности: болезни печени, сердца, почек и других органов и систем.
Отдельная причина дефектов, сформированных в утробе, связана с внешними факторами воздействия на эмбрион в процессе формирования хрящевой, нервной и костной системы. Это может быть действие плохой экологии, тяжелых металлов в воде или пище, а также в атмосфере. Нельзя исключать поведение матери: злоупотребление алкоголем, курение, постоянный стресс.
Причины приобретенной деформации
Выпуклость на грудной клетке может появиться в течение жизни, причинами этого могут быть:
- генетические факторы, которые некоторое время не проявляли себя;
- хронические болезни легких: эмфизема, туберкулез, легочная недостаточность;
- заболевания костей;
- кифоз и другие искривления позвоночника;
- остеомаляция;
- приобретенные травмы;
- синдром Тернера.
Приобретенные формы нарушения встречаются гораздо чаще врожденных.
Выпуклые и вогнутые деформации ГК зависят от множества факторов, включая наследственные и генетические, когда сбой происходит во время беременности из-за воздействия внешних неблагоприятных феноменов. Но все они опасны, если ничего не делать.
Разновидности деформаций и их особенности
Выделяют 3 степени вогнутости грудной клетки, выпуклость клетки не настолько опасна. При 2 и 3 степени вогнутости могут развиваться заболевания легких вплоть до пневмонии. Также смещается сердце и другие органы, регулярно возникают бронхиты.
Выделяют несколько видов изменений строения грудной клетки, которые могут быть врожденными и приобретенными. Все они имеют свои особенности.
Эмфизематозная ГК
Расширенные легкие изменяют форму грудной клетки
В 90% случаев развивается при приобретенной эмфиземе из-за хронических изменений легочной ткани, которые приводят к расширению альвеол. Дыхательная экскурсия уменьшается.
Спровоцировать деформацию могут и другие хронические болезни легких, патологии тканей. Чаще всего развивается у мужчин из-за курения и вдыхания токсичных веществ, а также при слабости альвеолярных ацинусов. Хирургические операции при эмфизематозной груди не делают, так как они неэффективны.
Бочкообразная форма ГК
При бочкообразной форме выпуклая грудная клетка у женщин и мужчин возникает из-за расширения легких и межреберных промежутков. К причинам относят:
- смещение сердца;
- застойные процессы в околосердечной сумке и плевральной ткани;
- разрастание хрящевых тканей;
- врожденные патологии костей.
Спровоцировать ее может сифилис, туберкулез костей и рахит. У мужчин бочкообразный горб возникает из-за воспалений легких, церебрального паралича, сколиоза, сирингомиелии. Проявляется выпуклым горбом вверху туловища и может сопровождаться выпиранием вперед ребер.
Бочкообразная ГК чаще возникает у взрослых людей – у курильщиков со стажем. У детей появляется в основном из-за рахита и называется куриной грудью. В детском возрасте исправить патологию проще.
Воронкообразная деформация
Воронкообразная форма грудины негативно влияет на местоположение внутренних органов
В этом случае грудные кости не выпирают, а вогнуты внутрь. Это самая распространенная деформация ГК. Из-за воронки, возникающей в центре груди, выпирать могут боковые части нижних ребер. Формируется в подавляющем большинстве случаев еще при развитии ребенка в утробе. У мужчин встречается в 6 раз чаще, чем у женщин.
Килевидная деформация
Грудная клетка выпячивается из-за патологий хрящей и костей, встречается в 7% случаев всех деформаций грудной стенки и занимает 2 место по распространенности после воронкообразной патологии. Дефект нередко бывает асимметричным, вызывая выпирания кости с одной стороны.
Точных причин развития килевидной грудной клетки у детей не установлено, но связана она с разрастанием ребер. В 26% случаев у пациентов встречаются близкие родственники с такой же патологией. В 15% случаев изгиб сочетается с врожденными пороками сердца, сколиозом и нарушениями соединительной ткани.
Проявляется килеобразная ГК в 3 видах:
- Симметричное выступание. Мечевидный отросток смещен вниз, реберные хрящи выпирают.
- Корпорокостальный вид. Деформация смещается вниз, вперед или выгибается средней частью. Ребра сильно искривляются.
- Костальный тип. Деформированы только реберные хрящи и выдвигаются вперед. Изменения визуально незначительны.
Первые признаки килевидной груди встречаются у подростков. Они могут быть связаны с одышкой при минимальных нагрузках, снижением выносливости, развитием астмы из-за экскурсии стенок ГК.
Синдром Поланда
Редкая патология, проявляющаяся недоразвитием мышц грудной клетки, иногда рук
Впервые деформацию описал врач Альберт Поланд. Связан синдром с недоразвитостью мышц грудной клетки, а также с нарушениями мягких тканей и ребер. Нередко сопровождается деформацией кисти и руки. Встречается синдром крайне редко – на 32 000 новорожденных приходится 1 случай, мужчины страдают чаще.
При синдроме поражается преимущественно правая сторона грудной клетки. Причины скрыты в особенностях эмбрионального развития. Нередко синдром связан с другими заболеваниями, в том числе с лейкемией. Симптомы чаще всего связаны с косметическими жалобами. Если у пациента присутствуют костные дефекты, могут наблюдаться выбухания легкого, функциональные нарушения дыхания, однако легкие сами по себе не страдают от патологии.
Синдром Жена
Прогрессирующая дистрофия ГК связана с внутриутробными нарушениями. Диагностируется у новорожденных, в 90% случаев пациенты не выживают. Синдром наследуется исключительно от родителей. Наблюдается вместе с гипоплазией легких.
Другие деформации
Если у человека выпирает кость на грудной клетке, это может быть связано и с другими деформациями:
- Торакальная эктопия сердца. Аномальное расположение органа, отсутствие защиты у сердца плотными костями. Выживаемость невозможна, но встречается крайне редко – всего зарегистрировано 29 операций этой аномалии, 3 из которых были успешными.
- Шейная эктопия. Сердце расположено книзу грудины, из-за чего пациент умирает через некоторое время после рождения.
- Расщепление грудины. Сердце в этом случае закрыто костями и расположено нормально. Однако поверх могут наблюдаться расщепления костных тканей. Симптомы практически отсутствуют, могут наблюдаться частые респираторные болезни.
Выпирание костей грудной клетки у детей в большинстве случаев относится к врожденной патологии. У взрослых такой симптом наблюдается только в результате приобретенных нарушений или из-за дисплазии костной и хрящевой ткани, которые не были выявлены в детстве.
>Деформация грудной клетки степени, причины, лечение. Воронкообразная и килевидная деформация грудной клетки
Проблемы со спиной возьмут ли в армию
Перед тем, как идти в вооруженные силы, молодые люди обязательно проходят медицинский осмотр и уже врачебная комиссия выдают заключение, годен призывник к службе, или нет. Но часто бывают такие ситуации, когда вопрос о том, берут или нет на службу с тем или иным заболеванием, остаётся спорным. И среди множества таких диагнозов на первое место выступает остеохондроз.
Остеохондроз
Берут ли в армию с остеохондрозом? Здесь всё зависит от того, сколько именно позвонков учувствуют в патологическом процессе, причем для освобождения от призыва в вооруженные силы их должно быть не меньше трёх.
При этом у пациента должен обязательно присутствовать болевой синдром, который особенно выражен при физических нагрузках и должны быть хорошо выражены признаки деформации позвоночника, которые можно увидеть невооружённым взглядом.
На самом деле это заболевание, которое можно найти практически у всех молодых людей, поэтому здесь всё будет зависеть от многих факторов. Среди них – многочисленные обращения к врачу с жалобами на боли, обязательное стационарное лечение на протяжении года, так как эта болезнь считается хронической, а значит — не поддаётся лечению.
Что же касается шейного остеохондроза, то с ним в армию не возьмут при тех же вышеперечисленных условиях. К ним нужно отнести:
- Остеохондроз позвоночника, который подтверждается рентгенологическим исследованием.
- Появление болей при физической нагрузке.
- Неоднократное обращение за медицинской помощью по поводу данной патологии.
- Чёткие признаки заболевания.
Только при наличии всех этих признаков остеохондроза позвоночника можно считать, что с данной патологией в армию не возьмут.
Кифоз
Берут ли в армию с кифозом? Кифоз – это ещё одна довольно распространённая патология позвоночного столба, при которой он начинает сильно прогибаться назад. Для того, чтобы понять, есть ли этот диагноз для освобождения от призыва, необходимо внимательно прочитать 66 статью расписания заболеваний, где подробно описано, с чем и кого не отправляют служить.
Для того, чтобы получить освобождение, необходимо иметь патологическую форму этой патологии, которая протекает на фоне деформации грудной клетки и с наличием дыхательной недостаточности 2 степени.
Также к освобождению относится остеохондропатический кифоз, но только в том случае, если есть клиновидная деформация позвонков (не менее трёх) и значительное снижение их высоты.
Совет
Однако кифоз – это относительное заболевание. При этом призывники с 1 и со 2 степенью кифоза без наличия проблем с дыханием могут пойти в армию. А вот искривление третьей степени – это явно тот диагноз, служить с которым не возьмут точно.
В некоторых ситуациях призывники могут не попасть служить и со 2 степенью искривления позвоночника, но здесь большое значение имеет и наличие проблем с дыхательной системой. Чтобы определить её уровень, необходимо пройти процедуру, которая поможет определить функцию внешнего дыхания.
Протрузия
Протрузия – это довольно серьёзный диагноз, однако если до этого молодой человек не обращался к врачам и не получал соответствующего лечения, а сама информация о диагнозе не зафиксирована в его медицинской карте, то при наличии отсутствии жалоб он всё же идёт служить, чаще всего в танковые или железнодорожные войска.
Но если есть информация о том, что пациент многократно обращался к врачу по этому поводу, если есть информация о наличии болевого синдрома, и если есть подтверждённые снимки МРТ о том, что в области того или иного позвонка есть грыжа, то тогда проводится освобождение от службы.
Несмотря на все это, решение всегда принимается медицинской комиссией на основании многочисленных документов, поэтому каждый такой случай решается строго индивидуально.
У каждой вышеописанной болезни есть свои осложнения, которые могут появиться при увеличении нагрузки на позвоночник. Так, например, для остеохондроза это может быть ущемление артерий, которые питают головной мозг, межрёберная невралгия, ишиас.
Для протрузии эти осложнения будут уже другими — это может быть люмбаго, неконтролируемое мочеиспускание, симптом Ласега.
Лечение деформации грудной клетки куриная грудь
Тактика ведения и целесообразность лечения пациентов с килевидной формой груди определяется, исходя из объективных диагностических показателей с учётом субъективных жалоб пациента. При прогрессирующей динамике сердечнососудистых и дыхательных нарушений показана торакопластика – операция по исправлению костно-хрящевого скелета грудной клетки.
Коррекция формы груди наиболее эффективна до 14-17летнего возраста, поскольку позднее хрящевой остов рёбер, грудины и позвоночника костенеет.
Иногда единственной жалобой больного является неправильный внешний вид груди. К сожалению, никакими физическими упражнениями и физиопроцедурами килевидную грудь исправить невозможно. При существенном психологическом дискомфорте от косметического дефекта «куриная грудь» также исправляется хирургически. Операция обычно включает иссечение выступающих частей грудины и рёбер, а также может сочетаться с установкой имплантата. После такого лечения некоторое время требуется ношение корсета или поддерживающих ортезов.
Килевидная деформация грудной клетки куриная грудь
У больного с куриной грудью выпячиваются вперед ребра и грудина. Часто такая патология диагностируется у детей дошкольников. Это нарушение не сказывается на здоровье и представляет собой лишь дефект внешности. На сегодняшний день врачам доподлинно неизвестны причины такого нарушения, но есть предположение, что оно может быть связано с аномалии генетического плана.
С течением времени такая деформация будет прогрессировать. Однако серьезного вреда внутренним органам она нанести не сможет. Тем не менее, сердце при таком нарушении может изменить форму и будет напоминать каплю. Человек начнет быстрее уставать, у него может возникнуть одышка и .
У человека с таким нарушением передняя и задняя часть грудины меньше, чем у других людей. Назвать плоскую грудную клетку заболеванием нельзя. Деформация относится к особенностям развития конкретного организма. Она не сказывается на работе внутренних органов, поэтому коррекционные мероприятия таким пациентам не показаны.
У человека с плоской грудной клеткой имеются следующие особенности телосложения:
-
Высокий рост.
-
Слишком узкие плечи.
-
Длинные конечности.
-
Несоответствие роста и массы тела.
Дети с плоской грудной клеткой чаще болеют простудными инфекциями, иногда наблюдается задержка развития.
Реберно-мышечный дефект (синдром Поланда)
Синдром Поланда является тяжелой патологией развития реберно-мышечного аппарата. У больного деформирована грудная клетка и позвоночник, что приводит к изменениям во внутренних органах. Костные структуры часто смещены.
У людей с синдромом Поланда имеется сразу несколько нарушений:
-
Большая и малая грудная мышца отсутствуют.
-
Пальцы сращены, либо они слишком короткие.
-
Ребра, либо отсутствуют, либо сильно деформированы.
У половины людей с таким дефектом деформации вызваны генетическими аномалиями.
При выраженной деформации у больного нарушена функция дыхания. Именно легкие страдают от синдрома Поланда в первую очередь.
Выгнутая грудина («верхний киль», синдром Куррарино-Сильвермана)
Выгнутая грудина диагностируется не часто. Проявляется это нарушение выступающей бороздой, которая располагает в верхней части груди. Реберные хрящи будут излишне разросшимися. Та часть грудной клетки, которая располагается с противоположной стороны, будет иметь нормальный вид. Такая деформация не сказывается на здоровье человека, но портит его внешность. Чтобы избавиться от нее, потребуется помощь пластического хирурга.
Врожденная расщелина грудины (Стерноскизис)
При этом нарушении грудина будет частично или полностью расщепленной. Эта аномалия считается редкой, хотя диагностируется примерно у 2% от всего населения Земли.
Расщепление может быть Н-образным, верхним или нижним. Эта патология считается опасной, так как все время прогрессирует. Сердце у больного человека не будет прикрыто ребрами, оно располагается непосредственно под кожными покровами. Если посмотреть на грудь, то можно заметить биение органа. Всем людям с стерноскизисом необходимо оперативное вмешательство.
Лечение деформации грудной клетки
Лечение зависит от степени деформации, наличия функциональных нарушений сердца и органов дыхания. При небольших деформациях (воронкообразной или килевидной) можно обойтись консервативными методами лечения, такими как массаж, ЛФК, ношение корсетов, плавание, дыхательная гимнастика, физиотерапия. А если у ребенка уже ІІ или ІІІ третья степень деформации, то консервативному лечению не под силу исправить дефекты, оно может лишь приостановить прогрессирование и сохранять функциональность органов грудной клетки. На этих стадиях, как правило, врачи рекомендуют оперативное лечение.
Если деформация врожденная воронкообразная, то на начальном этапе лечения возможно использовать метод вакуумного колокола. Суть его в создании над воронкой вакуума, который будет вытягивать наружу воронку. Но в ситуациях, когда этот метод не эффективен, могут назначить стернохондропластику. Возраст 6-7 лет считается наиболее оптимальным для проведения данной операции.
Метод стендрохондропластики проводится таким образом: делаются поперечные надрезы на груди, грудные мышцы отделяются, иссекаются реберные хрящи и вводится вправляющая пластина. Метод эффективен, но шрамы, которые остаются на груди, существенно снижают эстетический результат.
Еще одним из методов хирургического вмешательства является малоинвазивная операция по методу Насса. После нее не остается грубых шрамов. В разрезы по бокам устанавливают металлических пластины, предназначение которых — выпрямлять грудину и постоянно фиксировать ее в правильном положении. Ребенку такие пластины устанавливают на 3-4 года, после чего вынимают. За это время грудная клетка набывает правильную форму.
В ситуации килевидной деформации хирургическое лечение зависит от наличия функциональных нарушений и степени выраженности дефекта. И все же, в раннем возрасте эффективным считается ношение корсета, что в последующем часто исключает оперативные вмешательства.
Плоскую грудную клетку в детском возрасте лучше всего корректировать гимнастикой лечебной и дыхательной, плаванием в бассейне и др. Но косметический дефект останется, что в дальнейшем может стать причиной комплексов физической неполноценности.
Обязательного оперативного вмешательства требует расщелина грудной клетки. Тип операции зависит от возраста ребенка. До года — после иссекания грудина по средней линии сшивается, поскольку кости в этом возрасте гибкие, то могут между собой «соединиться». После года реберными аутотрансплантантами заполняют расхождения между сегментами грудины (через частичное иссечение), а за грудину устанавливают титановую пластину.
//www.youtube.com/embed/ndSA_fu_Co4?rel=0
Основные вопросы о кифозе и армии
Кифозы представляют собой физиологические выпуклости позвоночника, которые предусмотрены природой для защиты внутренних органов: сердца и легких в грудном отделе и малого таза — в крестцовом сегменте.
Нормальные кифозы скомпенсированы двумя лордозами — шейным и поясничным. Именно такая структура позвоночника рассчитана выдерживать динамические нагрузки. Призывники в армию проходят медицинский осмотр, поскольку должны обладать соответствующим здоровьем. Только с помощью рентгена можно оценить углы кифоза:
- в грудном отделе угол может составлять 40 градусов;
- в крестцовом отделе из-за толщины позвонков — до 30 градусов.
Патологический кифоз диагностируется при превышении значения угла в 45 градусов. Чаще всего происходит усиление грудного кифоза или формирование изломов в пояснице и шее, когда после уплощения лордоза дуга изгибается в противоположную сторону.
Как различить проблему?
Кифоз распознается по сутулости, а диагностируется только на основании рентгена позвоночника в боковой проекции. Другие внешние признаки патологии:
- выдвижение головы вперед;
- внутренняя ротация плеч;
- смещение плечевой кости вперед относительно подмышечной линии;
- сужение и впалость грудной клетки;
- скручивание тела вперед;
- выпадающий живот;
- плоские ягодицы.
Из-за образа жизни детей и молодежи практически каждый второй юноша сталкивается с дефектами осанки. В армию с кифозом берут, если он носит характер кифотической осанки и не приводит к деформациям позвонков и ребер.
Опасности и осложнения
Кифоз является следствием и одновременно причиной износа хрящевой ткани, сдавливания дисков, образования протрузий и грыж, компрессионных синдромов. При формировании горба происходит компрессия нервов в верхне-грудном и пояснично-грудном переходах, что влияет на функцию внутренних органов и конечностей.
Одной из проблем является нарушение дыхания из-за опускания диафрагмы вниз. Неподвижные ребра не способны расширять грудную клетку на вдохе. Одышка, гипоксия и развитие дыхательной недостаточности — основные последствия. При плохой вентиляции легких растет частота инфекций дыхательных путей, что в целом ослабляет здоровье.
При больших стадиях кифоза вслед за диафрагмой меняют положение органы желудочно-кишечного тракта, чем нарушается их функция.
Сначала появляется изжога, затем язва, склонность к холециститу, инфекциям и камням в почках, вздутию и диспепсии. Уменьшенное пространство в грудной клетке приводит к сердечно-сосудистой недостаточности.
На данной стадии развивается осложненный кифоз и армия, скорее всего, завершится военным билетом с признанием негодности.
Чтобы ваш ребенок имел малый риск появления проблем с грудной клеткой, вам нужно внимательно следить за его здоровьем.
Не допускать хронического течения болезней связанных с дыхательной системой. Избегать риска механического травмирования и ожога грудной клетки.
Как только ребенок пошел в школу, его нужно привлекать к посильному физическому труду, прививать ему любовь к спорту.
Физические упражнения направлены на укрепление позвоночника и обязательно должны включать в себя подтягивания, тренировку нижнего и верхнего пресса.
Эти мероприятия будут постоянно держать мышечный корсет в тонусе и помогут избежать искривления грудной клетки.
Воронкообразная деформация грудной клетки
Наиболее распространенный порок грудной кленки – ее воронкообразная форма. Причем у мальчиков она встречается гораздо чаще, нежели у девочек. Передние отделы ребер, реберные хрящи, грудина западают. Поскольку данную патологию часто наблюдали в семейном анамнезе, то основной причиной ее возникновения принято считать генетически обусловленные изменяя нормальной структуры соединительной ткани и хрящей.
При этом пороке объем грудной полости уменьшен. При ярко выраженных формах воронкообразной деформации наблюдается искривление позвоночника, изменение венозного и артериального давления, нарушение работы легких и сердца, смещение сердца.
В травматологии воронкообразные деформации делят на три степени:
- I степень. Сердце не смещено. Глубина воронки составляет максимум 2 сантиметра.
- II степень. Сердце смещается до 3 сантиметров. Глубина воронки около 2-4 сантиметров.
- III степень. Смещение сердца более, чем на 3 сантиметра. Глубина воронки — от 4 сантиметров и более.
Чем ребенок младше по возрасту, тем деформация меньше заметна. Согласно так званому парадоксу вдоха, именно во время него усиливается западение грудины и ребер. Уже ближе к трехлетнему возрасту ребенка, патология начинает набирать более выраженные формы. Дети с этой проблемой страдают частыми вегетативными расстройствами, отстают в физическом развитии, имеют ослабленный иммунитет.
//www.youtube.com/embed/FRcglIPr8N4?rel=0
В последующем дыхательные экскурсии грудной клетки уменьшаются в три-четыре раза, по сравнению с нормой. Начинает развиваться грудной кифоз и сколиоз. Деформация становится фиксированной. Постепенно увеличивается глубина воронки. По нарастающей происходят нарушения развития дыхательной системы и сердечно-сосудистой.
Берут ли в армию с деформацией грудной клетки
Деформация грудной клетки — заберут ли служить?
3.3 (66.67%) 3 votes
Чтобы стать солдатом, юношам требуется пройти стандартную медкомиссию, которая может вынести как положительный, так и отрицательный вердикт. Именно поэтому все чаще молодые люди задаются вопросом о том, берут ли в армию с деформацией грудной клетки. Рассмотрим эту тему более детально.
Разновидности деформации грудной клетки
По характеру развития данная патология может быть врожденной или приобретенной. Также медики выделяют следующие разновидности деформации:
- Воронкообразная деформация. Болезнь сопровождается западением грудины и передних отделов ребер. Это наиболее распространенный порок грудного развития, который обычно возникает из-за генетического изменения структуры соединительной ткани и хрящей.
У пациентов с этим заболеванием наблюдается выраженное искривление позвоночника, нарушение работы легких, скачки артериального давления. Из-за ослабленности организма человек может быть склонен к аллергическим реакциям простудным болезням.
- Килевидная деформация. Данная патология сопровождается разрастанием реберных хрящей. Грудина пациента при этом значительно выступает вперед, придавая ей характерную форму киля. По мере роста у ребенка с таким заболеванием может наблюдаться учащенное сердцебиение, быстрая утомляемость, одышка при физической нагрузке.
- Плоский тип искривления. Он вызван неравномерным развитием грудной клетки и уменьшением ее передней части. Изменений в органах при этом не наблюдается.
- Выгнутый тип деформации. Он может вызывать сбой в работе сердца, боли в груди, одышку.
Вследствие того, что грудная клетка зачищает сердце, легкие и печень, ее деформирование крайне негативно отображается на работе этих важных органов.
Нередко подобное заболевание имеет генетическое наследие, которое имеет риск передачи будущим поколениям. Иногда причиной подобной патологии служит ранее перенесенная травма, возникшая вследствие падения, удара, аварии и т.п.
Что происходит при деформации грудной клетки
В том случае, если у человека имеется деформация грудной клетки, это не только сказывается на внешнем виде груди, но и также становиться причиной следующих нарушений:
- Смещение сердца. Обычно данное явление наблюдается при врожденной деформации. В подобном состоянии миокард может функционировать с существенными нарушениями, имея склонность к стенокардии, брадикардии сердца и прочим заболеваниям.
- Развитие сколиоза, который может протекать в запущенных формах. В свою очередь, сколиоз становиться виновником ряда болезней спинных позвонков, увеличивает риск грыж. Человек в подобном состоянии не может поднимать тяжелое. Он нуждается в частом массаже, физиотерапии.
- Отсутствие мышц или их недоразвитость в области грудной клетки. Это делает больного физически более слабым.
- При выраженной деформации сердце и сосуды могут быть не защищены ребрами и находиться непосредственно под кожей.
Более того, в запущенных случаях болезни у человека часто наблюдаются проблемы с дыханием, которое может быть тяжелым и частым.
Возьмут ли в армию
То, берут ли в армию с таким заболеванием, во многом зависит от степени запущенности патологии, ее причины и наблюдающихся последствий.
Таким образом, если результаты обследования, осмотры врачей и анализы подтвердят, что деформация грудной клетки привела к нарушению дыхания второй степени, мужчина будет освобожден от срочной службы.
Само заболевание описано в «Расписании болезней», это официальный перечень недугов несовместимых с армией.
Важно понимать, что каждый конкретный случай индивидуален, поэтому человеку требуется пройти тщательную диагностику, УЗИ, выполнить рентген. При этом медикам следует учитывать не только степень деформации, но и также ряд нарушений, которые возникли у больного на фоне патологии
Польза военнослужащих с заболеваниями грудной клетки
Наша страна горда своей армией, однако чтобы она была боеспособной, в ее состав должны входить здоровые мужчины. При наборе юношей с тяжелым формами деформации грудной клетки армия не станет сильнее.
Согласно последним исследованиям и социологическим опросам было установлено, что 56 % людей считают, что юношам с деформацией грудной клетки не стоит служить в армии.
Симптомы
Симптоматическая картина зависит от того, какая область и вследствие чего подверглась деформированию. Общая симптоматика следующая:
- неестественное изменение формы (западание ребер во время вдоха или выступание грудины);
- сколиоз, кифоз;
- быстрая утомляемость, одышка, ослабленное дыхание, учащенное сердцебиение.
Первичная диагностика проводится по внешним признакам, сбору анамнеза, осмотру. Для уточнения и подтверждения используются инструментальные методики – рентген костей и суставов, которые позволяют определить степень деформированной области. Рентген органов грудной клетки, эхокардиография, электрокардиограмма позволяют диагностировать работу внутренних органов.
Для контроля за динамикой восстановительного процесса с определенной периодичностью выполняются контрольные рентгенографические снимки.
Информативным методом диагностики является компьютерная томография: показывает костные дефекты, смещения, степень сдавливания легких. Для получения наиболее точных данных о повреждении мягких тканей показана магнитно-резонансная томография.
При возникновении первых симптомов следует записаться на прием к врачу-травматологу или травматологу-ортопеду. Показана консультация врача-невролога при сдавливании сосудисто-нервного пучка и наличии паралитических явлений.
Каким-то образом предупредить развитие врожденной деформации не удастся. Профилактика может быть реализована только для недопущения приобретенного искривления.
Всем пациентам специалисты дают единую рекомендацию – вовремя начинать лечение
Важно, чтобы дети занимались спортом, что позволит создать вокруг позвоночного столба крепкий мышечный каркас.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Другие врачи
‹
Рецепт здоровья — имбирь с лимоном и мёдом: как приготовить имбирный лимонад?
Лечение килевидной грудной клетки
Многие люди считают, что исправить килевидную форму грудной клетки можно при выполнении специального комплекса упражнений или массажа. Но это большое заблуждение. Весь процесс восстановления можно разделить на два этапа – консервативное лечение и оперативное вмешательство.
Консервативное лечение включает в себя проведение лечебной гимнастики, массажа и прием обезболивающих и противовоспалительных средств. Такие методы позволяют улучшить кровообращение в организме, наладить обменные процессы и укрепить мышечный каркас грудной клетки.
Система Ферре
Самым известным и эффективным консервативным методом лечения такой деформации, как килевидная грудная клетка, является динамическая компрессионная система, которая была разработана детским хирургом Марсело Ферре. Она оказывает воздействие на грудную клетку определенного давления, что помогает восстановить нормальную форму грудины без неблагоприятных последствий.
Система применяется в основном для детей, так как в детском возрасте ребра ребенка состоят из хрящевой ткани. Далее, при росте и развитии хрящи превращаются в кости, и положительного эффекта такие упражнения не принесут.
Необходимо отметить, что консервативное лечение может улучшить лишь эстетический вид грудной клетки, но только в том случае, если проведение специальных процедур началось на ранних этапах развития килевидной деформации.
Хирургическое вмешательство используется только в самых крайних случаях, при которых возникает риск появления других серьезных заболеваний сердца или позвоночника.
Результат операции по Равичу
Во время операции врачи делают надрез в области молочных желез, и отсекают грудные мышцы в местах их прикрепления. Далее происходит резекция хряща и восстановление нормального положения грудной клетки. Такая схема хирургического вмешательства в медицинской практике называется операция по Равичу. Методика не дает возможности полностью устранить деформацию, но при этом наблюдается эстетический эффект.
На сегодняшний день известен еще один метод оперативного вмешательства – операция по Абрамсону. Суть операции заключается в подшивании специальных пластин к ребрам по бокам, что предотвратит дальнейшее развитие деформации. Далее специальными инструментами делается подмышечный канал и фиксируется еще одна пластина, которая крепится к уже подшитым фиксаторам.
В процессе операции создается как бы ободок, удерживающий грудную клетку. Он устанавливается на период до трех лет. В течение этого времени у пациентов происходит правильное формирование грудной клетки, что позволяет избежать подобных деформаций в дальнейшем.








