ВОПРОС: Елена Петровна, не нашла на сайте статьи про расширение межворсинчатого пространства в плаценте с участками образования тромбов. Что можете сказать? Это как-то лечится при условии хороших кровотоков и развития малыша в соответствии со сроками?
ОТВЕТ: На тему межворсинчатого пространства слишком много спекуляций, навязанных, в первую очередь, УЗИ-врачами, которые не имеют права оглашать диагнозы и давать рекомендации. Тем не менее, многие врачи злоупотребляют своими полномочиями.
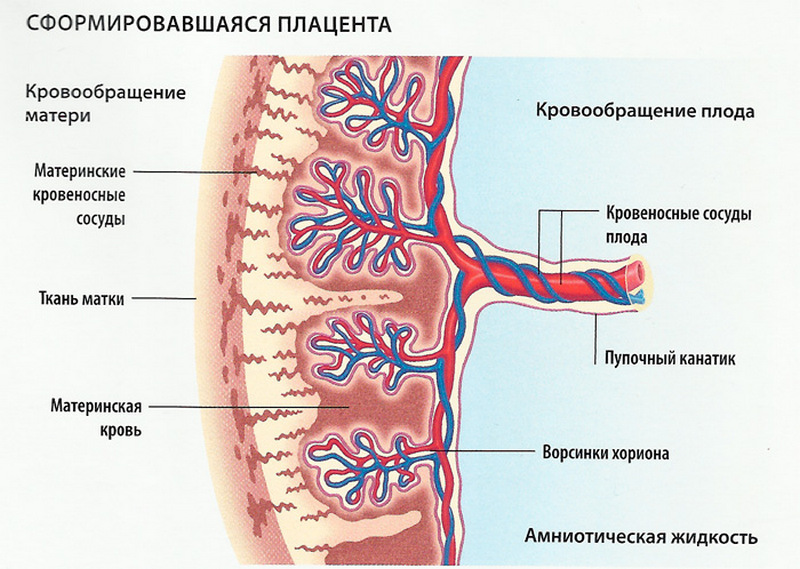
Межворсинчатое пространство – это пространство между хорионической и базальной пластинами плаценты, где происходит «состыковка» содержимого спиральных артерий и вен матки и ворсин хориона с имеющимися в них сосудами. Материнская кровь омывает ворсины хориона и возвращается в венозные сосуды. Это пространство может содержать около 150 мл крови, и его объем зависит от разных факторов, в том числе от кровяного давления матери. Обмен крови проходит каждые 2-3 минуты. Давление крови в спиральных артериях составляет около 70 ми рт. ст., но в межворсинчатом пространстве оно падает до 10 мм рт.ст.
Увидеть с помощью УЗИ это пространство можно в 8 недель беременности. Но важно понимать, что вплоть до 20 недель, когда плацента формируется и растет, происходит несколько стадий изменений межворсинчатого пространства. До сих пор нет четкого понимания механизмов этих изменений, поэтому до сих пор нет референтных значений нормы межворсинчатого пространства и кровотока в нем.
Межворсинчатое пространство изучается в случаях неправильного прикрепления плаценты, когда она прорастает в толщу эндометрия и миометрия матки.
Существует также несколько типов кровоснабжения плаценты, но эта тема не изучена полностью.
Таким образом, не важно, к чему придирается УЗИ-специалист. Часто эти придирки не будут иметь практического значения. Следим за состоянием ребенка и его ростом – это первоочередная задача любого врача, ведущего беременность.
Больше о беременности и родах в цикле моих вебинаров:
Беременность: от зачатия до родов
Зачатие и I-й триместр беременности
II триместр беременности + ToRCH инфекции
III триместр беременности. Подготовка к родам
Нормальное развитие беременности и течение самих родов во многом зависит от того, в каком состоянии находится плацента. Именно она ответственна за питание малыша и снабжение его кислородом. Поэтому за этим органом врачи ведут наблюдение на протяжении всей беременности.
Регулярное проведение УЗИ позволит вовремя выявить те или иные отклонения и предпринять соответствующие меры. В ходе исследования определяется местоположение детского места, степень его зрелости, структура.
И если женщине говорят, что наблюдается неоднородная структура плаценты, это, естественно, вызывает тревогу и беспокойство. И это неудивительно, ведь плацента помимо питания и дыхания, выполняет роль защитника от инфекций, поставщика необходимых гормонов и транспортировщика продуктов жизнедеятельности ребенка в утробе матери.
Содержание
Отчего бывает неоднородная плацента?
Не всегда неоднородность плаценты является поводом для беспокойства. В ряде случаев такое ее состояние считается нормой. Плацента окончательно формируется к 16 неделе. И после этого до 30 недели структура плаценты не должна меняться. И беспокоиться нужно, если именно в этот период врач обнаруживает изменения в ее структуре.
Поводом для обеспокоенности выступает структура плаценты повышенной эхогенности и обнаружение в ней различных включений. В этом случае неоднородная структура органа говорит о нарушении ее нормального функционирования.
Причиной этих нарушений могут быть инфекции, присутствующие в организме женщины. Негативно влияют на развитие плаценты курение, алкоголь, анемия и некоторые другие факторы. В результате неоднородности плаценты может нарушиться кровоток между матерью и ребенком, от чего пострадает последний. Вследствие может замедлиться и даже полностью остановиться развитие плода.
Если же изменения в строении плаценты обнаружены после 30 недель, это означает, что все нормально и идет как положено. Иногда даже на 27 неделе изменения считаются нормой, если при этом нет никаких отклонений в развитии плода.
Встречается в заключениях УЗИ запись «структура плаценты с расширением МВП». МВП – это межворсинчатые пространства, место в плаценте, где происходит обмен веществ между кровью матери и ребенка. Расширение этих пространств связано с необходимостью увеличения площади обмена. Существует несколько вариантов расширения МВП, но все они не связаны с развитием фетоплацентарной недостаточности. При таком диагнозе нет необходимости в дополнительных исследованиях.
Неоднородная структура плаценты с кальцинатами – еще один вариант нарушения структуры плаценты. При этом опасность представляют не кальцинаты как таковые, а их наличие. Они мешают плаценте выполнять свои функции в полной мере.
Структура плаценты с мелкими кальцинатами на поздних сроках беременности не является поводом для беспокойства. Это скорей говорит о старении плаценты, что после 37 недели является вполне нормальным явлением. В 50% случаев после 33 недели в плаценте обнаруживаются кальцинаты.
 Степень зрелости плаценты и ее структура
Степень зрелости плаценты и ее структура
Плацента хорошо видна на УЗИ, начиная с 12 недели. В этот период ее эхогенность схожа с эхогенностью миометрия. На степени зрелости 0 отмечается гомогенная структура плаценты, то есть однородная, ограниченная гладкой хориальной пластиной.
Уже на степени 1 структура плаценты теряет свою однородность, в ней появляются эхогенные включения. Структура плаценты 2-й степени отмечается появлением эхопозитивных участков в форме запятых. И степень 3 характеризуется усилением кальцификации плаценты.
Плацента – важный орган женского организма, который способствует транспортировке питательных веществ плоду и обеспечивает достаточным количеством кислорода. Итоговое формирование органа происходит на 6 неделе беременности, поэтому неоднородная структура плаценты не должна беспокоить маму.
Нормы и отклонения
Что значит неоднородная структура плаценты? В процессе вынашивания ребенка плацента меняет структуру и характеризуется степенью зрелости на определенном сроке. Бывает и такое, что вторая стадия зрелости наступает раньше 34 недели. Это не свидетельствует о беспокойном развитии беременности.
Структура. Состояние органа прослеживается отчетливо на 12 неделе. Однородная структура плаценты характеризуется гладким хоральным покрытием. Показатель относится к нулевой степени и свидетельствует о гомогенности.
Толщина. С помощью ультразвукового обследования определяется толщина органа. До 32 недель она увеличивается и в норме составляет не более 30 мм. Стремительное утолщение или наоборот уменьшение свидетельствует о процессе преждевременного старения органа. Причинами являются: не соответствие резус-фактора, развитие инфекционного заболевания, сахарный диабет женщины.
Показателями неоднородности могут быть включения различной природы, участки эхонегативного состояния. Они свидетельствуют о нарушении в функционировании плацентарного органа. Неоднородная плацента с гиперэхогенными включениями говорит о серьезных нарушениях, которые влияют на развитие ребенка.
При осмотре уделяют большое внимание толщине плаценты на 20 неделе беременности. Нормальный показатель составляет от 1,5 см до 5 см. Если плацентарный орган тонкий и составляет менее 1,5 см, то существует риск недоразвитости плода. Но это явление встречается достаточно редко.
Диагностика
Процедура УЗИ – важный этап контроля состояния организма в период беременности. Диагностика позволяет обнаружить формирование и скопление кальцинатов, опухолей и угрозу отслоения.
Степени неоднородности:
- 1 степень. Однородность заметно утрачивается. Появляются характерные изменения в структуре;
- 2 степень. Формирование участков, похожие на запятую;
- 3 степень. Значительно усиливается процесс отложения солей на мертвых частях тканей. Происходит кальцификация.
В процессе прохождения УЗИ, с точностью до миллиметра, определяется место крепления плаценты в матке. Начиная с 10 недели, врач фиксирует факт расположения плода. Третья по счету процедура осмотра показывает этап развития ребенка и выявляет начальные патологии.
Метод ультразвукового обследования позволяет выявить не только изменения эмбрионального органа, но и определить толщину, точное расположение, стадию зрелости. Так как итоговое развитие складывается на 16 недели вынашивания, то вплоть до 8 месяца структура не должна меняться.
Практика проведения осмотра УЗИ включает случаи расширения межворсинчатого пространства. МВП – пространство в эмбриональном органе, где происходит метаболизм между матерью и плодом. По мере роста ребенка объем потребляемых питательных веществ увеличивается.
Своевременная диагностика позволяет обнаружить кальцинаты на мертвых тканях. Это обычное явление, связанное с естественным старением эмбрионального органа. Врач держит под контролем объем формирования солей. После 33 недели вынашивания количество кальцинатов может резко увеличиться. Скорость роста и развития ребенка должна соответствовать степени изношенности плаценты. Только в этом случае беспокоиться не стоит.
Причины и симптомы
Основными причинами неоднородности плаценты могут быть инфекционные болезни, даже те что были ранее, либо негативные последствия употребления алкоголя в большом количестве и курение. Это приводит к нарушению притока крови от матери до ребенка. Наступает кислородное голодание плода или замирание процесса беременности. Яркий симптом – изменение в шевелении ребенка внутри. Отказ от курения и алкоголя снижает риск возникновения дефекта плаценты
Если изменения, происходящие в строении, обнаруживаются врачом на 30 неделе, этот факт является нормой в развитии. Главное условие – отсутствие серьезных отклонений у плода. Причины неоднородности, это чаще всего совокупность неправильных действий матери, включая нервные переживания. Чем комфортнее, спокойнее будет матери, тем лучше самочувствие будущего младенца. Психоэмоциональное состояние определяет состояние женского организма.
Следует воздерживаться от контактов с больными людьми, так как можно заразиться инфекционным заболеванием. А это ещё один негативный фактор ведущий к неправильному развитию структуры.
20 — 27 неделя. Неоднородная структура плаценты в 20 недель – распространённое явление среди мам. В случае негативного изменения состояния органа, процедура УЗИ сразу сообщит о начальной стадии патологии. Плацента может оставаться неоднородной до 27 недели, после достигнутого срока она нормализуется. Не стоит впадать в панику, каждый индивидуальный организм со своими особенностями развития.
30-32 неделя. По достижению срока в 30 недель структура органа должна стать однородной. Если на сроке 30-32 недели структура остается неоднородной, то это свидетельствует о наличии патологии в женском организме. Неоднородная плацента на 32 неделе говорит о серьезной патологии, протекающей в организме.
Лечение и роды
Полное восстановление однородности с помощью лекарств невозможно. Отсутствие стресса и беспокойств оказывает благоприятное воздействие на весь период беременности.
Неоднородная плацента при беременности напрямую связана с гипоплазией и гиперплазией. Врач назначает прием лекарственных препаратов для улучшения тонуса матки, кровообращения и надлежащей доставки кислорода плоду. Как дополнительный метод – здоровый образ жизни и отказ от вредных привычек. Прохождение УЗИ до наступления срока родов также необходимый аспект контроля состояния здоровья.
Лечение неоднородности плаценты:
- исключение стрессов и депрессии;
- снижение тонуса, гипоксии;
- терапия заболеваний: гипоплазии и гиперплазии;
- родоразрешение.
Женщине следует строго соблюдать рекомендации врача и принимать лекарственные препараты, если они были назначены. Контроль за развитием плода должен проходить на всех этапах вынашивания. Если соблюдать правила и вести здоровый образ жизни, то опасаться за будущего ребёнка и роды не стоит.
Тактика ведения родов при плацентарной недостаточности назначается лечащим врачом исходя из состояния организма женщины. Преждевременное старение плацентарного органа – ненормальный показатель, который внушает опасения даже врачу. При правильном лечении проблема исправима.
Кальцинаты
Кальцинаты – солевые образования, которые откладываются на участках отмерших тканях органа. Плацентарный орган содержит множественные кровеносные сосуды. По ним происходит транспортировка жизненноважных веществ к будущему ребенку. В случае спазма сосуда или выхода из строя, приводит к отмиранию участка. На мертвых участках ткани образуются кальциевые солевые отложения.
К отложению кальцинатов в плаценте могут привести:
- патологический процесс матки;
- анемия в тяжелой стадии;
- гестоз и его проявления;
- инфекция и болезни хронического характера;
- болезни, полученные половым путем;
- вредные привычки.
Для того чтобы беременность протекала положительно, требуется периодическое прохождение осмотра у врача. Современным способом наблюдения процесса выступает ультразвуковой метод, то есть УЗИ. С его помощью выявляется патология на ранних сроках и обнаружение кальцинатов на участках.
Симптомы. В случае единичного отложения кальцинатов, женщина не почувствует дискомфорта. Это не навредит будущему ребенку. Если на отмерших тканях формируются множественные очаги солевых отложений, это серьезно вредит плоду. При сильном явлении женщина замечает изменение характера поведения ребёнка внутри. Он становится слишком активным или наоборот затихает. Нарушенная работа приводит к невыполнению надлежащих функций жизнеобеспечения. Ребенок не дополучает кислород. В тяжелых случаях наступает гибель плода внутри женского организма.
Лечение. Полностью удалить солевые отложения внутри организма невозможно. Для начала врач устанавливает конкретную причину появления солей и пытается ликвидировать возможность рецидива. Если соли были замечены на позднем периоде беременности, а их количество мало, то назначаются периодические обследования роженицы. Врач контролирует ситуацию с помощью УЗИ, наблюдает за неоднородной плацентой с кальцинатами. Осмотр выявляет большое количество очагов солей, но при этом функционирование плацентарного органа может проходить без нарушений. Если плод продолжает получать необходимые жизненные вещества, то прием терапевтических препаратов не требуется.
Осложнения. В случае выявления нарушения функций, если страдает плод от того что недополучает кислород и питание, врач назначает соответствующее лечение. Оно включает прием лекарственных препаратов, которые нормализуют кровообращение, а также витамины. Дополнительными лекарственными средствами в лечении являются стимуляторы метаболического процесса.
Требуется пристальное наблюдение за структурой плаценты во время беременности. Также не стоит забывать про нормальное, комфортное развитие плода внутри организма матери. По его поведению, самочувствию делаются выводы о нормальном процессе вынашивания.
Плацента является ценнейшим органом женского организма во время беременности. Главными функциями ее является доставка плоду необходимое количество питательных веществ и обеспечение его кислородом. Нормальное течение беременности, а также роды напрямую зависят от состояния развития детского места. Кроме того, эмбриональный орган выполняет защитные функции, предотвращая попадание к ребенку различных инфекций, и следит за снабжением его достаточным количеством гормонов, которые позволяют плоду расти и развиваться.
Диагностика состояния плаценты крайне важна и должна проводиться на протяжении всей беременности с помощью ультразвукового исследования (УЗИ).
Этот метод позволяет своевременно обнаружить какие-либо отклонения в развитии эмбрионального органа. И чем быстрее обнаружены патологии, тем больше шансов на успешное лечение. С помощью УЗИ доктора определяют , ее структуру, местоположение, . В ходе такого исследования будущей матери может быть поставлен диагноз — неоднородная структура плаценты.
Причины неоднородности
В большинстве случаев неоднородная структура эмбрионального органа не должна быть поводом для беспокойства, т.к. является нормой. Окончательное формирование плаценты приходится на , после чего вплоть до тридцатой недели ее структура должна находиться неизменной. И если в это время в структуре детского места происходят какие-либо изменения (доктор может обнаружить эхонегативные участки, или другие включения), то эти изменения могут стать поводом к серьезным нарушениям функционирования плаценты.

Основными причинами таких нарушений может стать наличие в организме роженицы какой-либо инфекции или последствия употребления спиртных напитков, анемия, курение и т.д. Неоднородная структура плаценты может спровоцировать нарушение кровотока между беременной и плодом, результатом чего станет замедление внутриутробного развития ребенка, тяжелые роды. Если во время УЗИ после обнаружены изменения структуры детского места, то в этом нет ничего страшного, а беременность протекает нормально. Иногда нормой считаются изменения плаценты, которые выявлены на , это при условии, что ребенок продолжает развиваться в полной мере и согласно своему сроку. При исследовании ультразвуком могут быть обнаружены следующие явления, связанные с нарушением структуры детского места:
- Структура плаценты с расширением МВП (межворсинчатые пространства). МВП называется место в эмбриональном органе, где между роженицей и плодом происходит обмен веществ. С развитием беременности ребенок требует все больше питательных веществ для своего роста и поддержки функций жизнедеятельности. Чтобы обеспечить его потребности происходит увеличение МВП. Расширение данного пространства не приводит к , но и не исключает его. Дополнительные исследования при расширении МВП не проводятся.
- Неоднородная структура детского места с кальцинатами. Данные скопления солей кальция мешают эмбриональному органу выполнять свои функции достаточно эффективно. Как правило, кальцинаты выявляют в плаценте после (в 50% случаев). На более поздних сроках (после 37 недели) наличие кальцинатов не представляют какой-либо угрозы для беременности, т.к. это связанно с естественным старением плаценты.
Лечение
Неоднородная структура детского места может быть связанна с или , а также ее . В этом случае могут быть назначены дополнительные исследования, такие как допплер, кардиотокография.
Полное восстановление неоднородной структуры плаценты невозможно. Однако, существуют медикаментозные средства, которые нормализуют тонус матки, доставку кислорода, улучшают кровообращение. Также положительное действие оказывают отсутствие стрессовых ситуаций, всевозможных беспокойств. А залогом нормального течения беременности является своевременное проведение необходимой диагностики, правильное питание и здоровый образ жизни.
Плацента является одним из самых важных временных органов беременности. Еще несколько десятков лет назад функцию плаценты можно было оценить лишь косвенно — по состоянию самого плода. Если плод в порядке, значит и плацента работает хорошо. С развитием медицины и, особенно, ультразвуковой диагностики, стало возможным исследовать плаценту внутриутробно.
Что такое гиперплазия плаценты?
Гиперплазия — это древнегреческое слово, означающее «чрезмерное развитие», «увеличение». Этот термин применим к любому органу человеческого тела. В случае с плацентой термин гиперплазия обычно подразумевает увеличение ее толщины, массы и окружности. Однако на ультразвуковом сканировании возможно точно измерить только толщину плаценты, поэтому отталкиваются именно от этого показателя. Хочется отметить, что единичное ультразвуковое исследование неправомочно ставить диагноз гиперплазии плаценты. Необходимо динамическое наблюдение беременной, мнение нескольких врачей, расширенные исследования. Тем более недопустима самостоятельная оценка результатов УЗИ.
Гиперплазия или диффузное утолщение плаценты подразумевает ее отек, а также компенсаторное увеличение количества структурных единиц. Причин тому несколько:
- Инфекции. Это, пожалуй, самая частая причина утолщения плаценты. Бактерии, вирусы и другие чужеродные агенты могут проникать в полость матки, околоплодные оболочки и воды как восходящим путем из влагалища, так и с током крови из других очагов. Плацента редко инфицируется изолированно. Воспаление детского места называется плацентит и очень часто он сочетается с воспалением плодных оболочек и внутриутробным инфицированием плода. При развитии воспалительного процесса происходит отек плаценты и кажущееся увеличение ее толщины.
- Иммунологический конфликт матери и плода, например по резус-фактору. В этом случае картина будет сходна инфекционному процессу, только поражают ткань плаценты не вирусы и бактерии, а антитела матери. Говоря простым языком, в этом случае организм матери пытается убить плод и все временные органы беременности, принимая их за чужеродные.
- Тяжелый или длительно текущий гестоз. При гестозе повышается артериальное давление, появляется белок в моче и нарастают отеки, в том числе и скрытые. К таким скрытым отекам относится и отек плаценты. Кроме этого, гестоз поражает сосудистую сеть плаценты, также приводя к отеку.
- Тяжелая анемия у матери. При падении уровня гемоглобина ниже 80 г/л плод начинает испытывать кислородное голодание. В этом случае плацента начинает расти компенсаторно, чтобы увеличить площадь газообмена и таким образом помочь плоду.
- Природная особенность. Не нужно исключать возможность увеличения плаценты просто как варианта развития. Часто у крупных детей бывают массивные плаценты, или эта особенность передаются в поколениях.
Очень часто утолщение плаценты сочетается с многоводием или маловодием, а так же расширением межворсинчатых пространств (МВП) плаценты. В первых двух случаях это дополнительные проявления инфекции или иммунного конфликта. Расширение МВП говорит о том, что плацента пытается компенсировать свою функцию. Изолированное расширение МВП не является диагнозом, а лишь может подразумевать инфекционный процесс, анемию, фетоплацентарную недостаточность или просто особенность развития.
Симптомы и диагностика гиперплазии плаценты

Плацента лишена болевой иннервации, поэтому при начальных признаках ее поражения ничего не беспокоит беременную. Обычно основные симптомы появляются спустя недели и даже месяцы.
- Основными симптомами нарушения функции плаценты являются признаки кислородного голодания плода: задержка его роста, нарушение плодово-маточных кровотоков, острая гипоксия. Женщина отмечает уменьшение шевелений плода, снижение его активности. Врач при осмотре обращает внимание на снижение темпов роста живота беременной, плохие показатели сердцебиения или кардиотокографии.
- Проявления инфекционного процесса также могут выступать как основные жалобы. Беременная жалуется на повышенную температуру, слабость, головные и мышечные боли, ознобы, выделения из половых путей. Часто при расспросе женщина вспоминает про недавнее обострение хронического воспалительного процесса (отит, синусит, пиелонефрит) или острое заболевание (ОРВИ, грипп, ангина, тромбофлебит).
При обнаружении утолщения плаценты на очередном УЗИ необходимо выполнить так называемый диагностический поиск — ряд обследований для выявления возможных причин:
- Общий анализ крови, мочи и биохимию крови для поиска воспалительных изменений, а также определения уровня гемоглобина и ферритина.
- Посев и мазок из влагалища, исследование на инфекции передающиеся половым путем и группу TORCH.
- Определение уровня антител к резус-фактору и группам крови для исключения резус-сенсибилизации.
- Кровь на глюкозу.
- Консультации терапевта и кардиолога для исключения гестоза, инфекциониста в сложных случаях внутриутробного инфицирования.
Постоянный КТГ-мониторинг и ультразвуковая допплерометрия плода входят в протоколы наблюдения таких беременных.
Гиперплазия плаценты: последствия для мамы и малыша
Так как плацента является временным органом для существования плода, то и последствия нарушения ее функций сказываются в основном на ребенке:
- хроническая ;
- задержка роста плода;
- острая гипоксия плода;
- внутриутробная гибель плода;
- преждевременные роды .
Опасность для матери составляет не столько сама гиперплазия плаценты, сколько причина, вызвавшая ее. Гестоз и эклампсия, инфекционный процесс, тяжелая анемия безусловно грозят здоровью и жизни женщины.
Лечение утолщения плаценты

Терапия гиперплазии плаценты заключается в лечении непосредственной причины, вызвавшей данное осложнение:
- Антибактериальная и противовирусная терапия в случае инфекции.
- Лечение гестоза, а также скорейшее родоразрешение.
- Лечение резус-конфликта, заключающееся в периодическом внутриутробном переливании крови плоду и плазмаферезе матери. В этом случае также показано максимально скорое родоразрешение с обязательной профилактикой резус-конфликта антирезусными иммуноглобулинами в следующей беременности.
- Терапия препаратами железа анемии у беременной женщины, а также переливание эритроцитарной массы в случае снижения гемоглобина ниже 75 г/л.
Учитывая нарушенную функцию плаценты, показано применение различных препаратов, улучшающих плацентарный кровоток: Курантил, Актовегин, Пирацетам, Пентоксифиллин.
Александра Печковская, акушер-гинеколог, специально для сайт
Полезное видео:
- Авторы
- Резюме
- Файлы
Л.А. Никулин, Н.В. Бойко, А.В. Поморцев, М.Г. Кулагина Одной из важнейших проблем современной перинатологии является прогрессирующий рост инфекционной патологии у плода и новорожденного. Целью данной работы являлась комплексная ультразвуковая оценка фето-плацентарной системы у беременных с высоким инфекционным индексом для прогнозирования степени тяжести внутриутробного инфицирования у новорожденного. Обследовано 123 беременных в сроке гестации 30-36 недель. В зависимости от тяжести состояния все новорожденные ретроспективно были разделены на 4 группы. В контрольную (1 группа) вошли новорожденные от матерей с неосложненной беременностью, состояние ребенка при рождении удовлетворительное. В основную (1 – 4 группы) вошли новорожденные от матерей с высоким инфекционным индексом, с локальными или генерализованными проявлениями внутриутробной инфекции. В результате проведенного исследования выявлены эхографические маркеры амнионита, плацентита и собственно инфекционного поражения плода, которое наиболее значимо для прогнозирования рождения ребенка с ВУИ. Патологические показатели биофизической активности, допплерометрия отражают системные нарушения в состоянии плода, его дисстресс. Таким образом, чем больше эхографических маркеров внутриутробного инфицирования встречается у плода, тем более вероятно рождение ребенка с признаками ВУИ.  442 KB
442 KB
Одной из важнейших проблем современной перинатологии является прогрессирующий рост инфекционной патологии у плода и новорожденного. В структуре заболеваемости новорожденных внутриутробные инфекции (ВУИ) занимают второе место после гипоксии и асфиксии в родах .
В структуре перинатальной смертности удельный вес ВУИ достигает 65,6% . В настоящее время насчитывается более 2500 возбудителей, способных вызывать внутриутробное инфицирование плода, при этом количество их постоянно пополняется . Чаще диагностируется смешанное инфицирование вирусно-бактериальной, вирусно-вирусной природы и их различные ассоциации с трихомонадами и дрожжевыми грибами рода Candida .
Возбудители этих инфекций обладают прямым и непрямым действием на фето-плацентарную систему. Дегтярев Д.Н. и соав. (1998) утверждают, что чем меньше гестационный возраст плода, тем более выражена альтерация тканей. В результате этого основным клиническим проявлением инфекции плода, возникающих на ранних сроках беременности являются пороки развития . По мере увеличения сроков беременности в клинической картине инфекционного заболевания плода начинают преобладать симптомы классического системного воспаления, обусловленные выраженной пролиферацией и экссудацией, что проявляется в виде гепатита, пневмонии менингита, энтероколита и других заболеваний .
Непрямое воздействие возбудителей на фето-плацентарную систему приводит к таким осложнениям беременности как угроза прерывания, внутриутробная гипоксия плода, ЗВУР, метаболические нарушения без специфических клинически признаков ВУИ .
Учитывая неспецифичность клинических проявлений ВУИ во время беременности, диагностика ее затруднена и возможна лишь в результате сочетания клинических и лабораторно-инструмен-
тальных методов исследования . Метод ультразвуковой диагностики является доступным, высоко информативным, не инвазивным и позволяет провести эхографическую оценку структурной патологии плода, плаценты, амниона, а также определить степень гемодинамических нарушений фето-плацентарного комплекса у беременных с высоким инфекционным индексом .
Целью данной работы является комплексная эхографическая характеристика функциональной системы «мать — плацента — плод» при внутриутробном инфицировании, что необходимо для оптимизации тактики ведения беременной, а также позволит прогнозировать степень тяжести внутриутробного инфицирования у новорожденного.
Материалы и методы
Под наблюдением находились 123 беременных женщины, которым проводились все необходимые клинико-лабораторные обследования, а также ультразвуковое исследование в сроке 30-
36 недель гестации. В зависимости от выраженности ВУИ и степени тяжести состояния все новорожденные разделены на 4 клинические группы.
1 группа (n=40) — контрольная, новорожденные от матерей с неосложненной беременностью, состояние ребенка при рождении удовлетворительное. 2-я группа (n=30) — состояние ребенка при рождении удовлетворительное или средней степени тяжести с локальными проявлениями ВУИ в виде пиодермии, ринита, отита, конъюнктивита, пневмонии. 3-я группа (n=25) — состояние ребенка при рождении тяжелое или средней степени тяжести с ухудшением в раннем неонатальном периоде с локальными формами ВУИ в виде пневмонии, энтероколита, менингита, фетального гепатита и др. заболеваний. 4-я группа (n=28) — состояние ребенка при рождении тяжелое или крайней степени тяжести с генерализованными или локальными проявлениями ВУИ, потребовавшими проведения искусственной вентиляции легких. Матери детей 2-4 групп имели высокий инфекционный индекс.
Таблица 1.
Комплексное ультразвуковое исследование фетоплацентарной системы включало в себя: определение биофизического профиля плода, допплерометрическое исследование, оценку параметров кардиотокографии, что осуществлялось на аппарате «LOGIQ 5 EXPERT» по общепринятой методике. Биофизический профиль плода оценивали по шкале А.М. Vintzeleos et al.,1983, включающей следующие параметры: дыхательное движение, двигательную активность, тонус плода, объем околоплодных вод, структуру плаценты, нестрессовый тест.
Фетометрия позволила установить соответствие размеров плода гестационному сроку, диагностировать задержку внутриутробного развития.
При исследовании сердечной деятельности плода использовали шкалу Фишера, 1976., основными показателями которой были: базальная частота сердечных сокращений, амплитуда осцилляций, частота осцилляций, акцелерации, децелерации. Критерии состояния плода следующие: 8 — 10 баллов — нормальное состояние; 5 — 7 баллов — сомнительное; 0 — 4 балла — неудовлетворительное.
Таблица 2. Заболеваемость беременных урогенитальными инфекциями
Диагностическими критериями нарушения маточно-плацентарного и плодово-плацентарного кровотока при доношенной беременности считали следующие числовые значения СДО: в артерии пуповины 3,0 и выше, а также нулевые и отрицательные значения диастолического кровотока; в маточных артериях 2,4 и выше; в аорте плода 8,0 и выше; для средней мозговой артерии менее 4 и более 7 у.е. .
Для оценки степени нарушений маточно-плацентарно-плодовой гемодинамики пользовались шкалой А.Н. Стрижакова (1991).
I А степень — изолированное нарушение кровотока в маточных артериях; I Б степень — изолированное нарушение кровотока в артерии пуповины; II степень — сочетанное нарушение кровотока в маточных артериях и артерии пуповины; III степень — критическое нарушение плодового кровотока, характеризующееся нулевым или ретроградным диастолическим компонентом в артерии пуповины.
Результаты исследований
На основании ранее проведенных исследований выделяют 3 группы эхографических маркеров внутриутробного инфицирования: 1) маркеры внутри-утробного инфицирования плаценты (плацентит); 2) маркеры внутриутробного инфицирования околоплодных вод (амнионит); 3) маркеры внутриутробного инфицирования плода (инфекционные фетопатии).
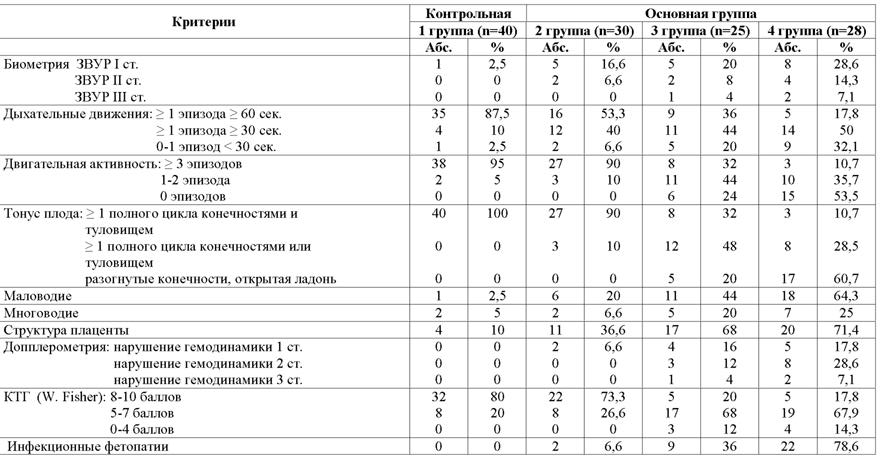
По данным ультразвукового исследования структурной организации плаценты получены следующие результаты. В контрольной (первой) группе нарушения зарегистрированы у 4 (10%) женщин, из них у 2 (5%) отмечалось преждевременное созревание плаценты, которое регистрировалось с 33 недель, и у 2 (5%) — расширение межворсинчатого пространства, что связано с низким артериальным давлением в период плацентации. Сочетания признаков не отмечалось. Во второй клинической группе преждевременное созревание плаценты зарегистрировано в 5 (16,6%) случаях, увеличение толщины плаценты в 2 (6,6%) случаях, расширение межворсинчатого пространства в 6 (20%) случаях.
В 4 (13,3%) случаях отмечалось сочетание признаков. В третьей клинической группе преждевременное созревание плаценты выявлено у 9 (36%) женщин, а незрелость плаценты (I степень) у 2 (8%) женщин. Увеличение толщины плаценты отмечалось у 6 (24%) женщин, расширение межворсинчатого пространства у 9 (36%) женщин. Сочетание признаков наблюдалось в 12 (48%) случаях. В 4 клинической группе преждевременное созревание плаценты отмечалось у 12 (42,8%) женщин, незрелость плаценты у 5 (17,8%) женщин, увеличение толщины плаценты у 10 (35,7%) женщин, расширение межворсинчатого пространства у 15 (53,6%) женщин. Количество сочетания признаков увеличилось до 19 (67,8%) случаев, причем, наиболее частыми сочетаниями были преждевременное созревание плаценты и расширение межворсинчатого пространства (вне зависимости от клинических групп). Кроме того, в 4 группе у 6 (21,4%) пациентов плацента была кистозно изменена, в двух случаях (7,1%) отмечено формирование псевдокист.
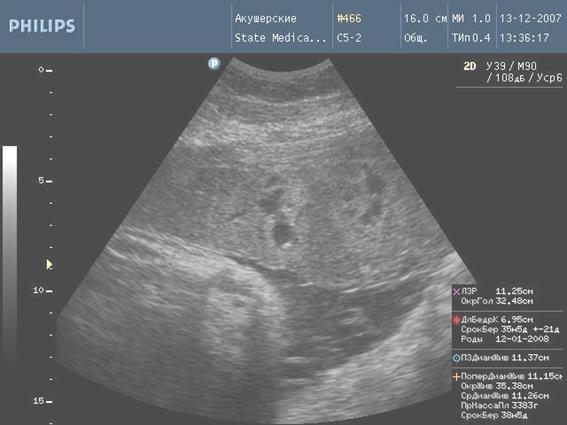
Рис. 1. Формирование псевдокист
При оценке объема и качества околоплодных вод были выявлены следующие закономерности. В контрольной группе данная патология определялась у 6 (15%) пациентов, из них у 1 (2,5%) в виде умеренно выраженного маловодия, у 2 (5%) — в виде умеренно выраженного многоводия, гиперэхогенные включения в околоплодных водах зарегистрированы у 3 (7,5%) пациентов. Сочетания признаков не выявлено. В основных группах патология околоплодных вод обнаружена у 63 (75,9%) пациентов. Так, во 2 клинической группе маловодие выявлено у 6 (20%) женщин, многоводие — у 2 (6,6%) женщин, гиперэхогенные включения отмечались у 8 (26,6%) женщин. Сочетание признаков зарегистрировано в 5 (16,6%) случаях. В 3 клинической группе маловодие наблюдалось в 11 (44%) случаях, многоводие в 5 (20%) случаях, гиперэхогенные включения в 9 (36%) случаях. Кроме того,
в 2 (8%) случаях было зарегистрировано наличие амниотических тяжей, свободно располагающихся в амниотической полости. В 4 клинической группе маловодие выявлено у 18 (64,3%) беременных, многоводие у 7 (25%) беременных; наличие гиперэхогенных включений и амниотических тяжей в 12 (42,8%) и 4 (14,3%) случаях соответственно. Кроме того, в основных группах многоводие с множественными гиперэхогенными включениями сочеталось в 26 (31,3 %) случаях, у 4 (4,8 %) беременных многоводие сочеталось с амниотическими тяжами.
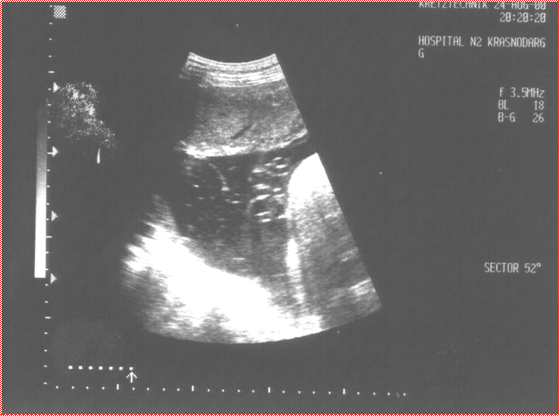
Рис. 2. Эхографический маркер внутриутробного инфицирования околоплодных вод (свободно расположенный амниотический тяж)
При ультразвуковом исследовании у плодов с инфекционными фетопатиями обнаружены следующие эхографические особенности. Расширение чашечно-лоханочной системы выявлено у 4 (14,3%) плодов 4-ой группы и у 2 (8%) плодов третьей группы (рис. 3), вентрикуломегалия у 4-х (14,3%) плодов 4 группы и у 2 (8%) плодов 3 группы (рис. 4), гепатомегалии у 5 (17,8%) плодов 4 группы и у 2 (8%) плодов в 3 группе. Кардиомегалия с гидроперикардом зарегистрированы у 2-х (7,1%) плодов 4 группы. Отмечено появление линейных гиперэхогенных включений в перивентрикулярных зонах головного мозга плода в 4 (14,3%) случаях в 4 клинической группе, в 2 (8%) случаях в 3 клинической группе и в 1 (3,3%) случае во 2 группе. Кисты в сосудистых сплетениях головного мозга плода обнаружены в 2 (7,1%) случаях в 4 группе, в 1 (4%) случае в 3 группе и в 1 (3,3%) случае во 2 группе. Патологическое расширение петель толстого кишечника зарегистрировано у 2 (7,1%) плодов 4 группы и у 1 (4%) плода в 3 группе. Асцит выявлен у 1 (3,6%) плода 4 группы. Таким образом, наибольшее число инфекционных фетопатий было выявлено у беременных 4 клинической группы.
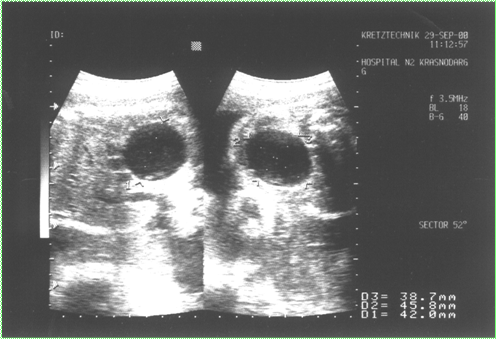
Рис. 3. Эхографический маркер внутриутробного инфицирования плода (правосторонняя пиелоэктазия)
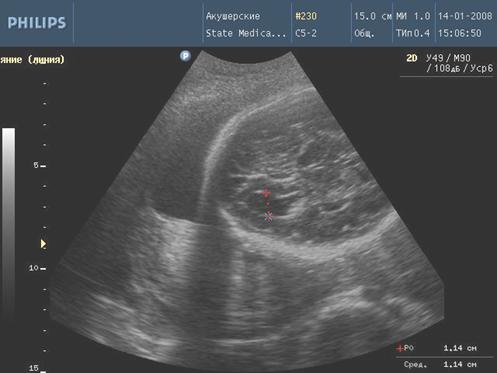
Рис. 4. Вентрикуломегалия
Исследования биофизической активности плода выявили следующие результаты. При оценке дыхательной активности плода в 1 клинической группе максимальная продолжительность одного эпизода дыхательных движений более 60 секунд определена у 35 (87,5%) плодов. У 5 (12,5%) отмечалось снижение дыхательной активности, из них у 4 (10%) продолжительность составила от 30 до 60 сек. и у 1 (2,5%) отмечалось резкое снижение данного параметра. В этой группе адекватная двигательная активность сохранялась у 38 (95%) плодов, небольшое снижение двигательной активности зарегистрировано у 2 (5%) плодов. Тонус у плодов был удовлетворительным в 100% случаев.
Во 2 клинической группе снижение дыхательной активности наблюдалось у 14 (46,6%) плодов, из них у 2 (6,6%) она не регистрировалась вообще. Снижение тонуса и двигательной активности отмечалось одномоментно у 3 (10%) плодов.
В 3 клинической группе снижение дыхательной активности наблюдалось у 16 (64%) плодов, из них у 11 (44%) продолжительность одного эпизода дыхательных движений составила от 30 до 60 сек., а у 5 (20%) плодов — менее 30 сек. В 4 группе в 82,1% случаев отмечалось снижение дыхательной активности, у 9 (32,1%) плодов — резкое снижение данного параметра. Тонус и двигательная активность плода являются наиболее точными маркерами тяжести внутриутробного страдания плода. Так в 3 клинической группе снижение данных показателей отмечалось у 17 (68%) плодов, в 4 группе — у 25 (89,2%) плодов, причем отсутствие общей двигательной активности за время наблюдения определялось у 6 (24%) плодов 3 группы и у 15 (53,5%) плодов 4 группы.
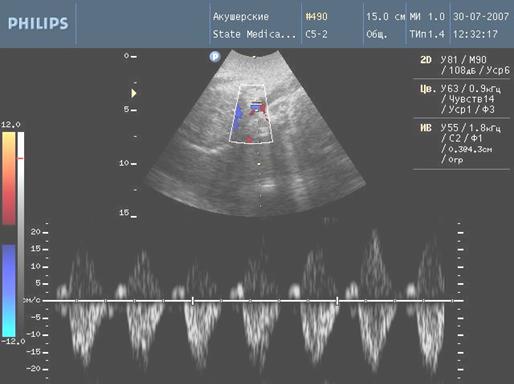
Рис. 5. Нарешение гемодинамики III ст. (ретроградный кровоток)
С целью изучения особенностей гемодинамических нарушений в фетоплацентарном комплексе у беременных с высоким инфекционным индексом были использованы значения систоло-диастоли-
ческого отношения (СДО) в маточных артериях, артерии пуповины и средней мозговой артерии.
Таблица 3. Средние значения СДО в изучаемых сосудах
Сравнительный анализ полученных результатов показал, что чем более выражены инфекционные осложнения у новорожденных, тем чаще имеет место повышение сосудистой резистентности в артериях пуповины и маточных артериях.
Достоверность показателей в артериях пуповины определялась между 1 — 4 и 2 — 4 клиническими группами, а в маточных артериях только между 1 и 4 клиническими группами.
Увеличение мозгового кровотока является проявлением централизации плодового кровообращения в условиях сниженной плацентарной перфузии. Достоверность показателей в средней мозговой артерии отмечалось при сравнении 1 и 3 клинических групп.
Обсуждение результатов исследования
Высев возбудителя является «золотым стандартом» в диагностике урогенитальных инфекций, однако для получения результатов исследования требуется определенный промежуток времени, что снижает ценность данного метода для акушеров. Возможность эхографической диагностики ВУИ до сих пор является предметом дискуссий. Тем не менее, совокупность ряда эхографических признаков позволяет в 85 — 90% случаев заподозрить ВУИ плода .
Исходя из стадийности течения инфекционного процесса при внутриутробном инфицировании (амнионит, плацентит и собственно инфекционное поражение плода) эхографические маркеры в нашем исследовании разделились на 3 группы.
К ультразвуковым маркерам амнионита отнесены: многоводие, маловодие, гиперэхогенные включения в околоплодных водах. Аномальное количество околоплодных вод является типичным признаком внутриутробной инфекции плода. Многоводие встречается с частотой от 4,9% (при инфекционно-воспалительных заболеваниях матери) до 67,2% (при доказанной внутриматочной инфекции) . Одной из причин возникновения многоводия является нарушение функции амниона — избыточная продукция околоплодных вод амниотическим эпителием и задержка их выведения . Ж.Е. Пахомова (1996) делает акцент на уменьшении заглатывания околоплодных вод плодом, вследствие нарушения его функционального состояния и уменьшения основных параметров биофизического профиля. Механизм развития маловодия до конца не изучен, возможно, на фоне кислородной недостаточности происходит перераспределение кровотока для обеспечения жизненно важных органов, минуя легкие и почки, которые являются основными источниками продукции амниотической жидкости в конце беременности. Гиперэхогенная взвесь является фрагментами отторгшегося амнионального эпителия, она крупнодисперсная малоподвижная, в отличие от мелкодисперсных подвижных элементов сыровидной смазки плода, появляющиеся в норме после 32 недели беременности. Амниотические тяжи, несвязанные с мелкими частями плода, свободно располагающиеся в амниотической полости, также являются маркерами амнионита. В основной группе данный показатель определялся в 6 (7,2%) случаях, из них у двух детей после рождения был диагностирован врожденный порок развития конечностей в виде ампутаций пальцев на кистях, сочетающийся с расщелиной твердого неба.
Таблица 4.
К ультразвуковым маркерам плацентита отнесли увеличение толщины плаценты (отек) по сравнению с гестационной нормой; расширение межворсинчатого пространства; появление кистозных полостей в плаценте или формирование псевдокист, эхографическими особенностями которых является неправильная форма, наличие гиперэхогенного венчика по периферии кисты, отсутствие турбулентного движения жидкости во внутренней структуре. Ультразвуковая картина плацентита зависит от стадии процесса. Отек плаценты чаще всего носит транзиторный характер, наблюдается в период разгара заболевания, длится около 2 — 8 недель . Обратные изменения в плаценте проявляются постепенным снижением ее эхогенности, нормализацией толщины и структуры.
Эхографическими маркерами собственно инфекционного поражения плода были пиелоэктазия, вентрикуломегалия, гепатомегалия, кардиомегалия с гидроперикардом, появление линейных гиперэхогенных включений перивентрикуляр-ных зон головного мозга плода. Именно эти маркеры наиболее значимы для прогнозирования рождения ребенка с ВУИ, так как мы видим, что при наличии эхо-признаков плацентата и амнионита у беременных далеко не всегда рождались дети с ВУИ.
Патологические допплерометрические показатели, также как и оценка дыхательной и двигательной активности, отражают системные нарушения в состоянии плода, его дистресс . Они не являются специфичными и указывают на то, что в системе жизнеобеспечения плода произошел сбой, в связи с чем необходимо рассматривать вопрос о тактике ведения беременной женщины, а также о сроках и методах родоразрешения.
Таким образом, только при комплексной оценке функционального состояния системы «мать — плацента — плод» возможно прогнозирование перинатальных инфекционных осложнений у новорожденного. Чем выше инфекционный индекс у беременной, чем больше эхографических маркеров внутриутробного инфицирования плода встречается, тем более вероятно рождение ребенка с признаками внутриутробной инфекции.
Выводы
- Исследование биофизического профиля плода определило, что наиболее неблагоприятными являются следующие показатели: снижение тонуса и двигательной активности плода, уменьшение объема околоплодных вод, нарушение гемодинамики III степени.
- Допплерометрия и фетометрия позволяют проводить динамическую оценку функционального состояния «системы мать — плацента — плод» и контролировать эффективность проводимой терапии.
- Чем выше инфекционный индекс у беременной, чем больше эхографических маркеров внутриутробного инфицирования плода встречается, тем более вероятно рождение ребенка с признаками внутриутробной инфекции.
СПИСОК ЛИТЕРАТУРЫ:
Библиографическая ссылка
Л.А. Никулин, Н.В. Бойко, А.В. Поморцев, М.Г. Кулагина ЭХОГРАФИЧЕСКИЕ МАРКЕРЫ ВНУТРИУТРОБНОЙ ИНФЕКЦИИ // Фундаментальные исследования. – 2009. – № 5. – С. 53-64;
URL: http://www.fundamental-research.ru/ru/article/view?id=1934 (дата обращения: 29.10.2020). Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI