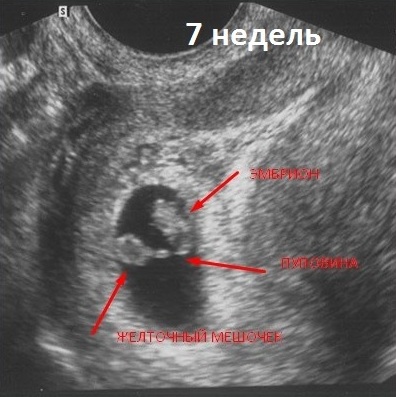
Я расскажу о не самой приятной, но, к сожалению, очень актуальной теме — замершей беременности после ЭКО. Вопросов по этому поводу возникает достаточно много, в том числе о связи ЭКО с рисками выкидыша.
Самопроизвольный выкидыш — самое частое осложнение беременности, от 10 до 20%, т. е. по сути почти каждая пятая! беременность заканчивается выкидышем. Чаще всего, причиной их являются хромосомные поломки, которые возможны в ходе формирования эмбрионов. Особенно много таких «ошибок» природа совершает в позднем репродуктивном возрасте, после 36 лет. У пациентов старше 40 лет риск хромосомных аномалий у эмбриона может составлять от 80 до 100%.
Прерыванию беременности может способствовать целый ряд заболеваний, инфекции, патология свертывающей системы крови, проблемы с эндокринной системой, заболевания матки и придатков и проч. А также есть ряд дополнительных факторов риска, которые приводят к выкидышам на раннем сроке:
- поздний репродуктивный возраст (если риск выкидыша в 20–30 лет составляет в среднем 10%, в 35 лет — уже 20%, в 40 — 40%, старше 40 — до 80%);
- употребление кофе (агрессивной считается доза более 100 мг кофеина или 4–5 чашек кофе в день);
- курение;
- лекарственные средства (итроконазол — средство от молочницы, НПВС (анальгин и проч.), ретиноиды (в том числе витамин, А) — вещества, которые широко применяются в косметологии, входят в состав многих кремов, от угревой сыпи, например. Они обладают тератогенным эффектом, т. е. способны приводить к нарушению развития эмбриона;
- повышение температуры тела более 37.7С°;
- дефицит фолиевой кислоты.
А есть ряд факторов, которые многие ошибочно считают опасными для вынашивания беременности, а на самом деле они таковыми не являются. К ним относятся:
- авиаперелеты;
- тупая травма живота (затасканный киношный стандарт проблем с беременностью);
- применение контрацептивов до беременности (включая гормональные контрацептивы, спираль, и прочее);
- физическая нагрузка (при условии, что женщина занималась спортом /фитнесом в таком же режиме и до беременности);
- вакцинация против папилломавируса перед планированием беременности;
- секс;
- стресс;
- аборты в анамнезе до планирования данной беременности.
Когда ставится диагноз замершей беременности?
- Если на узи копчико-теменной размер плода более 7 мм, а сердцебиения нет.
- Если на контрольном узи через 11–14 дней после определения плодного яйца в полости матки не выявлено сердцебиение у плода.
- Если размер эмбриона менее 7 мм, плодное яйцо менее 16–24 мм, сердцебиения нет.
- Если плодное яйцо имеет размеры 25 мм и более, а эмбрион в нем не визуализируется.
Важно помнить, что для достоверного диагноза замершей беременности обязательно нужен контроль в динамике! Никогда нельзя отчаиваться раньше времени, после первого узи, на котором показалось, что малыш слишком маленький. Я знаю множество случаев, когда женщине объявляли ужасный приговор о том, что беременность не развивается, а она все-таки отказывалась от выскабливания, делала контрольное узи в другой клинике и выяснялось, что с малышом все в порядке.
Но выжидательная тактика возможна только в тех случаях, когда нет кровянистых выделений, болей внизу живота — т. е. симптомов начавшегося выкидыша. При наличии таких жалоб нужна госпитализация в стационар. Там могут спасти беременность, если эмбрион в порядке, либо безопасно для здоровья удалить неразвивающийся эмбрион и отправить его на гистологическое исследование, которое поможет понять причину этой трагедии и принять меры, чтобы постараться избежать ее в дальнейшем.
Как обследоваться после неразвивающейся беременности? Список анализов очень велик и приводить вам его здесь я не буду, поскольку универсальной схемы нет, нужен индивидуальный подход. Можно, конечно, прийти в лабораторию, и сдать все, что там предлагается, от мазков до кариотипа, но нужно ли это?
Европейское общество репродукции и эмбриологии (ESHRE), Американское общество репродуктивной медицины (ASRM) и клинические рекомендации минздрава РФ не рекомендуют НИКАКОГО ОБСЛЕДОВАНИЯ после первого случая замершей беременности на малом сроке, т. к. в 70% случаев она может быть связана с ошибкой формирования эмбриона, является случайной и не повторяется в дальнейшем.
Если же эпизод выкидыша или замершей беременности произошел повторно, здесь уже нужно искать причины. Начинать рекомендуют с исследования кариотипа плода — гистологического исследования удаленного материала, в котором определяют, были ли какие-то нарушения у эмбриона или нет.
Если они были, то прогноз считается благоприятным, шансы на то, что получится благополучно доносить в следующий раз достаточно большие.
Если эмбрион был нормальным, нужно проводить комплексное клиническое обследование пары. Здесь уже оценивается все, исключаются инфекции, гормональные нарушения, аутоиммунная патология, нарушения гемостаза, выполняется диагностическая гистероскопия с биопсией эндометрия и прочее. И чем тщательнее проведено исследование, тем больше шансов на благополучный исход последующей беременности.
Ну и несколько слов о связи замершей беременности с программой ЭКО. Выше ли риск невынашивания беременности после ЭКО по сравнению с самостоятельным зачатием?
Есть статистические данные, в которых указано, что количество выкидышей после ЭКО выше, чем при самостоятельном зачатии для пациентов тех же возрастных групп (от 18 до 32% всех беременностей после ЭКО останавливаются на малом сроке). Но при этом не учтены результаты ПГД, которая существенно снижает риск невынашивания беременности (так, при сравнении групп с привычным невынашиванием беременности у пар с самостоятельным зачатием частота выкидышей достигала 28%, а у пар после ЭКО с ПГД средняя частота абортов составила 9%).
Частота выкидышей после ЭКО не связана непосредственно с ЭКО. Она напрямую связана с факторами, которые стали причиной, вызвавшими необходимость пары прибегнуть к лечению методом ЭКО: поздний репродуктивный возраст, эндокринная патология, нарушение качества спермы, хронические воспалительные заболевания органов малого таза и проч. ЭКО не устраняет самого заболевания, к сожалению.
Мы стараемся приводить все хронические заболевания в состояние стойкой ремиссии перед планированием ЭКО, но беременность вновь активизирует ряд заболеваний и они вступают с ней в неравный бой. Поэтому беременность после ЭКО протекает, к сожалению, не всегда гладко. Но качественная подготовка к протоколу, адекватная поддержка после переноса эмбрионов и индивидуальное ведение беременности повышают ваши шансы на успех. Так что отбрасываем ненужные страхи и движемся к долгожданному материнству!
Замершая (неразвивающаяся) беременность — патологическое состояние, при котором происходит остановка развития, а затем гибель плода. Это одна из разновидностей невынашивания беременности. Самопроизвольного аборта (выкидыша) непосредственно после гибели не происходит — плод остается в матке. От погибшего эмбриона организм пытается избавиться уже позднее. Может пройти около 2 недель и более, прежде чем осуществится самопроизвольный аборт. В течение этого времени плод начинает разлагаться, из-за чего может произойти интоксикация организма. Поэтому без врачебной помощи в случае замершей беременности не обойтись.
Беременность может перестать развиваться на любом сроке, до 28 недели. Наиболее часто это состояние выявляют на:
- 3-4 неделе;
- 8-11 неделе;
- 16-18 неделе.
Самым «опасным» сроком считается 8 неделя, когда у ребенка начинают закладываться основные органы и системы. Именно в этот момент риск развития нарушений максимален.
Замершая беременность включает в себя несколько факторов:
- нежизнеспособность плода;
- отсутствие активности миометрия (мышечного слоя матки);
- патологию гемостаза у беременной (нарушения в свертывающей системе крови).
Содержание
Виды замершей беременности
Различают два вида неразвивающейся беременности:
- Анэмбриония — когда в плодном яйце (округлом образовании, окружающем плод при нормальном течении беременности) отсутствует эмбрион. Существуют две причины возникновения такой патологии. В первом случае эмбрион не формируется с самого начала, во втором — его развитие замирает на раннем этапе (до 5 недели беременности). Клетки плодного яйца при этом продолжают размножаться, а ХГЧ (хорионический гонадотропин человека, «гормон беременности») вырабатывается, как при нормальной беременности. Поэтому результаты тестов на беременность и анализа на ХГЧ будут положительными.
- Гибель эмбриона — изначально беременность развивается нормально, но затем вследствие наличия тех или иных негативных факторов плод погибает.
Причины неразвивающейся беременности
Основные причины, по которым беременность может замереть, можно условно разделить на несколько больших групп:
- Врожденные и приобретенные аномалии матки.
- Патологии эндометрия (внутренней слизистой оболочки матки).
- Острые инфекции.
- Генетические/хромосомные нарушения.
- Гормональные нарушения.
- Патологии свертывающей системы крови.
- Иные причины.
К врожденным патологиям внутренних половых органов относятся:
- двурогая матка (аномалия, при которой полость матки полностью или частично разделена перегородкой на две части — рога);
- полное удвоение матки (у женщины две матки и два влагалища, у каждой матки всего по одной маточной трубе);
- однорогая матка (развита только одна половина матки и имеется одна маточная труба);
- седловидная матка (матка имеет почти нормальное строение, но в центре ее дна имеется углубление).
Врожденные патологии матки выявляются примерно у 10-25% женщин с замершей беременностью. Приобретенные аномалии часто диагностируются у пациенток, перенесших кюретаж (гинекологическое выскабливание матки, в ходе которого удаляется верхний слой слизистой оболочки). Также они могут быть следствием предыдущей замершей беременности. К приобретенным аномалиям внутренних половых органов относят:
- истмико-цервикальную недостаточность (преждевременное раскрытие шейки матки при беременности);
- субмукозную миому (доброкачественное новообразование, развившееся из мышечного слоя матки);
- возникновение внутриматочных спаек.
Патологические состояния эндометрия способны стать причиной неудачной имплантации эмбриона или недостаточного питания плода. Это приводит к замиранию беременности. Наиболее частыми нарушениями, из-за которых гибнет плод, являются хронический эндометрит и синдром регенераторно-пластической недостаточности эндометрия (состояние, в результате которого слизистая оболочка матки атрофируется).
Острые инфекционные заболевания далеко не всегда вызывают гибель плода, чаще они становятся причиной развития врожденных аномалий у ребенка (глухоты, пороков сердца, задержки умственного развития и т.д.). И все же в ряде случаев даже ОРВИ может спровоцировать замирание беременности. А к наиболее опасным для плода инфекциям относят краснуху, цитомегаловирус, герпес, токсоплазмоз, хламидиоз, гонорею.
Генетические и хромосомные нарушения часто становятся причиной замирания беременности на ранних сроках (до 8 недели). В некоторых случаях плод гибнет позднее — на 13-20 неделе, но такое происходит гораздо реже. В результате генетических и хромосомных нарушений у плода может сформироваться кариотип (хромосомный набор), несовместимый с жизнью. В этом случае в дальнейшем развитии эмбриона нет смысла, и он погибает. Патологические гены способны передаваться как от отца, так и от матери (а иногда аномалии обусловлены несовместимостью генов женщины и мужчины), а хромосомные нарушения возникают непосредственно в процессе деления клеток после оплодотворения. Они могут быть качественными (наблюдаются дефекты в строении хромосом) или количественными (хромосом больше или меньше, чем нужно).
Гормональные нарушения могут появиться из-за наличия у будущей мамы заболеваний эндокринной или репродуктивной систем или аутоиммунных нарушений. Беременность способна замереть в двух случаях:
- при недостатке прогестерона (гормона, отвечающего за подготовку матки к имплантации эмбриона);
- при избытке мужских половых гормонов в организме женщины.
Патологии свертывающей системы крови у матери могут стать причиной сбоя процесса имплантации плодного яйца, повреждения маточно-плацентарных сосудов или нарушения функций плаценты. Все это способно привести к замиранию беременности.
Иногда причины неразвивающейся беременности так и остаются неизвестными. К возможным факторам, повлиявшим на гибель плода, в таких случаях относят генетическую несовместимость родителей ребенка или наличие в организме матери аллоиммунных антител, способных вызвать резус-конфликт.
Факторы риска

Существуют факторы риска, при наличии которых вероятность замирания беременности возрастает. Они могут быть неконтролируемыми (то есть их нельзя ликвидировать) и контролируемыми (их можно устранить или компенсировать). К неконтролируемым факторам относятся:
- Возраст. Чем старше женщина, тем выше риск неразвивающейся беременности.
- Сильные стрессы.
Среди контролируемых факторов:
- Предшествующие аборты, выкидыши, замершие беременности. Чем их больше, тем выше вероятность гибели плода;
- Неправильный образ жизни. Вредные привычки (курение, употребление спиртного, злоупотребление кофеином) и несбалансированное питание во время беременности могут негативно сказаться на состоянии плода;
- Хронические заболевания женщины, как гинекологические, так и патологии внутренних органов и систем (тяжелые заболевания сердечно-сосудистой системы, печени и почек, сахарный диабет, синдром поликистозных яичников, системная красная волчанка);
- ЭКО. По пока не выявленным причинам среди замерших беременностей больше тех, которые наступили в результате экстракорпорального оплодотворения. В этом случае плод обычно гибнет до 12 недели;
- Заболевания органов репродуктивной системы у мужчины;
- Многоплодная беременность;
- Значительные отклонения индекса массы тела от нормы у женщины (слишком маленький вес или сильное ожирение);
- Воздействие на организм будущей мамы токсичных веществ (например, вдыхание паров на вредном производстве);
- Прием некоторых противовоспалительных препаратов на ранних сроках беременности. Будущая мама обязательно должна консультироваться с врачом по поводу любого лекарства, которое собирается принять.
Часто замирание беременности провоцируется сразу несколькими факторами.
Симптомы
Порой неразвивающаяся беременность не дает о себе знать никакими проявлениями, и о патологии женщина узнает уже после проведения планового УЗИ. В других случаях могут наблюдаться такие симптомы, как:
- Боли тянущего или ноющего характера внизу живота, в области спины;
- Мажущие кровянистые выделения из влагалища — от розоватых до коричневых;
- На ранних сроках — резкое исчезновение признаков токсикоза, если он был;
- Внезапное снижение базальной температуры (наиболее низкой температуры тела, устанавливающейся в состоянии покоя, измеряется в прямой кишке);
- Общее недомогание: слабость, головные боли, тошнота, озноб и т.д.;
- Изменения в области груди. На ранних сроках беременности останавливается нагрубание молочных желез, пропадают боли. Грудь становится мягкой. На поздних сроках (после 22 недель), напротив, молочные железы при замершей беременности способны набухать. Иногда из груди выделяется молоко (не молозиво).
- Отсутствие шевелений плода. При первой беременности шевеления обычно начинаются после 22 недели (могут немного раньше), при второй — после 18 недели. Если толчков в положенный срок нет, необходимо обратиться к врачу.
При наличии в организме очага воспаления также может наблюдаться незначительное повышение температуры тела.
Вышеперечисленные признаки необязательно говорят о замершей беременности. Вполне возможно, что плод развивается нормально, и проявившиеся симптомы свидетельствуют о наличии совсем других, не таких страшных, нарушений. Но при наличии этих признаков обратиться к врачу необходимо как можно скорее.
Диагностика замершей беременности
Сначала осуществляются общий и гинекологический осмотры пациентки. О неразвивающейся беременности врачу сообщат следующие признаки:
- низкий тонус матки;
- низкая температура в прямой кишке;
- несоответствие размеров матки срокам беременности.
Затем проводятся УЗИ, анализ крови на гормоны. По результатам УЗИ при замершей беременности могут быть выявлены:
- отсутствие в плодном яйце эмбриона;
- признаки отслойки хориона (зародышевой части плаценты);
- отсутствие у плода сердцебиения;
- нечеткая визуализация плода.
При наличии у пациентки тех или иных заболеваний (инфекций передающихся половым путем, сердечно-сосудистой или эндокринной системы, почек, печени и т.д.) потребуется консультация специалиста, в компетенцию которого входит имеющаяся патология.
Лечение
Лечение может быть как медикаментозным, так и хирургическим. Главная цель всех медицинских мероприятий — освобождение матки от погибшего плода и предотвращение осложнений (возникновения воспалительных процессов, интоксикации организма и т.д.). Врачи выбирают метод лечения, основываясь на сроке беременности, состоянии организма пациентки, наличии сопутствующих патологий и т.д.
На ранних сроках могут осуществляться:
- Медикаментозный аборт. Его проводят до 6-7 недели беременности. Пациентке назначают препараты, под воздействием которых происходит сокращение матки и изгнание плода.
- Вакуумная аспирация. Осуществляется до 12 недели беременности. Полость матки опорожняют с помощью специального вакуумного отсоса, вводя наконечник прибора в шейку матки без установки расширителей. Процедура проводится под местной анестезией или общим наркозом.
- Кюретаж (выскабливание полости матки с помощью хирургического инструмента, который называется кюретка). Операция проводится под общей анестезией. Это достаточно травматичная процедура, в результате которой повреждается эндометрий. В канал шейки матки пациентки вводят расширитель, а затем производят выскабливание с удалением верхнего слоя слизистой оболочки матки. После операции женщина в течение нескольких дней во избежание развития осложнений находится в стационаре. Биологический материал, полученный в результате выскабливания, отправляется на гистологическое исследование — с его помощью врачи быстрее и точнее определят причину замершей беременности.
После извлечения плода из матки обычно проводят антибактериальную медикаментозную терапию.
На поздних сроках принимают такие меры:
- искусственная стимуляция родовой деятельности;
- кесарево сечение.
После лечения пациентке рекомендуется пройти следующие обследования (для предотвращения повторной замершей беременности):
- Осмотр у терапевта для диагностики хронических заболеваний;
- Общие анализы крови и мочи;
- Анализ крови на гормоны;
- УЗИ органов малого таза;
- Генетическое обследование обоих партнеров (обязательным оно является, если замершая беременность была уже третьей по счету, в остальных случаях — если врач видит в этом необходимость);
- Иммунологическое исследование (проводится, если у доктора есть подозрения, что неразвивающаяся беременность была обусловлена аутоиммунными нарушениями);
- Обследование у эндокринолога;
- Исследование свертывающей системы крови;
- Анализы, позволяющие выявить инфекции, передающиеся половым путем.
Профилактика

Главной профилактической мерой является планирование беременности, включающее в себя:
- Общий медицинский осмотр, в ходе которого можно выявить заболевания, способные повлиять на течение беременности;
- Гинекологическое обследование — для своевременной диагностики патологий;
- Выявление и своевременное лечение гормональных нарушений;
- Профилактика инфекций (при необходимости перед беременностью можно сделать прививки от наиболее опасных для плода заболеваний).
При наступлении беременности необходимо следить за правильностью питания, носить одежду, не стягивающую низ живота, стараться избегать стрессовых ситуаций и тяжелых физических нагрузок, сократить время работы за компьютером. Бывать на свежем воздухе нужно ежедневно. Отказаться от вредных привычек (если они есть) рекомендуется еще на этапе планирования.
После замершей беременности предпринимать новые попытки зачатия стоит не ранее чем через 3-6 месяцев. Однако этот срок весьма условен, и в каждом конкретном случае может быть разным. По поводу сроков планирования новой беременности рекомендуется проконсультироваться с врачом.