Содержание
Медицинские показания
Понос у ребенка 10 месяцев возникает после инфекции вирусной и бактериальной природы, а также как осложнение антибиотикотерапии.
Понос у 10 месячной крохи может носить острую и хроническую форму. В последнем случае стул наблюдается чаще 3-х раз, а его продолжительность – дольше 3-х недель.
Понос – первый симптом дизентерии у 10 мес ребенка. При таком диагнозе необходимо оказать срочную помощь.
Функциональный понос у ребенка 10 месяцев – отсутствие нарушений в состоянии крохи, при этом наблюдается нормальное физическое развитие.
Так как у ребенка 10 мес понос провоцирует обезвоживание, необходимо внимательно относиться к его состоянию и питанию. В норме, если опорожнение кишечника происходит 10 раз в сутки, а жидкая консистенция – нормальное явление.
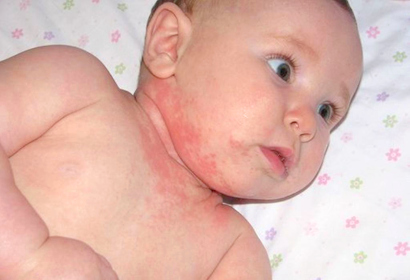
Родители должны беспокоиться, если у ребенка в 10 мес. понос сопровождается дополнительной симптоматикой. Кал может иметь золотистый оттенок, слизь и кровь. Запах кала резкий и кислый.
К опасным симптомам поноса у 10 мес ребенка относят:
- вялость;
- апатия;
- боль в животе;
- интоксикация;
- высокая температура;
- обезвоживание до 5%.
При незначительном весе обезвоживании может оказаться смертельным состоянием для ребенка.
Что такое обезвоживание
Прежде чем понять, что дать ребенку, необходимо сдать лабораторные анализы. Специальное лечение показано, если нарушен баланс солей и воды. Понос и рвота нарушают баланс данных показателей.
На фоне нарушенного баланса возникает серьезный сбой в работе организма ребенка.
Если протекает обезвоживание средней степени, когда организм ребенка теряет до 5% веса, требуется медицинская помощь. Аналогичное решение принимается при сильном обезвоживании – до 10%.
При таких диагнозах нарастает апатичность, наблюдается редкое опорожнение мочевого, при этом сама моча приобретает темно-желтоватый оттенок. Кожный покров бледнеет, высушивается.
На фоне поноса у ребенка в 10 месяцев нет слез. Его глаза впадают, а родничок западает.
Большей чувствительностью к обезвоживанию обладают младенцы до 1 года жизни. Лечить грудничка необходимо с учетом следующей этиологии:
- не усвоенный продукт, введенный в прикорм ребенку. Такое явление связано с ранним вводом прикорма либо индивидуальной непереносимостью;
- врожденное нарушение работоспособности поджелудочной железы либо кишечника, что связано с патологией либо вводом нового продукта в прикорм;
- дисбактериоз – заболевание развивается после приема антибиотика;
- кишечная инфекция – вирус либо бактерия, вызывающая понос. Бактерии попадают в организм ребенка с просроченным йогуртом, плохой обработкой пище, через игрушки;
- ЭИ – понос сопровождается высокой температурой тела.
Методы терапии
Если понос спровоцирован ранним прикормом, лечить ребенка не нужно. Достаточно только отменить данный продукт.
Рекомендуется вернуться к прежнему питанию, стараясь чаще и больше кормить ребенку в 10 месяцев грудью.
Если понос не усугубляется и не прекращается, при этом грудничок активен, необходимо его обследовать у педиатра, назначив УЗИ органов брюшины. Что делать с поносом в таком случае? Необходимо дать ребенку воду в объеме 800 мл.
Если понос сопровождается температурой, родители выполняют следующие действия:
- необильное кишечное расстройство – до 100 мл в сутки, а также невысокая температура тела, позволяют лечить ребенка в 10 месяцев дома. Грудничка взвешивают дважды в день. Отдельно взвешивают памперс. Это позволит учесть количество мочи и объем воды, утерянной на фоне обезвоживания. Что дать малышу? Для ребенка приготавливается ромашковый отвар, полусладкий чай. В 10 месяцев можно дать «Оралит» или «Хумана электролит»;
- грудничкам, склонным к повышению ацетона, необходимо часто измерять данный показатель. Для этого используют специальную тест-полоски и рота-тест. С помощью последнего метода можно определить у ребенка в 10 месяцев ротавирус;
- поможет устранить понос у ребенка Смекта. Один пакетик средства растворяют в 200 мл воды. Приготовленный раствор необходимо выпить за сутки. Можно заменить Смекту Белым углем. Последний раствор либо таблетки дают ребенку за час до еды;
- если проведенный рота-тест отрицательный, рекомендуется устранять понос Нифуроксазидом. В день принимают до 5 мл этого средства. В некоторых случаях на фоне такой терапии появляется рвота. Поэтому препарат дают ребенку после консультации с врачом;
- если проведенное тестирование на ротоинфекцию положительный, понос устраняется суппозиториями Виферон либо Лаферобион;
- ребенка нельзя кормить новыми продуктами. Рацион должен быть представлен в виде картофельного пюре, жидкой рисовой каши.
У ребенка-грудничка наблюдается кал в виде жидкой сметаны желтого цвета с кисловатым запахом. У детей-искусственников кал более густой с желтым оттенком и неприятным запахом.
Ребенок в течение 6-10 первых месяцев, испражняются до 7 раз в день, а искусственники – до 4 раз в сутки.
Ребенок-грудничок часто страдает от поноса, спровоцированного неправильными продуктами питания, включая сосиски, сладкое, копчености.
Если понос прекратился, что делать дальше, можно узнать у педиатра. После выздоровления рекомендуется добавлять еще одно кормление.
Такая теория позволит восстановить потерянный вес в период болезни. Нельзя давать ребенку лекарства, кроме водно-солевого раствора, включая Регидрон, ОРС. Данное средство дают крохи до консультации педиатра.
Терапия некоторых видов кишечных расстройств
Если у ребенка функциональный понос, такое явление считается нормой. Такое явление возникает по следующим причинам:
- нарушение правил разведения молочной смеси;
- нарушение процесса вскармливания смесью, которая не соответствует возрасту и состоянию здоровья.
Понос может быть спровоцирован даже минимальным изменением рациона, включая переход на новую смесь, употребление воды непривычного состава.
В таких случаях рекомендуется отказаться от продуктов, спровоцировавших данное явление.
Если понос развит после проникновения в организм кишечной инфекции, бактерий, вирусов, дополнительно может повыситься температура, появится рвота. Такое состояние провоцирует сильное обезвоживание.
Ситуации, когда необходимо срочно проконсультироваться с педиатром:
- младенец не способен глотать, пить, при этом наблюдается выраженная жажда;
- вялость либо беспокойство;
- высокая температура тела, которая превышает 38 градусов;
- рецидив рвоты.
Дополнительно может наблюдаться вялость, общее недомогание, сыпь. К самым серьезным осложнениям кишечной инфекции специалисты относят обезвоживание на фоне потери электролитов с жидкостью.
Терапия зависит не только от этиологии, но и характера инфицирования. Возбудителем поноса может быть шигелла, вызывающая дизентерию.
Также инфекции также являются сальмонелла, энтероинвазивная палочка. В данном случае показан прием антибиотиков.
Тяжелое проявление дисбактериоза – диарея. Этиология такого явления – прием антибиотиков широкого воздействия. На фоне этой терапии уничтожаются не только болезнетворные микробы, но и полезные бактерии.
Борьба с температурой
Лихорадка с поносом – частое явление у младенцев. Терапия проводится после измерения температуры, обследования ребенка.
Чаще температура измеряется в области паха либо под мышками. Младенцам можно измерить температуру через прямую кишку.
Если лихорадка длится несколько дней, рекомендуется завести дневник. С помощью динамики симптомов заболевания врач ставит диагноз. Температура тела до 38.5 градусов не снижается медикаментами.
В группу риска входят детки, склонные к судорогам. Их ставят на учет к неврологам, кардиологам и пульмонологам. Также необходимо снижать температуру у деток до 2-х месяцев жизни.
Если высокая температура сопровождается ознобом, бледностью кожи, болями в мышцах, ребенку дают жаропонижающее средство:
- Нурофен;
- Ибупрофен.
При проявлении вышеописанных признаков ребенку нужно оказать следующую помощь, предварительно вызвав врача:
- раздеть либо легко одеть ребенка;
- постоянное питье с частым прикладыванием к груди;
- нельзя укатывать младенца, в противном случае будет тепловой удар. Лучше раздеть ребенка, накрыв пеленкой;
- обтирание младенца теплой водой в складках шеи, ног и рук. Лучше начать данную процедуру с лица. Можно поставить на лоб влажную тряпочку. Её сменяют один раз в 30 минут. Такая методика терапии позволит незначительно снизить температуру тела;
- давать малышу жаропонижающее средство. Если у него понос, лучше воспользоваться микстурой. При рвоте используют суппозитории. В последнем случае температура начнет снижаться через 40 минут после ввода. Сироп либо раствор оказывают свое действие через 20 минут.
Если повысилась температура тела, и появился понос, нужно вызвать педиатра. До его приезда младенца поят водой из чайной ложки либо из бутылочки.
При разрешении врача ребенку готовят отвар из соли, соды, изюма и сахара. Для этого используют 100 грамм изюма. Его варят в литре воды в течение 30 минут. В состав добавляют 1 ч.л. соли, 4 ч.л. сахара и ½ ч.л. пищевой соды.
Лекарство кипятят 2 минуты. Полученное средство остужают, дают ребенку на протяжении суток. Детям в 10 месяцев можно давать рисовый и морковно-яблочных отвар. С помощью этих средств выводят токсины из организма.
Обязательно рекомендуется записывать количество стула, его цвет, наличие в кале слизи с кровью и с запахом.
Последнюю пеленку рекомендуется сохранить и показать педиатру. Самостоятельный прием медикаментов противопоказан.
Стул у малышей внешне выглядит не так, как у взрослого человека. Поэтому говорить о поносе можно не столько по результатам наблюдения за его консистенцией, сколько по итогам подсчета количества дефекаций и наличию в каловых массах примесей. Понос у деток до года бывает физиологическим и патологическим (следствие заболеваний ЖКТ, проникновения в кишечник бактерий, вирусов).
Диагностика поноса у младенцев

Понос не всегда влияет на самочувствие ребенка.
Основным сигналом начавшейся диареи становятся участившиеся дефекации. У каждой возрастной группы нормы свои.
Зная их, можно вовремя сориентироваться и без запоздания начать бороться с патологическим состоянием.
- Новорожденные. Сложнее всего диагностировать диарею у самых маленьких деток. Они в норме могут испражняться после каждого кормления. Поэтому количество дефекаций иногда бывает 10 раз. Стул в этом возрасте совершенно жидкий, поэтому на консистенцию ориентироваться тоже нельзя. Стул должен быт жидким. Такая особенность связана с употреблением исключительно жидкой пищи. Обычно говорить о диареи начинают тогда, когда уже прослеживаются признаки обезвоживания. Хороший результат дает тщательное наблюдение за стулом. При выявлении отклонений от обычного состояния следует консультироваться с участковым педиатром.
- Годовалые дети в норме имеют уже оформленный кал. Поэтому понять, что началась диарея проще. Сигналами начавшейся патологии выступают неоформленный стул и количество дефекаций, превышающее 5 раз в сутки.
- Дети 2 – 3 лет ходят в туалет по большому не более 2 раз в день. Кал у них оформленный. Если стул разжижается, а испражнения становятся частыми (более 4 раз в день), говорят о начавшемся поносе.
Причины развития поноса

Понос обычно вызван вирусной или бактериальной инфекцией.
Диарея у детей младшего возраста может появиться совершенно неожиданно. Причин развития такого состояния много:
- Употребление нежелательных продуктов чаще всего приводит к диарее. В том числе это касается и мамы. Если малыш на грудном вскармливании, даже самые незначительные вольности мамы в еде приводят к жидкому стулу у ее малыша.
- Введение прикорма – ответственный момент. Превышение нормы поступающих в организм овощей, фруктов всегда заканчивается поносом у ребенка. Причем, норма у каждого младенца своя, поэтому прикорм вводят небольшими порциями, увеличивая их очень медленно.
- Лекарства часто провоцируют жидкий стул. К нежелательному разжижению каловых масс у младенцев могут привести антибиотики, антацидные, противовоспалительные слабительные, препараты желчных кислот.
- Нередко причиной поноса становится попавшая в организм кишечная инфекция. Годовалые дети поступают в инфекционные больницы с диагнозом сальмонеллез, дизентерия, кампилобактериоз, ротавирусная инфекция.
- Основные возбудители этих патологий – вирусы, бактерии, грибки.
- Нехватка ферментов.
- Дискинезия желчевыводящих путей.
- Чрезмерные волнения, пребывание в нервозной обстановке.
- Перемещение в другую климатическую зону.
- Нарушение функционирования органов ЖКТ.
- Часто родители списывают все проблемы со здоровьем малыша на режущиеся зубки. Действительно, при прорезывании зубов может начаться диарея. Но она не должна быть сильной, состояние должно нормализоваться за пару дней.
Существует несколько классификаций диареи. Одна из них основана на особенностях механизмов развития:
- Гиперосмолярная. Развивается при отсутствии нормального усвоения воды в кишечнике.
- Гиперкинетическая. Причиной такой диареи – ускорение кишечной моторики.
- Экссудативная. Она обусловлена воспалениями кишечной стенки.
- Секреторная. Возможна при появлении в кишечнике лишнего количества воды по причине сбоев работы сопутствующих органов.
Есть классификация, которая основывается на причинах появления поноса:
- Инфекционная диарея.
- Диспепсическая.
- Токсическая.
- Алиментарная.
- Неврогенная.
- Медикаментозная.
- Функциональная диарея никак не связана с работой органов пищеварения.
Длительность течения патология также является основанием для классификации:
- Острая. Такая форма беспокоит до 2-х недель.
- Хроническая. Об этой форме можно говорить, если диарея длится от 3-х недель.
Признаки диареи

Расстройство как причина плача у малышей.
Главный симптом диареи – частый стул, имеющий водянистую консистенцию. Помимо этого, есть и прочие признаки, которые присутствуют практически всегда.
- неприятные ощущения в нижней части живота;
- метеоризм;
- громкое урчание;
- ложные позывы.
Если понос начался из-за попадания в организм бактерий, вирусов, его проявления бывают более яркими. К перечисленным выше симптомам добавляются примеси слизи, зелени, крови в кале, фрагменты пищи, которая не переварилась.
Практически всегда повышается температура, появляется тошнота. Понос с лихорадкой может появиться и в период прорезывания зубов. Только тогда температура не бывает сильно высокой, а общая продолжительность ухудшения состояния не превышает 2 дней.
Если нет температуры, а ребенка беспокоит только диарея, тошнота, рвота, скорее всего, это обычное пищевое отравление. Такое состояние возможно при дисбактериозе, панкреатите, дискинезии желчевыводящих путей. Иногда так проявляет себя аллергия. Длящийся понос всегда приводит к обезвоживанию это очень опасное состояние, внешне оно проявляется так:
- сухость рта, губ;
- желание пить;
- слабость, сонливость;
- учащенное дыхание;
- впавшие глаза;
- вялая кожа;
- отсутствие мочеиспускания;
- малыш плачет без слез.
Родители должны следить за состоянием младенца, при появлении признаков, перечисленных ниже, сразу же обращаться за помощью медиков:
- Понос начался у малыша, которому еще нет года.
- Отмечены признаки обезвоживания.
- Стул имеет черный, зеленый цвет, визуализируются примеси крови.
- При диарее температура выше 38°.
- Понос сопровождается выраженными болями.
- Длительность поноса более 3 дней.
- Диарея началась после использования лекарственных препаратов.
Способы лечения

Энтеросгель — выведет токсины из организма.
Диарея считается весьма опасным состоянием годовалых детей. Самая большая сложность – в потере жидкости и солей.
Чтобы исключить неблагоприятное развитие событий, необходимо сразу принять меры по восполнению потерянной жидкости.
Сегодня в аптечной сети можно приобрести эффективные препараты, позволяющие избежать обезвоживания. Лечебные растворы готовят из таких средств:
- Регидрон.
- Цитроглюкосолан.
- Глюкосолан.
Это порошки, расфасованные в пакетики. Их следует вскрыть и приготовить раствор в соответствии с указаниями в инструкции. Получившийся раствор дают малышу понемногу в течение дня. С давних пор известен простейший рецепт приготовления регидратационного раствора.
На литр воды берут соль, соду, сахар. Пропорции: 1 ч.л. / пол-ложки чайной / ч.л. Если ребеночек на грудном вскармливании, его прикладывают к груди как можно чаще. Мама в этот период должна строго следить за своим рационом, чтобы ее молоко помогало младенцу, а не ухудшало его состояние.
Помимо борьбы с обезвоживанием надо вести прием сорбентов.
Цель этих действий – собрать попавшие в организм токсические вещества, а потом вывести их естественным путем. Популярные сорбенты:
- Энтеросгель.
- Активированный уголь.
- Смекта.
- Полисорб.
- Полифепан.
Попадание в организм патогенных микроорганизмов приводит к развитию дисбактериоза. Нередко имеющийся дисбактериоз сам становится причиной диареи. Тогда надо давать ребенку пробиотики, чтобы нормализовать состояние.
- Линекс.
- Бифиформ.
- Хилак Форте.
- Бификол.
- Лактобактерин.
Вторжение в организм бактерий, провоцирующих воспаление в кишечнике, требует приема препаратов, способных устранить инфекционное поражение. Обычно назначают следующие:
- Энтерол.
- Энтерофурил.
- Фуразолидон.
- Фталазол.
- Левомицитин.
- Сульгин.
- Интетрикс.
Если назначение антибиотиков будет некорректным, состояние пациента станет еще хуже. Поэтому к данным средствам прибегают в крайних случаях. Иногда назначаются средства, замеляющие перистальтику. Они нужны при нарушении работу органов пищеварении. Но при отравлениях и инфекционных поражениях эти лекарства крайне опасны.
- Лоперамид.
- Суприлол.
- Имодиум.
Если понос – это оно из проявлений основного заболевания, разумеется, в первую очередь, силы направляются на устранение патологии, ставшей причиной поноса. При этом малышу назначают особый рацион питания, дают питье, способное улучшить состояние кишечника:
- Рисовый отвар.
- Грушевый компот.
- Раствор крахмала.
Меры профилактики
Чтобы у ребеночка не было поноса, следует тщательнее соблюдать гигиену, давать ему исключительно кипяченую водичку. Купленные овощи, фрукты мыть по всем правилам. Пищу нужно готовить внимательно, чтобы все ее частички прошли полную термическую обработку. Стойкость организма повысят закаливающие процедуры и прочие меры укрепления иммунитета.
Поносом (диареей), как известно, считается учащение и разжижение стула. У детей первых двух месяцев жизни кишечник еще недостаточно развит, поэтому он опорожняется после каждого кормления. И это не считается патологией, если сам кал кашицеобразный, с белыми комочками и кисловато-молочным запахом. При этом его цвет в норме может быть разных оттенков желтого или желто-зеленоватым.
Частота стула у ребенка старше трех месяцев не должна превышать 4 раз, а после 6 месяцев жизни кишечник опорожняется еще реже – до 3 раз в сутки. Кроме того, после полугода жизни кал должен менять свой характер, становясь более оформленным, что связано с введением в рацион ребенка прикорма.
 Понос у грудного ребенка (до 6 месяцев) – это состояние, когда частота стула превышает 10 раз в сутки. У «искусственников» в этом же возрасте поносом можно считать опорожнение кишечника чаще, чем 6 раз в сутки. Причин такого состояния очень много, опасность заключается в том, что с калом теряется большое количество и воды, и солей, без которых организм существовать не может. Именно поэтому понос у грудного ребенка – повод для активных действий со стороны родителей.
Понос у грудного ребенка (до 6 месяцев) – это состояние, когда частота стула превышает 10 раз в сутки. У «искусственников» в этом же возрасте поносом можно считать опорожнение кишечника чаще, чем 6 раз в сутки. Причин такого состояния очень много, опасность заключается в том, что с калом теряется большое количество и воды, и солей, без которых организм существовать не может. Именно поэтому понос у грудного ребенка – повод для активных действий со стороны родителей.
Причины диареи
Условно причины делятся на 2 большие группы – инфекционные и неинфекционные.
- Инфекционные. Могут быть вызваны вирусами (энтеровирусы и ротавирусная инфекция), бактериями и простейшими. Основная причина такой диареи – нарушение правил гигиены при уходе за ребенком (невымытые руки ухаживающего человека, попадание в рот грязных ручек самого малыша, а также необработанных предметов обихода, пользование общими игрушками).
а) Понос, вызванный вирусами. Зачастую сопровождается повышением температуры тела, есть связь с употреблением матерью или самим ребенком определенных продуктов. Стул частый (при ротавирусной инфекции – до 20 раз в сутки, иногда и чаще), обычно приобретает неприятный запах, иногда меняет цвет. Часто сопровождается рвотой.
б) Понос у грудного ребенка, имеющий бактериальное происхождение, вызванный кишечной палочкой, сальмонеллой, шигеллой (палочка дизентерии). Это более редкая для грудничков причина. В этом случае стул частый, зловонный, часто изменяется его цвет (при сальмонеллезе он зеленый, похож на болотную тину). Температура тела тоже повышается. Может быть рвота.
в) Понос при тяжелых септических заболеваниях. Так, воспаление легких может сопровождаться диареей, рвотой и повышением температуры тела. Но в этом случае появляется более частое дыхание, в котором начинают участвовать дополнительные мышцы (крыльев носа, межреберные).
Нужно отметить следующее: при обильном поносе, когда вам не удается возместить потери жидкости с калом, температура ребенка «нормализуется». Более того, она снижается ниже нормы. Это не благоприятный признак, а симптом обезвоживания.
2. Неинфекционные: вызываются обилием причин.
— Среди них есть такой вид, который считается среди педиатров «относительно физиологическим»: это жидкий стул длительностью в один день при введении в прикорм нового продукта или при прорезывании зубов.
— Понос при нарушении всасывания молока или смеси вследствие дефицита в организме ребенка какого-то фермента (лактазная недостаточность, целиакия и так далее). При этом диарея возникает уже в первые дни жизни или с момента переведения ребенка на новую смесь. Стул жидкий (реже – кашицеобразный), обильный, имеет блестящий вид и неприятный запах. Температура тела не повышается.
— Понос у грудного ребенка может быть следствием аномалий развития кишечника или поджелудочной железы, желчевыводящих путей. Стул обильный, большое количество непереваренной пищи, температуры нет.
— Дисбактериоз. О нем можно говорить, если у мамы или ребенка недавно был (не прошло еще 2 месяцев) или проводится сейчас прием антибиотиков. При этом температура тела нормальная. Стул жидковат, в нем есть слизь, может быть зелень.
— Другие причины диареи больше подходят для взрослых.
Что делать если понос?
 Главная задача – обеспечить восполнение жидкости и солей, теряемых с калом. То есть надо обязательно учитывать, какой объем воды был потерян со стулом, какой – с температурой. Вам нужно отпоить ребенка этим количеством жидкости, плюс дать ему дополнительную жидкость, которая необходима для поддержания жизнедеятельности (например, для первого месяца жизни — 140 мл/кг, для второго – 130 мл/кг, после четвертого расчет идет по-другому).
Главная задача – обеспечить восполнение жидкости и солей, теряемых с калом. То есть надо обязательно учитывать, какой объем воды был потерян со стулом, какой – с температурой. Вам нужно отпоить ребенка этим количеством жидкости, плюс дать ему дополнительную жидкость, которая необходима для поддержания жизнедеятельности (например, для первого месяца жизни — 140 мл/кг, для второго – 130 мл/кг, после четвертого расчет идет по-другому).
Выпаивать можно грудным молоком, хотя лучше перевести ребенка на безлактозную или низколактозную смесь («Хумана ЛП», «Нан безлактозный», «Нестожен низколактозный»). Кроме смеси нужно давать воду, желательно с электролитами (растворить в 250 мл воды пакетик препарата «Хумана электролит» или в литре воды – пакетик порошка «Регидрона»). Воду надо давать каждые 10-15 минут по чайной ложке. Если ребенка не рвет, можно давать немного большие объемы (по 2 чайные ложки).
Следующее мероприятие от поноса – сорбент. Для малышей это препарат «Смекта» – 1 пакет на 150 мл воды. Детям в возрасте до года нужно постараться «залить» в сутки половину приготовленного раствора.
Лактобактерии: препарат «Био-Гайя» — по 5 капель в сутки, пробиотики «Лакто-» и «Бифидумбактерин» в возрастной дозировке, 5 мл суспензии «Энтерожермина» или «Энтерофурил» в сутки.
Все медикаменты применяются только по рекомендации врача. Если не удается адекватно восполнить объем жидкости и остановить понос, не ждите обезвоживания. Вызывайте скорую помощь и езжайте в стационар, где и помощь окажут, и найдут причину.