Содержание
- Синдром Кушинга у собак и кошек
- Болезнь и синдром Кушинга или гиперадренокортицизм
- Болезнь Аддисона одна из самых распространённых патологий эндокринной системы среди молодых собак
- Синдром Кушинга у собак
- Что такое синдром Кушинга
- Симптомы синдрома Кушинга у собак
- Диагностика синдрома Кушинга у собак
- Лечение синдрома Кушинга у собак
Синдром Кушинга у собак и кошек
 Это эндокринная патология, связанная с повышенной выработкой кортизола надпочечниками. Данное заболевание является достаточно редким для кошек и широко распространенным у собак. Причиной болезни могут быть как сами надпочечники (15% случаев) – вследствие возникшей в них доброкачественной или злокачественной опухоли, а также гипофиз (до 85% случаев) – который по определенному механизму, опять же чаще из-за доброкачественной опухоли в нем (микро- или макроаденомы) , заставляет надпочечники вырабатывать повышенное количество кортизола. Возможен и ятрогенный гиперадренокортицизм, вызванный длительным применением препаратов, которые по своей структуре близки к кортизолу (т.е. кортикостероидными гормонами).
Это эндокринная патология, связанная с повышенной выработкой кортизола надпочечниками. Данное заболевание является достаточно редким для кошек и широко распространенным у собак. Причиной болезни могут быть как сами надпочечники (15% случаев) – вследствие возникшей в них доброкачественной или злокачественной опухоли, а также гипофиз (до 85% случаев) – который по определенному механизму, опять же чаще из-за доброкачественной опухоли в нем (микро- или макроаденомы) , заставляет надпочечники вырабатывать повышенное количество кортизола. Возможен и ятрогенный гиперадренокортицизм, вызванный длительным применением препаратов, которые по своей структуре близки к кортизолу (т.е. кортикостероидными гормонами).
Заболевание характерно для животных среднего и старшего возраста. Однако гипофизарный гиперадренокортицизм встречается, хотя и редко, и у молодых животных.
Кортизол
Кортизол это стрессовый гормон и изменения, которые происходят в организме при его постоянной повышенной выработке, достаточно многогранны. Заболевание зачастую развивается очень медленно, и симптомы могут быть слабо выраженными на начальной стадии.
Симтомы синдрома Кушинга у собак и кошек
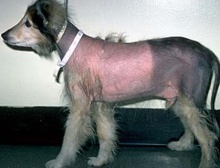
К наиболее частым клиническим признакам у собак относят повышенную жажду и мочеиспускание, повышенный аппетит. Нередко владелец отмечает мышечную слабость и повышенную утомляемость своего питомца на прогулках, отвисший живот. Характерно двустороннее симметричное прорежение или выпадение шерсти, зуд при этом обычно отсутствует, иногда наблюдается отсутствие роста шерсти после стрижки, изменение цвета кожи (гиперпигментация), у самок могут прекратиться течки.
У кошек симптомы несколько отличаются. Один из наиболее распространенных признаков – это плохо контролируемый сахарный диабет с тяжелой инсулинорезистентностью. И в связи с этим основные жалобы — на повышенные жажду/ мочеиспускание /аппетит. Могут быть сонливость, отвисший живот, мышечная слабость, отсутствие роста шерсти после стрижки, или незначительное выпадение шерсти. Достаточно характерный признак – это истончение и разрывы кожи («ломкая» кожа).
Для того чтобы выявить животных, у которых гиперадренокортицизм можно исключить – используется такой анализ как определение соотношения кортизол/креатинин в утренней моче. Для дальнейшей диагностики заболевания недостаточно простого определения кортизола в сыворотке крови, т.к. данный гормон может быть как повышен по причине стресса или других патологических состояний организма, так и понижен в силу ряда причин. Поэтому необходимо проведения определенных тестов (малая и/или большая дексаметазоновая проба, стимулирующая проба с АКТГ). При необходимости и/или сомнительных результатах проб – проводятся сразу всем возможные тесты или они повторяются через какое-то время.
Необходимо попытаться выяснить где локализована причина заболевания – это надпочечники или гипофиз — и определить возможно ли ее устранить. Для дифференциальной диагностики гипофизарного и надпочечникового гиперадренокортицизма используется большая дексаметазоновая проба, узи, рентгенография, МРТ гипофиза и надпочечников. Если причина в опухоли надпочечника – то показана операция (адреналэктомия). Если животное не операбельно или речь идет о гипофизарном гиперадренокортицизме – то проводится консервативное лечение препаратами, блокирующими синтез кортизола или разрушающими кору надпочечников.
Лечение синдрома Кушинга у кошек и собак
К сожалению, до сих пор препараты для консервативного лечения синдрома Кушинга у собак и кошек остаются не доступными в России, и владельцы вынуждены привозить их самостоятельно из-за рубежа или заказывать на иностранных сайтах.
Статья подготовлена Кусенковой Н.Ю., ветеринарным врачом-эндокринологом «МЕДВЕТ»
 Синдром Кушинга — эндокринное заболевание, обусловленное нарушением функции сочетанном нарушении функции гипофиза и надпочечников и системы их взаимосвязи с преобладанием гиперкортицизма. Заболевание чаще встречается у стареющих животных и поскольку собаки и кошки живут дольше остальных видов, то и встречается патология чаще именно у них.
Синдром Кушинга — эндокринное заболевание, обусловленное нарушением функции сочетанном нарушении функции гипофиза и надпочечников и системы их взаимосвязи с преобладанием гиперкортицизма. Заболевание чаще встречается у стареющих животных и поскольку собаки и кошки живут дольше остальных видов, то и встречается патология чаще именно у них.
Этиология. Гиперкортицизм избыточное выделение (усиленный синтез кортизола и гидрокортизона) возникает вследствие поражения гипоталамуса и гипофиза или непосредственно коры надпочечников. В подавляющем большинстве случаев спонтанный гиперкортицизм у собак происходит в результате гиперстимуляции коры надпочечников вследствие избыточного образования в гипофизе АКТГ, а это происходит при аденоме гипофиза и избыточном количестве АКТГ. Кроме того, причиной гиперкортицизма может стать гормонально-активная опухоль коры надпочечников — глюкостерома: доброкачественная опухоль мелкая, злокачественная — крупная, таким образом увеличивается количество железистой ткани, продуцирующей гормоны.
Патогенез. Синтез глюкокортикоидов (кортизол, гидрокортизон и др.) корой надпочечников происходит под контролем гипоталамуса и адренокортикотропного гормона (АКТГ) гипофиза. Кортиколиберин. синтезируемый в гипоталамусе, стимулирует образование и выделение АКТГ. Повышенный синтез АКТГ приводит к двусторонней гиперплазии коры надпочечников, увеличению синтеза кортикостероидов, в первую очередь кортизола. Кортизол сам влияет на образование АКТГ и кортиколиберина. При гипертрофии или аденоме гипоталамуса или гипофиза увеличивается секреция кортиколиберина и АКТГ, возрастает в крови концентрация кортизола. При аденоме (глюкостероме) доброкачественной или злокачественной коры надпочечников также возрастает секреция глюкокортикоидов. Гиперсекреция кортизола сопровождается увеличением секреции инсулина, стимуляцией гликогенеза с избыточным образованием жировой ткани. Нарушение жирового обмена считают одним из основных патогенетических звеньев гиперкортицизма и, в частности глюкостеромы. Наступает нарушение белкового обмена, питания кожи, ее поражение. При синдроме Кушинга развиваются глубокие дистрофические процессы в костной ткани, заканчивающиеся остеопорозом.
Глюкокортикоиды тормозят процессы гидроксилирования кальциферола, превращая его в активные формы витамина D, что приводит к снижению усвоения кальция из кормов. В то же время происходит усиление выделения кальция с мочой, уменьшение содержания органического вещества костной ткани (коллагена, мукополисахаридов), снижение активности щелочной фосфатазы, плохое насыщение костяка кальцием и другими минеральными элементами. Развиваются остеомаляция и остеопороз. Нарушение выделения кальция почками может привести к нефрокальцинозу, образованию камней в почках и появлению пиелонефрита. Глюкокортикоиды способствуют задержке натрия в организме и ускорению выделения калия, развитию гипокалиемии и слабости мышц.
Симптомы. В симптоматике болезни ведущее место занимают ожирение или перераспределение жира, кожные поражения и мышечная слабость. В большинстве случаев заболевание проявляется в избыточном отложении жировой ткани в определенных участках тела — в подкожном слое живота, плечевого пояса, крестцово-поясничной области, бедер. Кожа сухая, истончена и легкоранимая, гиперпигментирована, на ощупь холодная, в углах губ и других участках наблюдается пиодермия (гнойничковое поражение), в местах выступов — пролежни. Волосяной покров редкий, с участками алопеции. Тонус мышц ослаблен (миопатия). У больных животных проявляются признаки остеопороза (искривление конечностей, позвоночника, перелом ребер, трубчатых костей и др.). Общее состояние депрессивное, животные безучастны к окружающему. При рентгенографии обнаруживают остеопороз ребер, трубчатых костей.
Диагностические критерии. Избирательные места отложения жира. Характерные изменения кожного и волосяного покрова (истончение, сухость, гиперпигментация, похолодание, алопеция и др.). Слабость мышц (миопатия). Признаки остеодистрофии с преобладанием симптомов остеопороза, наличие переломов костей.
Лабораторно в крови устанавливают лимфоцитопению, эозинопению, нейтрофильный лейкоцитоз, гипокалиемию (ниже 16мг/100мл, 4,10 ммоль/л). Подтверждением диагноза является повышение в крови содержания АКТГ и кортикостероидов (кортизола). Находят характерные патоморфологические изменения в гипоталамусе, гипофизе и коре надпочечников. На рентгенограммах кости устанавливают поражения, свойственные остеомаляции и остеопорозу. Возможно использование результатов сканирования надпочечников.
При дифференциальной диагностике имеют в виду гипокортицизм и другие эндокринные болезни.
Лечение. Лечение направлено на нормализацию продукции АКТГ и кортизола, восстановление обменных процессов в костной ткани, коррекцию функции сердечно-сосудистой системы, почек и других органов. Нормализации продукции АКТГ и кортизола добиваются удалением опухолей в гипоталамусе, гипофизе или надпочечниках и медикаментозным методом.
Медикаментозный метод лечения включает применение препаратов, подавляющих секрецию АКТГ и кортизола: хлодитан (митотан), бромокрептин, ципрогептадина гидрохлорид и др.
Хлодитан (митотан) — ингибитор функции коры надпочечников. Подавляет секрецию кортикостероидов, блокирует стероидное действие АКТГ, может вызвать деструктивные изменения нормальной и опухолевой ткани надпочечников. Дают внутрь собакам в дозе 25 мг/кг 2-3 раза в сутки в течение 2-3 нед до снижения кортизола в крови до уровня 50-100 нмоль/л. Затем переходят на дозу 50 мг/кг (один раз в неделю). Следят за состоянием здоровья животного. Препарат выпускают в таблетках по 0,5 г.
Бромокрептин (парлодел, бромэргон, правидель) — синтетический активизатор дефоминовых рецепторов, подавляет секрецию гормона передней доли гипофиза пролактина, уменьшает секрецию АКТГ, подавляет физиологическую лактацию. Препарат при синдроме Кушинга дают собакам и кошкам вначале в суточной дозе (ориентировочно 0,1 мг/кг массы тела), затем дозу уменьшают в два раза и через 2-3 нед назначают поддерживающую терапевтическую дозу 0,05 мг/кг. Курс лечения 6-8 нед.
Ципрогептадина гидрохлорид (перитол, адекин, ципродин и др.) обладает противогистаминным (блокада Н[-рецепторов), противосеротониновым (блокада S-рецепторов) и антихолинергичес-ким (блокада М-холинорецепторов) действием. Ингибирует биосинтез соматотропина и АКТГ, усиливает секрецию панкреатической железы. Применяют при многих аллергических реакциях, синдроме Кушинга, панкреатите. Выпускают в форме таблеток по 4 мг, сиропа во флаконах по 100 мл (в 1 мл препарата 0,4 мг). Назначают внутрь лошадям, КРС в дозе 0,04-0,06 мг/кг, овцам, козам и свиньям — 0,07-0,08 мг/кг, собакам — 0,09-0,1 мг/кг 3 раза в сутки. Курс лечения 2-4 нед.
Кетоконазол (оранозол, низорал, фунгорал) — противомикозный препарат (фирма КРКА, Словения). Выпускают в таблетках по 200 мг. Показан при синдроме Кушинга у собак в связи с тем, что заболевание сопровождается поражением кожи, возможно, грибкового происхождения. Собакам назначают внутрь в дозе 10 мг/кг в течение первой недели, 20 мг/кг в течение второй недели, 30 мг/кг в течение третьей недели 2 раза в сутки.
При аденоме гипофиза, которая провоцирует синдром Кушинга у собак, Н. Гранже (2005) помимо применения дексаметазона и имитотона использовал метод радиотерапии с помощью электронного ускорителя; общая доза 36 Гр.
Нормализации обмена веществ в кости добиваются в определенной степени путем улучшения всасывания кальция из кишечника, фиксации его костной матрицей, восстановления органического компонента костной ткани.
Способствуют повышению всасывания кальция производные витамина D3, в частности оксидевит или препарат a-DrTeBa, либо жиро- или водорастворимые препараты витамина D. Оксидевит собакам можно назначать внутрь в ориентировочной суточной дозе 1-1,5 нг/кг, а жиро- или водорастворимые препараты витамина D — внутрь в дозе 500 МЕ/кг массы тела.
Возможно применение препаратов, содержащих фтортридин, осеин. Тридин в форме таблеток производит фирма Rotta-karm. В одной таблетке содержится 150 мг ионов кальция (в форме кальция глюконата и цитрата), 5 мг ионов фтора (в форме L-глюта-минмонофторфосфата). Препарат предназначен для восполнения дефицита кальция и фиксации его в костной ткани. В медицине показан при первичном остеопорозе. Противопоказан при остеомаляции, нарушении функции почек, в период роста, беременности, лактации, гиперкальциемии и гиперкальциурии.
Осеин (корберон) — препарат, в 1 драже которого содержится 20 мг фторида натрия. В медицине назначают внутрь для нормализации обмена в костной ткани, коррекции дисбаланса между нарастанием и рассасыванием костной ткани, уменьшения ломкости костей. Применяют в индивидуальных дозах длительное время. Противопоказания те же, что и у тридина. Поставляется из Германии.
Хирургическое лечение заключается в удалении опухоли гипофиза или гипоталамуса, одного или даже двух пораженных надпочечников. В этих случаях проводят послеоперационное лечение средствами, указанными выше.
Болезнь и синдром Кушинга или гиперадренокортицизм
Гиперадренокортицизм (синдром Кушинга) — одно из самых распространенных заболеваний эндокринной системы у собак и достаточно редко встречающийся недуг у кошек. Причиной болезни является повышенная выработка гормонов коры надпочечников, в основном кортизола.
Различают гиперадренокортицизм спонтанный, который может быть вызван как гиперплазией гипофиза или поражением его опухолью (болезнь Кушинга), так и первичным заболеванием надпочечников — аденома или карцинома надпочечника (синдром Кушинга). Существует и ятрогенный гиперадренокортицизм, вызванный избыточным поступлением в организм кортикостероидных гормонов извне.
Заболеванию подвержены в основном пожилые животные – средний возраст 7-12 лет. Хотя при гипофизарном адренокортицизме возрастной диапазон может составлять от 2 до 16 лет. Болезнь может проявиться у животного любой породы, но наиболее предрасположены пудели, таксы, боксеры, различные терьеры, бигли.
Клинические симптомы связаны с многогранным влиянием кортизола практически на все жизненно важные системы – мочеполовую, сердечно-сосудистую, нервную, скелетно-мышечную, репродуктивную и иммунную. Также поражается печень, а также кожа, почки и другие эндокринные железы. Основные признаки, на которые в первую очередь следует обратить внимание владельцу животного — сильная жажда и учащенное мочеиспускание с недержанием мочи как в течение дня, так и ночью. Также в этиологии болезни отмечается повышенный аппетит, отвисший живот, сонливость, непереносимость физических нагрузок и мышечная слабость, ожирение. Из кожных проявлений – симметричная алопеция, кальциноз и гиперпигментация кожи. Встречаются нарушения полового цикла, атрофия семенников. Более редки неврологические признаки, связанные с новообразованием гипофиза — депрессия, нарушение координации движений, слепота, анизокория (неравенство величины зрачков правого и левого глаза) и т.п. К сопутствующим проявлениям относят вторичный сахарный диабет, тромбоэмболию легочной артерии, инфекции мочеполовой системы, пиодермию.
При проведении лабораторных исследований в крови выявляются следующие тенденции: высокий уровень щелочной фосфатазы; повышение уровней АЛТ, холестерина, глюкозы; эритроцитоз; эозинопению; лимфопению; лейкоцитоз; низкий уровень гормонов щитовидной железы.
Моча имеет низкую плотность, иногда имеет место протеинурия и пиурия. Проведение УЗИ и рентгенографии брюшной полости позволяет выявить наличие опухолей надпочечника, кроме того при синдроме Кушинга характерна гепатомегалия (увеличение печени). Для более точного подтверждения диагноза в гуманной медицине используют КТ и МРТ гипофиза и надпочечников.
Определение базального кортизола в сыворотке крови имеет низкую диагностическую ценность. Поэтому, для подтверждения диагноза проводят определенные скрининг-тесты. Для первичной диагностики можно использовать соотношение кортизол/креатинин в моче (при отрицательном результате – данный диагноз маловероятен).
Малая дексаметазоновая проба и стимулирующая проба с АКТГ позволяют с высокой точностью выявить гиперадренокортицизм. Большая дексаметазоновая проба позволяет дифференцировать гиперадренокортицизм надпочечникового и гипофизарного происхождения.
Лечение при новообразовании надпочечника заключается в адреналэктомии (хирургическая операция удаления надпочечника). При консервативном лечении препаратом выбора врачей ветеринарного центра «Зоовет» является митотан, его применяют как при болезни, так и при синдроме Кушинга. Однако собакам с опухолью надпочечника требуются часто более высокие дозы, чем собакам с гипофизарным гиперадренокортицизмом. Альтернативные методы лечения заключаются в медикаментозной терапии L-депренилом, кетоконазолом (низоралом), ципрогептадином (перитолом). У разных животных в разных исследованиях результаты лечения были неодинаковы (часто эффективность терапии не превышала 25%). Гипофизэктомия (удаление опухолей гипофиза хирургическим путем) и облучение гипофиза практически не используются вследствие отсутствия надлежащего технического оснащения и высокого риска при проведении подобной терапии.
У многих животных прогноз благоприятный – особенно если после начала медикаментозной терапии митотаном животное пережило 16-недельный срок. Срок выживания в одном из проведенных исследований колебался от нескольких недель до 7 лет. Средний период составляет около 2 лет. Плохой прогноз при макроаденоме гипофиза, адренокарциноме надпочечника с метастазами и у животных с неврологическими проявлениями.
Болезнь Аддисона одна из самых распространённых патологий эндокринной системы среди молодых собак
Если задаться вопросом, насколько часто мы сталкиваемся в своей повседневной практике с болезнью Аддисона, скорее всего, в первую очередь мы ответим: нет, не часто. Так ли это на самом деле? Возможно, мы несколько ошибаемся в нашем представлении, так как болезнь Аддисона относится к разряду самых распространённых патологий эндокринной системы среди молодых собак. Не исключено, что в некоторых случаях мы просто не можем интерпретировать данные пациента, чтобы правильно поставить диагноз. Недаром болезнь Аддисона (гипоадренокортицизм) во всём мире именуют «Великим симулятором» — крайне верный термин, который говорит сам за себя: великий – это слово не требует синонимов; симулятор – имитатор, мастер маскировки; гипоадренокортицизм, дословно: мало адренокортикоидных гормонов. Что мы получаем в итоге? Гипофункцию коры надпочечников, которая обладает колоссальной способностью путать клиницистов и наводить на ложный след, так как может проявляться стертой и неспецифической симптоматикой, сходной с клиническими проявлениями многих других заболеваний.Болезнь всегда врождённая
Наверное, если мы представим себе типичного пациента с гипоадренокортицизмом, то обязательно вспомним несколько случаев из своей практики, которые по симптомам, скорее всего, следовало диагностировать как болезнь Аддисона, но по тем или иным причинам мы о ней просто не подумали.
Какие классические признаки гипоадренокортицизма? Если мы коснёмся типичной формы болезни (сочетание недостатка минералкортикоидов и глюкокортикоидов), то обычно это молодая собака, у которой нередко ведущими симптомами достаточно длительное время являются периодические желудочно-кишечные расстройства, которые могут сопровождаться также меленой и/или гематохезией; вялость; отставание в росте и развитии; летаргия; дегидратация. При этом симптомы могут чередоваться с периодами нормального состояния собаки. Подавляющее большинство пациентов – это действительно молодые собаки! В литературных источниках отмечено, что болезнь регистрировалась в возрасте от 2-х месяцев до 14 лет. Но среднестатистические данные варьируют в диапазоне до 1.5 — 2-летнего возраста.
Болезнь нередко имеет врождённый характер. Отмечена генетическая предрасположенность у некоторых пород, таких как стандартный пудель, бордер-колли, дог, ротвейлер, пшеничный и вест-хайленд терьеры, португальская водяная собака, новошотландский ретривер. При этом собака рождается клинически здоровой, несмотря на уже имеющееся заболевание. Симптомы появляются в том возрасте, при достижении которого недееспособной становится более 90% коры надпочечников. Пока кора надпочечников активна хотя бы на 10% у животного не проявляются очевидные признаки.
В связи с комплексом смазанных симптомов чаще всего такие пациенты получают неспецифическую терапию из-за подозрения на какие-либо гастроэнтерологические патологии, и нередко даже выздоравливают, но только на время.
Очевидным диагноз становится чаще всего тогда, когда мы сталкиваемся с состоянием «Криза Аддисона». По сути криз – это гиповолемический шок и коллапс. Он характеризуется всем симптомокомплексом любого гиповолемического шока, кроме следующих немаловажных исключений:
- Наличие у собаки брадикардии. Этот симптом сам по себе мало сопоставим с состоянием шока, поэтому при его обнаружении следует подумать в первую очередь о гипоадренокортицизме!
В таблице 1 приведены сведения клинических данных, отмеченных у собак при различных степенях дегидратации. Независимо от степени дегидратации (их количество сведено до трёх основных: 5%, 10%, 15%), отличительной особенностью становится брадикардия.
Таблица 1. Отличие клинических данных при основных степенях дегидратации.
| Признаки | Степени дегидратации | ||
| Лёгкая | Средняя | Тяжёлая | |
| Потеря веса (%) | 5 | 10 | 15 |
| Дефицит жидкости (мл/кг) | 50 | 100 | 150 |
| Сознание | Ясное | Спутанное | Ступор |
| Слизистые оболочки | Сухие | Очень сухие | Запекшиеся |
| Кожная складка на холке | Расправляется через 3-5 сек | Расправляется через 8-10 сек | Не расправляется |
| ЧСС (уд/мин) | Гипоперфузия, гиповолемия сочетаются с брадикардией!!! | ||
| АД (мм.рт.ст) | Норма (сред. АД выше 80) | Несколько снижено | Низкое |
| Глазные яблоки | Норма | Умеренно запавшие | Значительно запавшие |
| Диурез | Норма | Снижен | Значительно снижен |
| Дыхание (дых. движений) | Норма (до 20) | Глубокое | Глубокое и частое |
- Нередко таких пациентов сопровождает состояние гипогликемии.
- Данные анамнеза помогут правильно интерпретировать причину произошедшего.
По такой схеме развивается классическое течение типичной формы гипоадренокортицизма. Но есть вероятность столкнуться и с атипичным проявлением болезни, связанной лишь с недостаточным синтезом глюкокортикоидов. В этом случае у пациента не разовьётся криз Аддисона в его истинном понимании, и не будет наблюдаться дегидратация. Клиническая картина будет характеризоваться в основном периодическими желудочно-кишечными расстройствами, гипогликемией, вялостью, отставанием в росте и развитии.
В таблице 2 представлены сводные данные о характеристике основных симптомов и данных физикального осмотра в зависимости от того, какой формой болен пациент.
Таблица 2. Обобщённые данные о симптомах, характеризующих дефицит глюкокотрикоидов и минералкортикоидов.
| Дефицит гормонов | Клинические признаки | Результаты клинического обследования |
| Дефицит глюкокортикоидов | Анорексия | Пониженная упитанность |
| Рвота/диарея | Обезвоживание | |
| Апатия/слабость | Апатия, слабость | |
| Дрожь/тремор | Дрожь/тремор | |
| Полиурия/полидипсия | _______ | |
| Абдоминальная боль | Абдоминальная боль | |
| Судороги | Гипогликемия | |
| Желудочно-кишечное кровоизлияние | Мелена или гематохезия | |
| Эпизодические спазмы мышц | Эпизодические спазмы мышц | |
| Комбинированный дефицит глюкокортикоидов | Гиповолемический Коллапс |
Гиповолемический Брадикардия Низкое качество пульса Гипотермия Пониженное время наполнения капилляров |
Кроме анамнеза и характерных данных физикального осмотра нам также помогут поставить диагноз данные рутинных лабораторных тестов. По-прежнему важно определить, с какой формой болезни (типичной, атипичной) мы столкнулись и есть ли у пациента состояние криза.
В случае криза все рутинные исследования будут свидетельствовать о состоянии гиповолемии. В связи с этим нередко отмечаются признаки гемоконцентрации с повышением гематокрита, количества эритроцитов и гемоглобина. Однако при длительном течении болезнь нередко сопровождается анемией.
Экспресс-диагностика, необходимая при реанимации пациента, включает определение следующих основных параметров:
- Гематокрит
- рН крови
- Маркеры уремии: креатинин, мочевина
- Концентрация общего белка и альбумина
- концентрация электролитов: Na++, К+, Cl-
Таблица 3. Основные изменения, характерные для пациентов с болезнью Аддисона в биохимическом профиле сыворотки крови и при проведении гематологического исследования.
| Исследование | Часто | Редко |
| ОКА | Отсутствие стрессовой лейкограммы (лимфопении и эозинопении) у тяжело больного пациента:
Нерегенеративные анемии хронических заболеваний |
Желудочно-кишечные кровотечения могут привести к регенеративной анемии. Но, как правило, угнетение костного мозга приводит к ухудшению регенеративного ответа |
| Биохимия сыворотки | Азотемия (преренальная) Гипонатриемия Гиперкалиемия Гипохлоремия Гипогликемия Гиперкальциемия Гипоальбуминемия Гипопротеинемия (потери ЖКТ) |
Анемия, гипопротеинемия и гипоальбуминемия могут быть замаскированы гиповолемий!!! |
Соотношение Na:К
НО! Это изменение не является патогномоничным симптомом. Примерно 10-30% собак имеют нормальные концентрации электролитов на момент постановки диагноза! Это происходит из-за ранней диагностики или проявлений атипичных случаев болезни.
Важно: диагноз не исключается, когда при наличии клинических признаков наблюдаются незначительные (или отсутствуют вовсе) электролитные изменения. Особенно, если пациент проходит диагностику уже после проведённой инфузионной терапии!!!
Содержание калия в сыворотке крови, при котором возникают изменения ЭКГ, варьирует у разных пациентов, при этом последовательность электрокардиографических изменений сохраняется (она указана в очерёдности возникновения):
- Зубец Т
- Комплекс QRS
- Изменение/исчезновения зубца Р
- Волны, напоминающие синусоидную кривую
Гиперкалиемия может иметь разную степень выраженности: от лёгкой до тяжёлой.
Легкая степень соответствует концентрации К+ 5,5-6.5 ммоль/л. В этом случае при проведении электрокардиографии обычно характерно только увеличение высоты зубца Т. При концентрации К+, превышающей 6,5 ммоль/л, обычно наблюдается расширение комплекса QRS и уменьшение амплитуды QRS, увеличение длины P-волн и интервала P-R.
Тяжёлая степень развивается при К+ более 8,5 ммоль/л: P-волны могут полностью исчезать, возникают сердечная фибрилляция и асистолия. Эта степень гиперкалиемии наиболее жизнеугрожающая и требует экстренной помощи!
Методы визуальной диагностики играют вспомогательную роль при подтверждении диагноза и помогают осуществить дифференциальную диагностику.
При проведении рентгенографии грудной полсти отмечают последствия гиповолемии: микрокардия, микрогепатия, сужение просвета легочной артерии краниальной доли легкого, каудальной полой вены. Иногда с гипоадренокортицизмом сочетается мегаэзофагус. При развитии этого осложнения будут заметны характерные рентгенографические отклонения.
При проведении УЗИ брюшной полости отличительной особенностью часто становится гипоплазия обоих надпочечников. У собак надпочечники считаются гипоплазированными, когда левый надпочечник НО! Если изменений размеров этого органа не выявлено, то это не означает отсутствия у собаки болезни Аддисона.
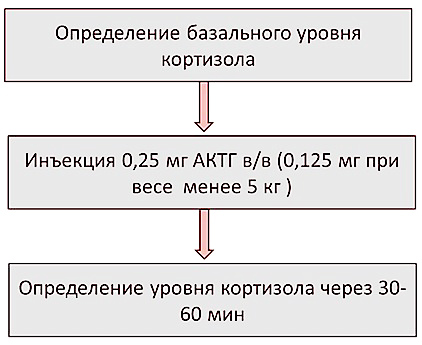
«Золотым стандартом» подтверждения диагноза остаётся тест стимуляцией АКТГ.
Есть несколько условий, которые необходимо соблюдать при проведении теста:
Собака перед проведением пробы не должна получать экзогенных глюкокортикоидов (или после их последнего применения должно пройти не менее нескольких недель).
С эндогенным кортизолом не реагирует перекрёстно только дексаметазон. Но дексаметазон тормозит синтез эндогенного кортизола по истечении 4-6 часов с момента его введения. Соответственно, в случае крайней необходимости применения глюкокортикоидов, можно инъецировать дексаметазон. Однако в этом случае тест должен быть завершён не позднее 4-х часов с момента введения препарата.
Схематично порядок проведения теста можно изобразить следующим образом:
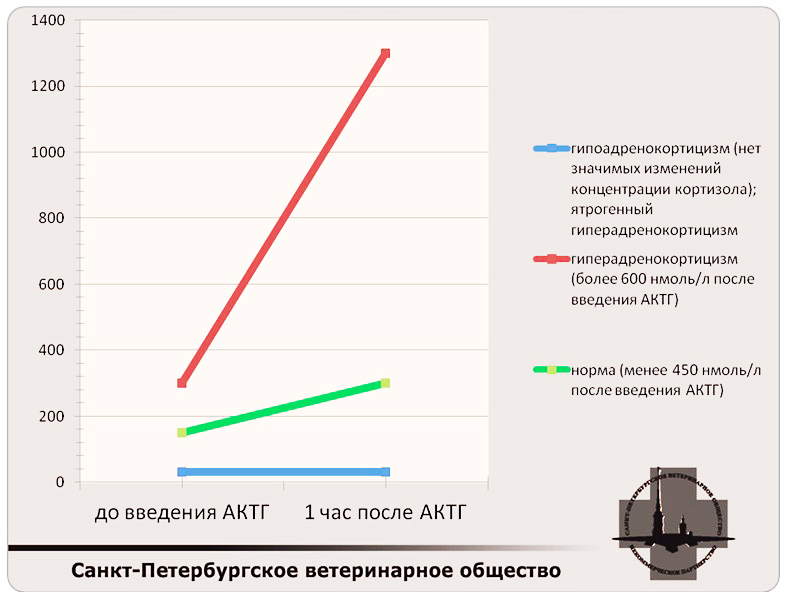
У большинства больных собак значения кортизола не определяются с помощью коммерческих тест-систем или составляют менее 28 нмоль/л в обеих пробах крови. В случае, когда концентрация базального кортизола окажется выше 56 нмоль/л, можно исключить гипоадренокортицизм.
Схематично порядок интерпретации теста можно изобразить следующим образом: на диаграмме указаны концентрации кортизола до и после стимуляции надпочечников адренокортикотропным гормоном (вертикальная ось, нмоль/л).
Другие (кроме болезни Аддисона) причины неадекватного или стертого ответа на стимуляцию АКТГ:
- предшествующее лечение глюкокортикоидами, митотаном, трилостаном, кетоконазолом
- ошибки, допущенные при введении АКТГ и проведении теста.
Лечение пациента во многом зависит от того, на каком этапе был поставлен окончательный диагноз. При развитии криза первостепенным является проведение реанимационных мероприятий. В этом случае основные этапы лечения следующие:
- Инфузионная терапия, цели которой:
- восстановление ОЦК;
- регуляция КЩО и водно-электролитного баланса;
- поддержание адекватного сердечного выброса;
- нормализация кислородно-транспортной функции крови;
- обеспечение организма пластическими и энергетическими субстратами.
- Коррекция аритмии, электролитных расстройств.
- Применение глюкоминералкортикоидов (при этом собаки с атипичной первичной формой первоначально требуют лечения с использованием только глюкокортикоидов).
- Коррекция гипогликемии (1 г глюкозы на 1 кг массы тела).
- Переливание компонентов крови при тяжёлой геморрагической анемии.
- Коррекция тяжелого метаболического ацидоза.
Отдельным вопросом следовало бы рассмотреть коррекцию электролитных расстройств . Коррекция гиперкалиемии может проводиться любым из рекомендованных в литературе способов: применение смеси инсулин-глюкоза, препаратов кальция, форсирование диуреза. Но нередко гиперкалиемия купируется при начале инфузионной терапии и этиотропного лечения глюкоминералкортикоидами без применения дополнительных средств. Стойкая гиперкалиемия при концентрации К+ в крови до 7 ммоль/л требует только коррекции инфузионной терапии (усиление экскреции и «разбавление» сыворотки крови). При стойкой концентрации К+ в крови 7 ммоль/л и более рекомендована коррекция с использованием дополнительных методов:
- Препараты кальция (они обеспечивают устранение токсического действия калия на сердце). 10% раствор глюконата кальция вводят внутривенно медленно из расчёта 50-100 мг/кг в течение нескольких минут. Эффект снижения порогового потенциала и повышения разницы потенциалов между потенциалом покоя и пороговым потенциалом клеточной мембраны виден в течение нескольких минут и длится примерно 20-30 минут. При этом в ходе инфузии необходим ЭКГ-мониторинг, чтобы вовремя выявить аритмии, вызываемые кальцием.
- Перемещение калия внутрь клетки. С этой целью применяется смесь инсулин-глюкоза: 1-3 гр. глюкозы должны приходиться на каждую ЕД используемого инсулина короткого действия. Глюкозу вводят в физ. раствор для получения 5% -20% раствора декстрозы. Инсулин дозируется из расчёта – 0,1-0,2 ЕД/кг. Начальная скорость инфузии инсулина с постоянной скоростью составляет 0,05 ЕД/кг/час, инсулин разводится в 0.9% растворе натрия хлорида вместе с глюкозой. Скорость инфузии регулируется на основе почасового измерения уровня ГК. При этом возможно развитие гипогликемии даже через несколько часов после введения инсулина. С целью профилактики такого осложнения можно рекомендовать ежечасный контроль ГК.
Гипонатриемия заслуживает не меньшего внимания, чем гиперкалиемия .
НО! Внутривенное введение гипертонических растворов пациентам с тяжелой гипонатриемией опасно, так как быстрое повышение концентрации Na++ в сыворотке крови может привести к демиелинизации тканей головного мозга . На этом этапе возникает конфликт между необходимостью коррекции гиповолемии, восполнения концентрации натрия и опасности демиелинизации. С этой точки зрения начальная скорость инфузии физиологического раствора должна составлять 20-40 ml/kg/h.
Следует также учитывать формулу расчёта объёма инфузионной терапии, в том числе для пациентов в состоянии шока.
Устранение ДО животного осуществляется в течение 6-8 часов.
При подтверждении диагноза и стабилизации состояния пациента основа лечения – это пожизненная заместительная терапия. Её основа – восполнение недостатка минералкортикоидов и/или глюкокортикоидов. В случае типичной форм болезни Аддисона самым предпочтительным вариантом лечения становится применение селективного минералкортикоида — Desoxycorticosterone pivalate (DOCP).
НО! Этот препарат в Российской Федерации недоступен .
В наших условиях мы можем применять полуселективный минералкортикоид флудрокортизон. Препарат широко распространён в медицинских аптеках. Низкие дозы флудрокортизона используются первоначально с последующим их титрованием на основе клинического эффекта и концентрации электролитов в сыворотке крови. Первоначально контроль Na++/K+, мочевины и креатинина проводится 1 раз в неделю, а после подбора дозы и стабилизации состояния — каждые 3-6 месяцев. Со временем может потребоваться повышение дозы. Итоговая суточная доза составляет 0,01-0,08 мг/кг массы тела. Иногда развиваются клинические проявления повышенной секреции кортизола, проявляющиеся полиурией и полидипсией.
При атипичной форме болезни оценка дозы глюкокортикоидов носит более субъективный характер. В отличие от типичной формы нет лабораторных тестов, оценка которых даст достоверный результат. При относительной передозировке можно ориентироваться на клинические признаки гиперадренокортицизма: полиурия, полидипсия, полифагия.
В таблице 4 приведены данные о препаратах с различной глюкоминералкортикоидной активностью. В зависимости от типа болезни можно выбрать различные варианты лечения. Препараты с равной глюкокортикоидной и минералокортикоидной активностью не подходят для длительного контроля пациентов с типичной формой болезни, поскольку для достижения адекватного минералокортикоидного эффекта требуется чрезмерное применение глюкокортикоидов.
Преднизолон и дексаметазон применимы при типичной форме болезни только на этапе лечения, соответствующем стабилизации состояния и требующем применения инъекционной формы препарата. С целью длительного лечения пациентов с атипичной формой болезни Аддисона предпочтителен преднизолон.
Таблица 4. Препараты с различной глюко- и минералокортикоидной активностью, используемые для лечения гипоадренокортицизма.
| Препарат | Доза при кризе | Длительная заместительная терапия | Глюкокортикоидная активность в сравнении с кортизолом | Минералокортикоидная активность всравнении с кортизолом | Время действия |
| Преднизолон-полуселективный глюкокортикоид | 4-20 мг/кг каждые 2-6 часов ВМ или ВВ |
0,2-0,5 мг/кг 2 раза в день Per os |
4 | 0.7 | короткое |
| Дексаметазон — селективный глюкокортикоид | 0.25-2 мг/кг ВМ или ВВ |
0.25-2 мг/кг Per os |
30 | 0 | длительное |
| Флудрокортизон — полуселективный минералкортикоид | —- | 10-30 мкг/кг 1-2 раза в день Per os |
10 | 125 | длительное |
| Desoxycorticosterone pivalate -селективный минералкортикоид | 2,2 мг/кг ВМ |
0,8–3,4 мг/кг каждые14–35 дней. ВМ | 0 | Селективный минералокортикоид | длительное |
При своевременной постановке диагноза и проведении этиотропного лечения можно добиться хорошего качества и достаточно большой продолжительности жизни. Средняя продолжительность жизни с момента начала лечения собак составляет 4,7 года (от 7 дней до 11,8 лет).
Клиническое здоровье пациента возможно только во время заместительной терапии. Прекращение лечения приведёт к рецидиву заболевания. Атипичные первичные формы болезни со временем могут сопровождаться дефицитом минералкортикоидов и потребовать коррекции терапевтического лечения. Также увеличение дозы может понадобиться и в ходе лечения пациентов с типичной формой болезни, что связано с прогрессией атрофии коры надпочечников. Такие осложнения, как мегаэзофагус и тяжелое желудочно-кишечное кровотечение, могут снижать эффективность проводимого лечения.
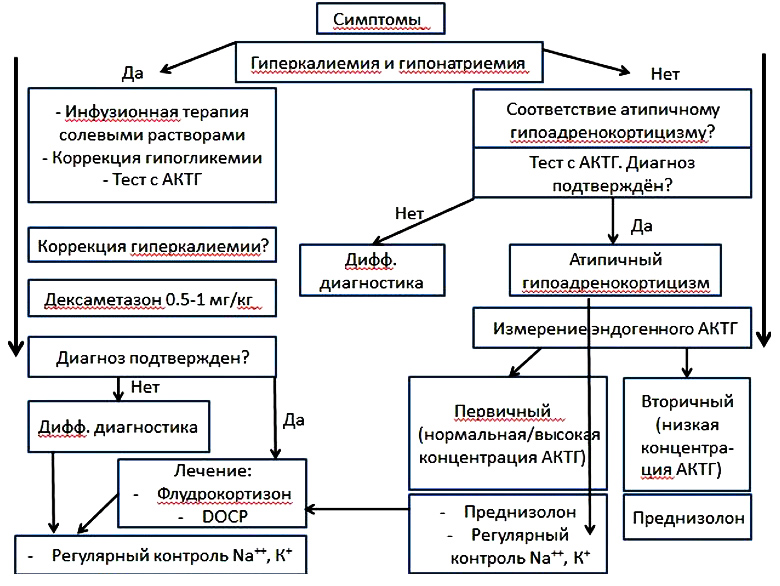
Схематично алгоритм диагностики и контроля собак с гипоаренокортицизмом можно изобразить следующим образом:
Список литературы :
Синдром Кушинга у собак
Что такое синдром Кушинга
Синдром Кушинга у собак или гиперадренокортицизм – это одно из часто встречаемых заболеваний органов эндокринной системы у собак (у кошек он бывает редко), возникающее при избыточном образовании гормона кортизола надпочечниками (находятся в брюшной полости) или адренокортикотропного гормона гипофизом (расположен в головном мозге). Поэтому различают три вида синдрома Кушинга у собак:
- Гипофизарный гиперадренокортицизм – связан с повышенным выделением адренокортикотропного гормона (АКТГ) гипофизом и в большинстве случаев причиной этому является новообразование данного органа (обычно — аденома гипофиза);
- Первичный надпочечниковый гипреадренокортицизм – обусловлен одно- или двусторонней опухолью надпочечников, иногда структурным изменением – гиперплазией надпочечников, возникающей по неизвестной причине;
- Ятрогенный гиперадренокортицизм – это вторичное изменение, к которому приводит долговременное лечение большими дозами гормональным препаратом из группы глюкокортикоидов.
Синдром Кушинга может возникать у собак любой породы среднего и старшего возрастов, но все же у пуделей, такс, маленьких терьеров и боксеров регистрируются чаще. Также установлено, что опухоли надпочечников чаще образуются у больших пород собак, с весом более 20 кг. Болеть синдромом Кушинга могут и кобели, и суки.
 Собака породы шелти с синдромом Кушинга
Собака породы шелти с синдромом Кушинга
Симптомы синдрома Кушинга у собак
Не смотря на разные виды болезни, внешние клинические признаки сходны, и основные из них может заметить любой хозяин у своего питомца. К ним относятся: повышенная жажда и мочеиспускание (полидипсия и полиурия), повышенный аппетит (полифагия) – хороший аппетит — это признак здоровья собаки, а вот его повышение может говорить о возникающей проблеме и владельцу стоит обратить внимание на этот признак и лишний раз проконсультироваться с врачом своего питомца, ожирение, могут быть характерны кожные изменения (алопеции без признаков зуда, истончение и неэластичность кожи, комедоны), а также мышечная слабость / гипотрофия, провисание живота («пузатый» вид), нарушение полового цикла у сук и атрофия семенников у кобелей, шумное и учащенное дыхание, неврологические признаки.
 Собака породы такса с синдромом Кушинга
Собака породы такса с синдромом Кушинга
 Собака с синдромом Кушинга с кальцинозом кожи
Собака с синдромом Кушинга с кальцинозом кожи
Диагностика синдрома Кушинга у собак
После осмотра собаки врач назначит общие анализы крови – клинический и биохимический, и анализ мочи для выявления сопутствующих патологий, обзорное УЗИ/рентген брюшной полости, а также более специфические тесты – анализ крови на гормон – кортизол, но определение уровня кортизола в крови делается под действием препаратов. Соответственно проводят стимулирующую пробу с введением препарата АКТГ, супрессивную пробу с введением дексаметазона (просто измерение кортизола в крови по ряду причин не имеет клинического значения для диагностики), а также определение уровня кортизола в моче и его соотношение с креатинином.
Лечение синдрома Кушинга у собак
Для лечения заболевания могут назначить операцию (при односторонней опухоли надпочечников), но чаще применяется медикаментозное лечение в виде таблеток.
В зарубежной ветеринарии были проведены исследования доказывающие, что лечение гиперадренокортицизма продлевает жизнь животным в разы. Поэтому своевременное обращение и последующее сотрудничество с ветеринарными специалистами продлят радость общения хозяев со своими питомцами.



