Содержание
- Что такое тест генетической совместимости?
- Зачем делать тест генетической совместимости?
- Кому предназначен тест генетической совместимости?
- Что тест генетической совместимости показывает?
- Стоимость теста генетической совместимости вместе с (письменной информацией по части риска и совместимости):
- Что делать, если тест генетической совместимости положительный?
- Сущность проведения теста Шуварского и подготовка к исследованию
- Расшифровка полученных данных после проведения теста
- Подведение итогов
- Подробнее об услуге
- Что дает планирование беременности?
- Кому необходимо планирование беременности?
Что такое тест генетической совместимости?
Тест генетической совместимости или Carrier Genetic Test (CGT) это единственный клинически валидный генетический скрининг тест, который основан на методе нового поколения, методе массового секвенирования или секвенирование генов (Next Generation Massive Sequencing).
Это наиболее тщательный и точный из существующих тестов.
CGT 600 — панель: включает секвенирование 549 генов, которые связаны с более чем 600 генетическими заболеваниями и 40 000 вариантами ДНК.
CGT 250 — панель: включает 250 генов и 3500 идентификаций мутаций, которые связаны с наиболее распространенными заболеваниями.
Для выполнения теста нужно сдать 5 мл. венозной крови.
Зачем делать тест генетической совместимости?
Как правило родители узнают только после рождения больного ребёнка, что они являются носителями серьезногo генетического заболевания / серьезных генетических заболеваний.
Генетические заболевания можно предотвратить, но эти заболевания нельзя вылечить.
Кому предназначен тест генетической совместимости?
У всех людей встречаются изменения в генах и CGT позволяет узнать может ли это вызвать заболевания у наших детей.
Тест рекомендуется в следующих случаях:
- до зачатия естественным путем
Это для каждой женщины, которая желает до беременности узнать, есть ли риск передать возможные заболевания своим детям. - перед использованием вспомогательных репродуктивных технологий (в том числе до искусственного оплодотворения )
Рекомендуется определить потенциальные риски перенесения болезней, чтобы быть в состоянии определить лучший вид лечения для каждого конкретного случая. - перед использованием спермы донора или донорской яйцеклетки
С целью выбрать донора, который не носит те же мутации, которые носит человек нуждающийся в донорских клетках.
С помощью теста генетической совместимости CGT семья уже в период планирования беременности получит информацию о рисках, которые могут возникнуть во время беременности и в отношении которых надо эмбрион/плод дополнительно проверить. Тест дает информацию, надо ли во время беременности провести амниоцентез и хорионбиопсию, чтобы исключить возможные моногенетические заболевания.
Ссылка: Перечень заболеваний, которые будут проверены тестом
Что тест генетической совместимости показывает?
Тест не дает информации о заболеваниях будущего ребенка, он только дает информацию о тестируемых генах и связанных с ними заболеваниях.
Тестирование помогает определить риск рождения ребенка с генетическим заболеванием. Информацию получают о генных мутациях родителей.
Хотя родители могут быть здоровыми людьми, и могут иметь общего здорового ребенка, может одинаковая мутация у обеих родителей предполагать рождение больного ребенка. Один общий здоровый ребенок (или несколько общих здоровых детей) не исключает риск в отношении следующего ребенка.
Тест генетической совместимости не гарантирует рождение здорового ребенка, поскольку цель теста заключается в оценке риска части моногенетических заболеваний.
Невозможно оценить все генетические и хромосомные заболевания. Тест дает информацию, какие действия планировать в дальнейшем, например Panorama тест, хорионбиопсию, амниоцентез, до пересадки эмбрионов PGD/PGS. Это профилактическая медицина, и это важно. Это можно сравнить с PAP-тестом, который рекомендуется делать раз в 2-3 года в течении всей жизни, хотя рак шейки матки встречается меньше чем у 1% женщин. И моногенетические заболевания встречаются примерно у 1% живорожденных детей.
Примерно у 8% пар встречается опасная комбинация генов в отношении риска моногенетических заболеваний. Риск генетических заболеваний не велик, но он существует.
Ответы теста сможете узнать примерно через четыре недели.
Стоимость теста генетической совместимости вместе с (письменной информацией по части риска и совместимости):
Тестирование только одной из сторон не дает информации, потому что все люди имеют рецессивные дефектные гены. Все люди являются носителями мутаций. Но главное, является ли общий ребенок всего лишь носителем мутации(ий) или он болен. Носитель мутации не имеет каких-либо признаков заболевания.
Если пара, где один или оба партнера являются носителями моногенного заболевания или сами больны, хотят иметь ребенка, они имеют возможность использовать екстракорпоральное оплодотворение (ЭКО́). Таким образом можно сделать преимплантационную диагностику, чтобы выяснить вероятность развития заболевания эмбриона.
Что делать, если тест генетической совместимости положительный?
Если оба партнера, то есть, как женщина, так и мужчина имеют мутации одинакового заболевания, чтобы исключить больного ребенка, может быть сделано ЭКО и в процессе этого PGD/PGS (преимплантационная генетическая диагностика или скрининг) и использовать для пересадки только те эмбрионы, которые не несут болезни.
Другим вариантом является дополнительное тестирование во время беременности — некоторые заболевания можно диагностировать с помощью теста Panorama или провести хорионбиопсию / амниоцентез.
Самым важным и главным в жизни любого человека, безо всякого сомнения, является семья. Но полноценная семья не может существовать только из мужчины и женщины — в ней обязательно должен быть ребенок. Но не каждой паре дана радость иметь детей. И не всегда речь идет о нарушении репродуктивных функций, т.е. бесплодии, иногда невозможность зачать ребенка связана с несовместимостью партнеров. Это происходит из-за того, что в женском организме вырабатываются специфические белки (антитела), которые снижают движение сперматозоидов и, тем самым, препятствуют наступлению беременности. Выявить наличие этих антител помогает специальный анализ — проба Шуварского. Поэтому, если попытки завести ребенка в течении долгого времени не дают никаких результатов, а с репродуктивной функцией у каждого из партнеров все в порядке, необходимо обязательно сделать пробу Шуварского. Этот тест дает полную картину о совместимости мужчины и женщины как на иммунологическом, так и биологическом уровне, что является весьма немаловажным фактором для полноценного процесса зачатия.
Сущность проведения теста Шуварского и подготовка к исследованию
У пробы Шуварского есть несколько других названий, которые гинекологи используют в своей практике: посткоитальный тест, совместимость Хунера, проба Симса. Названия могут быть разными, но суть процедуры одна — для исследования под микроскопом берется слизь из цервикального канала шейки матки у женщины и проба спермы у мужчины. Причем сдавать такие анализы можно только в определенный период — слизь из цервикального канала нужно брать во время овуляции, а сперму — после полового воздержания в течении пяти — шести дней.
Суть исследования состоит в наблюдении за поведением биологических выделений пары после их совмещения на предметном стекле. В течении двух часов специалисты изучают под микроскопом, как ведет себя слизь по отношению к сперматозоидам — если антитела начинают их уничтожать, и к окончанию срока погибает хотя бы половина, то можно говорить о положительном результате теста. А это означает, что мужчина и женщина не могут иметь детей. Чтобы исключить ошибку и для более достоверного результата, посткоитальный тест нужно делать несколько раз.
Обязательным условием при сдаче пробы Шуварского является строгое соблюдение определенных сроков ее проведения. Только пробы, взятые вовремя и в установленный период, гарантируют получение максимально достоверных и точных результатов. В связи с этим необходимо соблюдать следующие правила:
- Во-первых — необходимо точно рассчитать день наступления овуляции. Для этого в течение месяца женщина должна измерять базальную температуру, также проводится мониторинг с помощью УЗИ и тесты на овуляцию.
- Во-вторых — за несколько дней до проведения теста на совместимость Хунера, как мужчине, так и женщине, необходимо воздерживаться от сексуальных контактов, принятия спиртных напитков, курения и тяжелых физических нагрузок.
- В-третьих — нужно сдать анализы на инфекции, передающиеся половым путем, дабы исключить их наличие, так как половые инфекции являются противопоказанием к проведению пробы Шуварского.
- В-четвертых — если кто-либо из партнеров принимает лекарственные препараты, их временно нужно отменить, так как любое лекарство может исказить результаты пробы Шуварского. Особенно опасны в этом плане гормональные препараты.
В любом случае посткоитальный тест проводится строго индивидуально для каждой пары. И все нюансы проведения процедуры с партнерами обсуждает лечащий врач. Он же дает разъяснения по поводу того, когда лучше сдавать пробы и что необходимо делать, чтобы результаты теста оказались максимально достоверными. К тому же мужчина и женщина должны быть предупреждены, что проба Шуварского проводится несколько раз — это позволяет исключить ошибку в данных диагностики.
Расшифровка полученных данных после проведения теста
При незащищенном сексе мужские сперматозоиды попадают во влагалище женщины и сохраняют свою жизнеспособность в течении трех-четырех часов. За это время некоторые из них достигают шейки матки, оставаясь при этом способными к оплодотворению. В течении двух часов количество сперматозоидов увеличивается, достигая своего максимального значения к истечению этого срока. В последующем общее количество сперматозоидов в цервикальном канале шейки матки остается неизменным.
В современной гинекологии существует специальная система, по которой оценивается подвижность сперматозоидов — это шкала от «А” до ”Г”:
- «А” — у сперматозоидов очень высокая подвижность.
- «Б” — сперматозоиды двигаются медленно, что может быть обусловлено как линейными, так и нелинейными причинами.
- «В” — непрогрессивная подвижность.
- «Г” — полная неподвижность сперматозоидов.
О хорошем результате теста на совместимость можно говорить в том случае, если количество сперматозоидов во влагалище у женщины не превышает 25-и штук, а их подвижность относится к пунктам «А” или ”Б”. Удовлетворительными считаются результаты, когда количество сперматозоидов не превышает десяти единиц, а подвижность находится в рамках категории «А”. Плохой результат посткоитального теста — подвижные сперматозоиды не превышают своим количеством 5-и единиц и по своей активности относятся к категории «Б”.
Подведение итогов
Итак, подведем некоторые итоги по всему вышесказанному.
Проба Шуварского или посткоитальный тест позволяют точно определить совместимы ли партнеры, и влияет ли эта совместимость на их возможности к зачатию ребенка. Такой анализ сегодня рекомендуют все специалисты в области гинекологии и акушерства тем парам, которые обратились к ним по поводу невозможности завести ребенка.
Тест на совместимость необходимо сдать при возникновении малейших проблем с зачатием, так как только он поможет либо подтвердить, либо опровергнуть тот факт, что у пары имеется возможность родить ребенка.
За несколько дней до проведения пробы шуварского необходимо исключить половые контакты, так как частые семяизвержения приводят к снижению активности сперматозоидов. Также не стоит забывать, что любые лекарственные препараты искажают картину теста, поэтому их прием нужно прекратить. В процессе полового акта, который происходит непосредственно для взятия проб, нельзя применять контрацептивы, какие-либо смазки и пр. Не рекомендуется вставать сразу после соития, нужно полежать хотя бы минут 20-30. Также нельзя мыться в ванне или проводить спринцевание влагалища. Утром партнеры должны сразу же посетить своего лечащего врача, чтобы он мог провести взятие проб на совместимость.
Если пара будет строго следовать всем инструкциям и вышеперечисленным правилам, то тест будет достоверным, а результаты корректными. Дальше дело за специалистами — они будут в течение нескольких часов наблюдать в микроскоп, как ведут себя сперматозоиды и цервикальная слизь по отношению друг к другу. А потом дадут оценку совместимости пары, т.е., определят все шансы на благополучное зачатие. И сделают это с максимальной точностью.
Проба Шуварского на сегодняшний день является самым результативным и, пожалуй, единственным методом определения проблем с зачатием у мужчин и женщин. Поэтому ее рекомендуется сдавать всем парам, планирующим в будущем иметь детей или испытывающим сложности с зачатием.
Прием врача акушера-гинеколога первичный: 2200 Р. Cкидка 5% при записи с сайта
Подробнее об услуге
Каждая пара, которая осознанно пришла к желанию иметь детей, главной целью считает рождение здорового малыша. Правильное планирования беременности сводит риск патологий при вынашивании и формировании плода к минимуму.
Современные методики репродуктологии на этапе планирования будущей беременности предполагают полноценное обследование организма и коррекцию образа жизни обоих родителей. Такая схема выявляет проблемы, которые могут повлиять на вероятность зачатия и рождения здорового ребенка, а также подготовить организм будущей мамы к тяжелому этапу вынашивания беременности и родов.
Что дает планирование беременности?
Услуги планирования беременности в медицинском центре «Линия жизни» основаны на комплексной диагностике состояния здоровья обоих родителей. Общее обследование при планировании беременности включает консультации узкопрофильных специалистов и проведение обширного спектра лабораторных анализов.
Консультации специалистов на этапе планирования предполагают посещение следующих врачей:
- консультация гинеколога — необходима для будущей мамы и как минимум предполагает классический гинекологический осмотр и проведение кольпоскопии с целью исключения или обнаружения воспалительных и дегенеративных заболеваний половой системы женщины, а также новообразований шейки и матки;
- консультация уролога — включает тщательный опрос и осмотр пациента, с дальнейшим прохождением лабораторной диагностики на инфекции и исследование качества семенной жидкости;
- консультация терапевта — необходима для обоих будущих родителей, с целью выявления скрытых хронических патологий, которые впоследствии могут оказать влияние на течение беременности и состояние здоровья ребенка;
- консультации эндокринолога и репродуктолога — необходимы в тех случаях, когда пара испытывает затруднения в процессе зачатия ребенка, диагностировано бесплодие одного из партнеров;
- консультация генетика — посещение генетика и прохождение генетического исследования важнейший этап планирования, направленный на исключение риска рождения ребенка с врожденными генетическими заболеваниями. Особенно важен этот этап планирования, в тех случаях, когда в семье одного из родителей были случаи рождения детей с отклонениями умственного и физического развития, а также когда возраст одного или обоих партнеров превышает 35 лет.
Каждый специалист в рамках обследования при планировании беременности назначает определенные исследования и сдачу анализов. Так, обоим родителям предлагается сдать кровь для проведения общего, клинического и биохимического анализа, коагулограммы и определения группы и резус-фактора. При наличии проблем с зачатием эндокринолог может дополнительно назначить исследование крови на гормоны. Также проводится общий анализ мочи обоих родителей. Отдельного внимания при планировании беременности заслуживает комплекс исследований соскобов с половых органов обоих партнеров для ПЦР-исследования на инфекции, передающиеся половым путем и скрининга TORCH-инфекции.
Кому необходимо планирование беременности?
Ответственно подойти к этапу планирования беременности рекомендуется всем парам, решившимся на рождение малыша в ближайшем будущем. При этом особенно внимательно отнестись к правильному планированию необходимо следующим категориям будущих родителей:
- при наличии в анамнезе проблем с зачатием и диагностированном ранее бесплодии;
- при наличии хронических патологий любой системы организма;
- в случае возраста одного из партнеров старше 35 лет;
- при наличии в семейном анамнезе прецедентов рождения детей с генетическими отклонениями;
- при наличии любых эндокринных расстройств;
- при наличии гинекологических заболеваний.
На основании врачебных консультаций и анализов, специалист назначит лечение и схему коррекции образа жизни родителей. Чаще изменения касаются отказа от вредных привычек, коррекции питания и физической активности, нормализации веса и витаминизации организма.
В клинике «Линия жизни» имеется современная аппаратная и лабораторная база для проведения всех этапов диагностики при планировании беременности. Кроме того, в нашей команде работают лучшие узкопрофильные специалисты в области гинекологии, урологии, репродуктологии, генетики и эндокринологии.
В мире нет ничего важнее детского здоровья, что обязательно следует помнить, решая вопрос о необходимости планирования беременности. Для записи на прием к врачу-репродуктологу позвоните, пожалуйста, по указанным телефонам или оставьте заявку на сайте ниже.
Встречаются случаи, когда и женщина, и мужчина вполне здоровы, но беременность не наступает. Иногда это связано с их биологической или иммунологической несовместимостью, выявляемой при помощи специальных проб, причем некоторые из них направлены на выявление совместимости только с мужем (посткоитальный тест или проба Шуварского), другие — с мужем и донором (проба Курцрока-Миллера).
Посткоитальный тест проводят как можно ближе к моменту овуляции. Следует воздерживаться от половой жизни в течение как минимум 2 дней до проведения теста. Половое сношение рекомендуют в ночь накануне проведения теста, примерно за 9 — 12 часов до визита в клинику. Нельзя пользоваться вагинальной смазкой, подмываться и принимать ванну после полового акта.
Для проведения теста из шейки матки с помощью тонкого катетера берут немного цервикальной (шеечной) слизи, которую исследуют под микроскопом. Тест считается положительным, если через 9-24 часа после полового акта в слизи обнаруживаются живые подвижные сперматозоиды. В случае отрицательного результата, т.е. когда слизь «убивает» сперматозоиды, обездвиживая их, говорят о возможном иммунологическом факторе бесплодия.
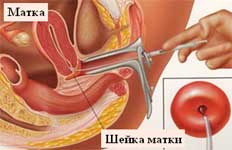
Посткоитальный тест
При отрицательном результате посткоитального теста его следует повторить. У некоторых женщин тест может быть положительным только 1-2 дня в течение всего менструального цикла. Многие препараты искажают результаты проб на совместимость, поэтому желательно избегать приема гормональных и других средств (например, клостилбегита) в том цикле, когда предполагается проведение проб на совместимость.
Проба Курцрока-Миллера проводится в дни предполагаемой овуляции. Шеечная слизь наносится на предметное стекло и к ней добавляется сперма супруга. На границе их соприкосновения проба оценивается: в случае положительной – видно, что сперматозоиды беспрепятственно двигаются через слизь (Видео 1), в случае отрицательной – они не могут пройти через неё, останавливаясь на границе (Видео 2). Проба Курцрока-Миллера является более надежной, чем проба Шуварского, для оценки совместимости партнеров, и выполняется сейчас намного чаще.
Для преодоления «убийственного» для спермы фактора – шеечной слизи – проводится внутриматочная инсеминация спермой мужа или донора, при который сперматозоиды вводят прямо в полость матки, или ЭКО.



