 Маточные трубы женщине удаляют только в качестве крайней меры. Операцию не планируют заранее, поэтому к такой беде женщина не может успеть подготовиться и родить ребенка. Что же теперь делать? Есть ли шансы забеременеть?
Маточные трубы женщине удаляют только в качестве крайней меры. Операцию не планируют заранее, поэтому к такой беде женщина не может успеть подготовиться и родить ребенка. Что же теперь делать? Есть ли шансы забеременеть?
О маточных трубах
Все знают, что маточные трубы нужны для беременности. Но для чего именно? На самом дела, эти органы являются всего лишь «проводниками» для яйцеклетки (ооцита).
Яйцеклетка образуется в яичниках – бобовидных органах, которые находятся по бокам от матки и выше нее, но с ней никак не связаны. Во время овуляции ооцит выходит в полость малого таза и, теоретически, может осесть где угодно: на кишечнике, сверху на матке, на маточных трубах и самом яичнике. А ведь оплодотворение должно происходить именно внутри матки.
Для того чтобы яйцеклетка добралась в маточную полость, и нужны маточные трубы. На их конце есть «реснички». Они, сокращаясь, создают такую волну в полости малого таза, которая «гонит» ооцит внутрь маточных труб и проводит их в матку. Но если маточных труб нет, яйцеклетку каждый месяц некому «улавливать» и «провожать».
Выход есть!
 К сожалению, такие органы, как маточные трубы, еще не научились делать искусственно. Хотя попытки предпринимались. Теоретически, можно сделать трубочки такого диаметра из собственного кишечника человека, и можно даже подшить их к матке, но сокращаться они не смогут – яйцеклетка будет в них останавливаться и через время разрушаться. Но не спешите расстраиваться!
К сожалению, такие органы, как маточные трубы, еще не научились делать искусственно. Хотя попытки предпринимались. Теоретически, можно сделать трубочки такого диаметра из собственного кишечника человека, и можно даже подшить их к матке, но сокращаться они не смогут – яйцеклетка будет в них останавливаться и через время разрушаться. Но не спешите расстраиваться!
Если удалены только маточные трубы, а хоть один яичник остался, забеременеть можно при помощи экстракорпорального оплодотворения (ЭКО). Оно подразумевает выделение отдельно яйцеклетки, отдельно – сперматозоидов, с последующим их соединением в пробирке. Когда врачи убеждаются, что из такого слияния получился эмбрион (обычно их сразу несколько, так как берется несколько яйцеклеток), его вводят в полость матки и создают все условия, чтобы он там закрепился. Всю беременность женщине будут помогать поддерживать такой гормональный фон, чтобы исключить риск выкидыша или преждевременных родов.
А если маточные трубы удалены с яичниками?
Это весьма печальная ситуация, при которой у женщины яйцеклетки не синтезируются вообще. Тем не менее, выход есть и из нее. Это – ЭКО с донорскими ооцитами.
Суть процедуры заключается в следующем. Есть женщины, которые хотят зарабатывать деньги, сдавая собственные яйцеклетки. Они обследованы, здоровы и готовы к стимуляции гормонами, что приведет к созреванию у них собственных ооцитов. Если заключить с такой женщиной договор, через время, когда ее яйцеклетки созреют, вас с мужем вызовут в клинику. Врачам нужно будет оплодотворить ее клетки в пробирке семенной жидкостью вашего супруга.
С этого момента принимать гормональные препараты нужно будет уже вам – чтобы подготовить организм к будущей беременности. Если эмбрионы нормально развиваются, примерно через 5 дней будет вновь прийти в клинику: будет осуществляться введение подготовленных зародышей (их предварительно обследуют на предмет генетических заболеваний) в вашу матку. Процедура занимает около 10 минут, после чего нужно еще 2-3 часа полежать – и можно возвращаться домой.
Встреча спортсменки и её обездвиженного поклонника Вовы Лиса долго планировалась и состоялась благодаря случайному стечению обстоятельств. О трогательной встрече пишет Sputnik Беларусь.
Бобруйчанин Владимир Лис более 15 лет прикован к постели. В 2005 году в армии по трагической случайности он упал с автомобиля и сломал позвоночник. С тех пор его тело парализовано, двигаются только мышцы лица и шеи. Дышать парень может с помощью аппарата ИВЛ.
Невзирая на диагноз и проблемы со здоровьем, парализованный Вова стал композитором: при помощи специальной программы он научился писать музыку глазами. А начался творческий путь Володи благодаря его близкому другу Валерию Алексееву.
Валера в Бобруйске личность известная, он всячески поддерживает Вову, он и познакомил его с музыкантом и аранжировщиком – Александром Косинским.
«Косинский такой музыкант есть – Доктор Кос, вот он обучал его всем этим программам музыкальным. Есть такая программа, камера на глаза направлена, и Вова один абсолютно, без чьей-либо помощи сам пишет музыку», – рассказывает Валерий Алексеев.
Всю свою музыку Володя написал в студии 227, в палате под таким номером он лежит в онкологическом диспансере в Бобруйске. При поддержке друзей Вова выпустил собственный альбом и уже заканчивает второй. Его музыка играла даже в «мекке тусовщиков» – Ибице. Трек Вовы исполнил известный продюсер и диджей Армин ван Бюрен. Всё это стало возможным благодаря Валере Алексееву.
Кроме музыки, Вова Лис следит за достижениями белорусских спортсменов. Один из любимых видов – художественная гимнастика. Больше всего обездвиженный Вова восхищается невероятной гибкостью и харизмой Екатерины Галкиной.
«Мне многие спортсменки в гимнастике нравятся. Есть у каждого свои предпочтения, как-то Катя мне больше по нраву. Она, во-первых, танцует очень эмоционально, она не показывает гимнастику, а показывает художественную гимнастику», – говорит о Галкиной Владимир Лис.
О встрече с Катей парень мечтал 10 лет. И его заветное желание всё-таки осуществилось. Знакомство состоялось в квартире родителей Вовы, из-за коронавируса парня перевезли домой. Володя признался, что немного стеснялся принимать гостей дома, а не в больнице.
О том, что Катя специально приедет в Бобруйск, парень не знал, для него эта встреча стала приятным сюрпризом.
Компанию Кате в этой поездке составила одна из титулованных белорусских красавиц Анастасия Лавринчук.
А ведь эта трогательная встреча могла бы и не состояться, если бы не цепочка случайных знакомств и событий.
Два года назад в гости к Вове приехал приятель Дмитрий Рожков со своим другом американцем Зевом Зукерманом. Они заметили на рабочем столе ноутбука Вовы фото гимнастки Екатерины Галкиной: оказалось, что парализованный композитор посвятил ей свой трек «You are my joy».
Тогда Зев пообещал познакомить Вову с любимой гимнасткой.
«Меня очень тронула его история. Несмотря на то, что случилось, он продолжает жить максимально полной жизнью в тех обстоятельствах, которые у него есть», – говорит Зев Зукерман.
«Приехали эти американцы и говорят: «Да мы Галкину привезём». Ну, они уехали, мы с Вовой поговорили, что это «одноразовые друзья», то есть мы так называем тех, кто приехал ради забавы, посмотреть на чудака, который музыку пишет парализованный. Тут звонят, говорят: «Сейчас Галкина приедет». Оказалось – не «одноразовые люди», – вспоминает ту встречу Валерий Алексеев.
Зев сдержал свое слово, правда, для этого потребовалось время. Коуч по взаимоотношениям познакомился с Катей в одном из столичных ресторанов.
«Мне говорили , но мне говорили не в таких ярких красках, как мне объяснил сам Зев, когда я его увидела случайно в городе и когда он мне предложил поехать, у меня нисколько не было ни малейшего сомнения», – рассказывает Екатерина Галкина.
«В такой ситуации, где человек даже не верит, что это может случиться, но ты берёшь на себя ответственность это реализовать и это тянется так долго, но в конце концов ты это делаешь и реализовываешь, ты чувствуешь на английском слово – комплит. Просто ценный, как будто ты закрыл что-то, что начал. И это для меня важно», – сказал Зев Зукерман.
Встреча ребят вышла очень трогательной и эмоциональной, они общались более двух часов наедине.
«Поначалу мне казалось, что я как во сне. Потому что, когда ты встречаешься с таким человеком, мы все люди, никто не знает, что нас ждёт дальше, и это очень впечатляет. Когда я увидела Вову, меня восхитило то, что в нём живут жизнь, позитив, и несмотря на то, что случилось, у человека есть энергия. Он в курсе всего, он во многих вещах разбирается, он может чем-то поделиться, что-то рассказать», – отметила Екатерина Галкина.
«У меня даже представления не было, как я с ней встречусь, какие эмоции, что ей скажу. И как-то буду вести себя, как ребёнок. В итоге вёл себя, как школьный пацан 15-летний. Ну, знаешь, попал в такую эйфорию классную. Спасибо, ребята, что вы мне эту возможность предоставили», – поделился впечатлениями Владимир Лис.
На прощание Катя и Вова обменялись контактами и обещали поддерживать связь.
«Быть или не быть… мамой» Как часто эта мысль посещает женщину, мечтающую о беременности и с замиранием сердца следящую за появлением заветных полосок на гравидарном тесте. И вот … появившаяся снова одинокая розовая полоса заставляет обреченно набирать в поисковике слово «БЕСПЛОДИЕ». И тут множество информации тяжелым грузом ложится на плечи и запутывает еще больше. «Выскакивает» реклама успешных клиник, появляются многочисленные предложения о лечении, множество терминов и определений… В этой статье нам захотелось не нагружать обилием информации вас, и без того обеспокоенных своей проблемой читательниц, но в то же время помочь глобально разобраться в этой непростой проблеме. Итак, начнем.
Содержание
- Бесплодие
- Яичниковое бесплодие (эндокринное)
- Трубно-перитонеальное бесплодие
- Маточное бесплодие
- Шеечное бесплодие
- Недостаточность лютеиновой фазы НЛФ
- Эндометриоз
- Трубное бесплодие: что это такое и почему развивается
- Можно ли забеременеть без маточных труб естественным путем?
- Риски естественного зачатия при непроходимости или отсутствии фаллопиевых труб
- ЭКО: основные этапы процедуры
- Преимущества проведения ЭКО в медицинском центре Medical Plaza
- Когда желание иметь ребенка превращается в идею-фикс
- Каждый месяц надежды сменялись отчаянием
- Как проходит процедура ЭКО?
- Супруги были почти готовы к усыновлению
- «Обыкновенная мама и обыкновенный ребенок»
- Нежданный, но желанный ребенок после 10 лет бесплодия
Бесплодие
это отсутствие наступления беременности у пары в течение 12 месяцев при регулярной половой жизни без контрацепции. * У женщин старше 35 лет этот период составляет 6 месяцев. На сегодняшний день эта проблема достаточно распространена: возникает у каждой 5-6 пары. Частота заболевания по разным данным колеблется от 18 до 25%. В том случае, если у пациентки не было никогда беременности, бесплодие называют первичным.
Если же в прошлом была хоть одна беременность не зависимо от исхода (роды/ замершая/ внематочная/ аборт), в данной ситуации речь идет о вторичном бесплодии. В соответствии с «источником» причины бесплодие бывает мужское и женское, если же проблемы имеют место у обоих партнеров речь идет о сочетанном бесплодии. Встречаемость женского и мужского фактора бесплодия сопоставима – 40-60%, сочетанное встречается в 30-48% случаев. Не удается выявить причину бесплодия примерно у 5% супружеских пар. Также бесплодие подразделяют на относительное и абсолютное.
Абсолютное бесплодие – это невозможность достижения беременности естественным путем из-за отсутствия или необратимого повреждения внутренних половых органов (врожденное отсутствие тех или иных органов, двусторонняя непроходимость маточных труб, хирургическое удаление органов и др.). Преодоление абсолютного бесплодия реализуется только с помощью вспомогательных репродуктивных технологий (ЭКО, ЭКО-ИКСИ, донорство яйцеклеток/сперматозоидов, суррогатное материнство).
Каковы причины бесплодия?
Для того, чтобы разобраться, почему у пары не получается добиться желанной беременности необходимо вспомнить, как же эта беременность в норме наступает. И на каждом этапе мы будем выделять факторы, которые могут помешать ее наступлению. …И так, начнем с самого начала.
Яичниковое бесплодие (эндокринное)
Женские половые клетки закладываются в половых тяжах (будущих яичниках) еще на 6-ой неделе внутриутробного развития. И рождается девочка уже с определенным, ограниченным, запасом зародышевых фолликулов (половых клеток яичника) – около 2 млн. При этом большая часть этих клеток подвергнется обратному развитию (атрезии). Этот запас, или яичниковый резерв, начинает прогрессивно уменьшаться с начала менструаций, приводя в конечном итоге уже зрелую женщину к менопаузе. И лишь 300-350 фолликулов дойдут до полноценного развития в менструальном цикле. В этом заключается принципиальное отличие женских половых клеток от мужских.
Сперматозоиды в организме мужчины вырабатываются ежедневно, достигая нескольких миллионов. И период их созревания составляет 60-70 дней. Именно эта особенность позволяет проводить лечение, направленное на улучшение качества спермы, в случае выявления соответствующих проблем андрологом.
![]() Диагностика мужского фактора бесплодия заключается в двух неинвазивных исследованиях – оценке спермограммы (количества и качества сперматозоидов) и определении количества антиспермальных антител (MAR-тест).
Диагностика мужского фактора бесплодия заключается в двух неинвазивных исследованиях – оценке спермограммы (количества и качества сперматозоидов) и определении количества антиспермальных антител (MAR-тест).
![]() В связи с тем, что распространенность мужского фактора достаточно велика, а диагностика проста и проводится в короткие сроки, его оценка должна проводиться на начальных этапах обследования пары.
В связи с тем, что распространенность мужского фактора достаточно велика, а диагностика проста и проводится в короткие сроки, его оценка должна проводиться на начальных этапах обследования пары.
Основное событие, которое должно случаться в менструальном цикле – это овуляция. Овуляция — это выход яйцеклетки из зрелого фолликула.
Данное событие приходится чаще всего на середину цикла, или 14-ый день менструального цикла. Стоит отметить, процесс созревания этого фолликула сложен, он контролируется целым каскадом гормональных взаимодействий, начиная от структур в головном мозге (гипоталамус, гипофиз) и заканчивая взаимным влиянием соседствующих фолликулов. Для того, чтобы получить одну единственную яйцеклетку организм начинает стимулировать рост и последовательное развитие зародышевого фолликула еще за 85 дней до овуляции.
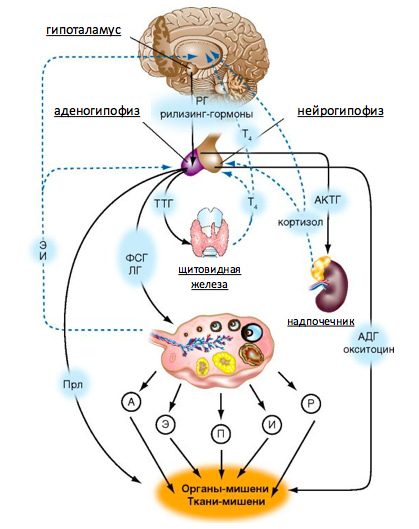
Схема гормональной регуляции внутренних половых органов.
*Основным регулятором овуляции является гипоталамо-гипофизарно-яичниковые взаимодействия. Но как видно из схемы на них могут влиять также гормоны щитовидной железы и надпочечников.
Так как овуляция является ключевым этапом будущего оплодотворения ее контроль является первоочередной задачей при диагностике бесплодия.
![]() Наиболее простые и эффективные методы контроля овуляции — динамическое УЗИ (фолликулометрия) в первой и второй половине цикла, а также определение изменения гормонального фона (анализ крови).
Наиболее простые и эффективные методы контроля овуляции — динамическое УЗИ (фолликулометрия) в первой и второй половине цикла, а также определение изменения гормонального фона (анализ крови).
Зачем проводить контроль овуляции, если менструации регулярные, всегда начинаются в срок?
Необходимо отметить, что менструация ≠ овуляция. Менструация – это лишь реакция эндометрия, ткани, выстилающей внутреннюю поверхность матки, на циклические гормональные колебания. В норме у женщины могут быть до 2-3 ановуляторных (без овуляции) менструальных циклов. Однако при некоторых заболеваниях, сопровождающихся изменениями гормонального фона, может наблюдаться постоянная ановуляция (СПКЯ, гиперпролактинемия и др.).
В случае отсутствия овуляции выполняется диагностика сопутствующих гормональных заболеваний после чего проводится
- гормональное лечение выявленных нарушений;
- медикаментозная стимуляция овуляции;
- в некоторых случаях – хирургическое лечение: электрокаутеризация (дриллинг) яичников – создание «насечек» на яичниках для стимуляции выхода яйцеклеток при синдроме поликистозных яичников (СПКЯ);
Трубно-перитонеальное бесплодие
В норме яйцеклетка после выхода из яичника попадает в маточную трубу, где и оплодотворяется сперматозоидом. Однако этот путь не прямой, у яйцеклетки нет «лестницы» по которой она «идет» в трубу. На самом деле после овуляции яйцеклетка попадает в брюшную полость, в позадиматочное пространство. *Брюшная полость покрыта брюшиной, которая на латинском языке называется перитонеум. Между двумя листками брюшины есть небольшое количество перитонеальной жидкости, в которой яйцеклетка «плавает». В этой же жидкости купаются фимбриальные отделы маточных труб. Внешне фимбриальный отдел напоминает морских анемонов. Колеблющимися движениями фимбрий («волосков») труба «загоняет» яйцеклетку внутрь себя.
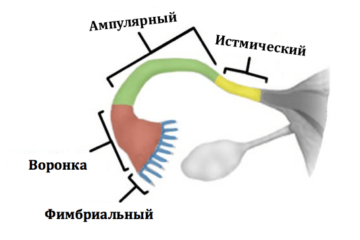
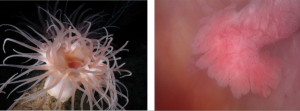
Рис.2. Слева: Отделы маточной трубы. Справа: Фимбриальный отдел маточнойтрубы
В результате перенесенных инфекционных процессов, перитонита или наличия эндометриоза в малом тазу могут формироваться спайки – соединительно-тканные пленки, которые затрудняют попадание яйцеклетки в маточную трубу за счет того, что:
- «окутывают» яичник – в таком случае яйцеклетка не попадает брюшную полость, а оказывается замурованной в спайках;
- происходит «замуровывание» фимбриального отдела, он оказывается «отвернут» от позадиматочного пространства и подпаян к стенкам таза;
- спайки могут действовать как «перетяжки», сужающие трубу, нарушающие ее ход – в результате яйцеклетка не может продвигаться по трубе, а также нарушается доступ сперматозоидов к ней.
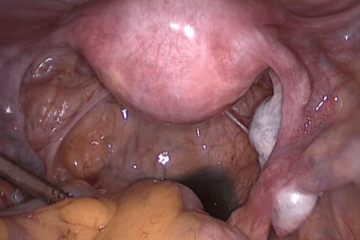
Нормальная анатомия малого таза.
Яичники подвешены на связках, маточные трубы свободны, фимбриальные отделы обращены к позадиматочному пространству.
Голубая жидкость за маткой – это контрастное вещество введенное в полость матки и поступившее через трубы в брюшную полость в процессе хромосальпингоскопии. Маточные трубы проходимы.
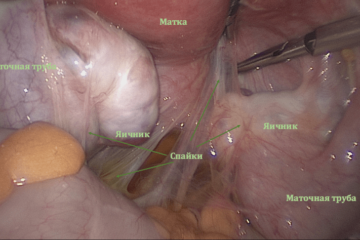
Спаечный процесс в малом тазу – причина трубно-перитонеального бесплодия.
Яичники и маточные трубы плотно укутаны спайками, фиксированы к брюшине малого таза, матке и друг к другу.
Фимбриальные отделы труб не видны.
Произведен адгезиолизис, фимбриальный отдел высвобожден из спаек.
При хромосальпингоскопии контраст свободно поступает из фимбриального отдела – маточная труба проходима.
После попадания яйцеклетки в просвет маточной трубы в среднем в течение суток она должна быть оплодотворена сперматозоидом. В противном случае яйцеклетка погибает. И на 28-ой день менструального цикла наступает очередная менструация. И так, оплодотворение яйцеклетки происходит в маточной трубе, ее ампулярном отделе.
Этот факт объясняет возникновение в некоторых случаях трубных беременностей – т.е. зигота (будущий эмбрион) «не дошла» до полости матки и прикрепилась к эпителию маточной трубы. Это грозное состояние, которое может привести к выраженному кровотечению и даже смерти женщины при разрыве маточной трубы растущим эмбрионом. Для формирования зиготы сперматозоидам необходимо пройти через полость матки в маточную трубу через истмический отдел маточной трубы. Перенесенные инфекционные процессы могут приводить к изменениям самой маточной трубы. Могут возникать:
- окклюзия (сужение до непроходимости) истмического отдела
- формирование гидро-/сактосальпинкса – в этом случае нарушается проходимость маточной трубы и в истмическом отделе (со стороны матки), и в фимбриальном, а в просвете трубы скапливается жидкостное содержимое. По сути, труба представляет собой вытянутый мешочек с жидкостью.
В этом случае встречи сперматозоида со ждущей его в ампулярном отделе яйцеклеткой не произойдет и беременность не наступит.
Методами диагностики проходимости маточных труб являются:
- Эхогистеросальпингоскопия (при помощи УЗИ аппарата),
- Цифровая гистеросальпингография – оценка проходимости труб с помощью рентгеновского аппарата при введении в полость матки рентген-контрастного вещества,
- Лапароскопия с хромосальпингоскопией – оценка поступления контраста в брюшную полость через трубы во время лапароскопии.
Наиболее информативными из описанных являются последние две. При цифровой гистеросальпингоскопии может быть получена информация о том, в каком отделе труба непроходима, а также о некоторых видах внутриматочной патологии. Кроме того, вязкое рентген-контрастное вещество, вводимое под давлением в некоторых случаях может способствовать восстановлению проходимости маточной трубы в начальных отделах. Во время лапароскопии можно не только констатировать факт нарушения проходимости трубы, но и выявить причину, в случае если это состояние вызвано спаечным процессом. А также выполнить разделение спаек, в результате которого нередко удается преодолеть этот вид бесплодия. Лапароскопия дает возможность одновременной оценки сопутствующих заболеваний органов малого таза (яичников, матки), выявить эндометриоз и выполнить необходимый объем лечения. Двусторонняя непроходимость маточных труб в истмическом отделе – абсолютное трубное бесплодие. Единственный способ его преодоления – ЭКО. При наличии спаечного процесса методом лечения является лапароскопический адгезиолизис (разделение спаек).
Если одна труба удалена, у меня меньше шансов забеременеть?
Не зависимо от того, в каком яичнике произошла овуляция, яйцеклетка попадет в перитонеальную жидкость, где ее поджидает фимбриальный отдел маточной трубы. Откуда при полноценно функционирующей единственной маточной трубе она «завлекается» в просвет трубы, а в дальнейшем – в полость матки. Поясним на простом примере: представьте, что у Вас есть раковина или ванна с двумя сливными трубами, одна из которых не работает (заблокирована или удалена). Вы набираете воду и бросаете в ванну резиновую уточку. Куда она поплывёт? Конечно, её понесёт в сторону рабочей трубы! Так и яйцеклетка, у которой нет органов движения, плывет по течению в сторону здоровой трубы, и, если не встретит препятствий в виде спаек, попадает в маточную трубу. К сожалению, спаечный процесс порой сложно диагностировать, поэтому диагностическая лапароскопия является «золотым стандартом” для диагностики и лечения трубного фактора бесплодия. Таким образом, в случае отсутствия каких-либо других факторов бесплодия вероятность наступления беременности с одной проходимой маточной трубой значимо не отличается от таковой при двух трубах.
У меня обе трубы непроходимы, планирую ЭКО. С одной стороны труба превратилась в гидросальпинкс, нужна ли мне операция?
К сожалению, нужна. Гидросальпинкс — это «колбаса с жидкостью”, в которую маточная труба превращается вследствие спаечного процесса. Во-первых, жидкость внутри заблокированной трубы эмбриотоксична: она часто содержит бактерии и продукты их жизнедеятельности. На ранних сроках беременности на фоне роста матки эта жидкость может попасть из трубы в полость матки и вызвать гибель эмбриона. По статистике, до 50% замерших беременностей у пациенток с гидросальпинксом происходят именно так. Соответственно, можно в два раза снизить вероятность замершей беременности, если удалить дряблый мешок, в который превратилась маточная труба. Во-вторых, нужно выяснить, нет ли другой патологии, которая может повлиять на результат ЭКО, например такой, как эндометриоз. Это очень коварное, «тихое” заболевание, которое может оставаться недиагностированной причиной бесплодия долгие годы. В некоторых ситуациях из-за спаечного процесса яичники могут быть недоступны для пункции при ЭКО, и требуется освободить их из сращений. В-третьих, порой удаётся восстановить проходимость маточных труб (речь идет о второй трубе, без гидросальпинкса).
Я слышала, что есть операции по восстановлению проходимости труб, насколько они эффективны?
Многое зависит от того, какой отдел трубы непроходим. Если проблема в фимбриальном отделе маточной трубы, то прогноз благоприятный — по оценкам разных авторов, эффективность вмешательства достигает 30-40%. Надо понимать, что остальные отделы трубы в этом случае здоровы. В ампулярном и, особенно, истмическом отделе просвет маточной трубы настолько мал, что делает невозможным лапароскопическое восстановление проходимости трубы. К сожалению, любой гидросальпинкс — это маточная труба, уже непроходимая в двух местах. Иначе жидкость в трубе просто не сможет накапливаться. Его намного проще обнаружить на УЗИ, но шанс восстановить трубу очень мал — от 2 до 5%. К тому же, при превращении в гидросальпинкс гибнет выстилающий трубу эпителий, который обеспечивает ток жидкости по трубе, труба становится «мёртвой” и резко возрастает риск трубной беременности (практически у каждой 5-ой пациентки). Поэтому во всем мире таким пациенткам рекомендуют удалить трубу — в этом случае шанс забеременеть после ЭКО более чем в 10 раз выше, чем после успешной операции, а 95% вероятность рецидива гидросальпинкса несет угрозу для будущей беременности.
Маточное бесплодие
Если же на пути сперматозоида и яйцеклетки не встретилось препятствий, то происходит оплодотворение, т.е. слияние двух половых клеток, содержащих генетический материал мужчины и женщины. Для упрощения мы называем этот процесс слиянием, однако на самом деле это сложный механизм, в результате которого образуется клетка, содержащая материнские и отцовские гены, однако ее генетический профиль совсем иной – он уникален. Эта клетка носит название зигота. После чего благодаря работе ресничек эпителия маточной трубы происходит ее медленное продвижение по маточной трубе, параллельно происходит процесс дробления клетки и превращения ее в многоклеточную.
Овуляция, оплодотворение и имплантация зародыша, происходящие с 14 по 20 дни менструального цикла
В среднем эмбрион достигает места имплантации за 5-6 дней, т.е. к 19-20 дню менструального цикла (если овуляция произошла на 14 день цикла+5-6 дней). Это время необходимо для того, чтобы:
- образовавшаяся зигота претерпела несколько дроблений и достигла стадии бластоцисты, когда клетки организованы таким образом, что часть их может обеспечить инвазию «врастание» в эндометрий матки,
- под действием лютеинизирующего гормона (ЛГ), вырабатываемого гипофизом головного мозга в ответ на овуляцию, ложе вышедшей яйцеклетки (гранулезные клетки) превратилось в желтое тело,
- произошла секреторная трансформация эндометрия, ткани выстилающей полость матки, под действием достаточного количества прогестерона (ПГ). Прогестерон вырабатывается желтым телом.
Здесь необходимо отметить, что сроки овуляции и имплантации, приведенные в нашей статье являются средними. У женщины цикл может длиться более 28 дней; овуляция происходить не на 14 сутки, а быть раньше или позже этого срока. В норме после имплантации эмбриона происходит плотное его прикрепление — врастание ворсин хориона в эндометрий матки под продолжающимся действием прогестерона. И беременность развивается, на что указывает отсутствие менструальных выделений в срок очередной менструации. Хочется обратить ваше внимание на то, что отсутствие менструации не говорит о том, что эмбрион развивается в полости матки. А свидетельствует лишь о том, что гормональный фон не изменился — продолжается действие прогестерона, т.е. где-то развивается беременность. В случае если у Вас проходимость по трубам была затруднена или одна из труб уже удалена по поводу внематочной беременности, вам следует выполнить УЗИ органов малого таза и убедиться, что эмбрион находится именно в полости матки! Мы рассмотрели благоприятную ситуацию, когда происходит имплантация эмбриона и развитие беременности. Однако если существуют какие-либо факторы, изменяющие состояние полости матки, которые мешают имплантации, речь идет о маточном бесплодии. К этим факторам могут относиться как врожденная патология – аномалии развития матки, так и приобретенные состояния:
- Полипы и гиперплазия эндометрия,
- Миома матки (растущая в полости или любой локализации, деформирующая полость),
- Внутриматочные синехии – соединительно-тканные перегородки, возникшие в результате агрессивных внутриматочных вмешательств, абортов, перенесенного острого воспалительного процесса и др.
- Инородные тела в полости матки,
- Эндометриоз,
- Хронический эндометрит.
Вышеописанные заболевания могут быть диагностированы как при целенаправленном поиске, так и быть находкой во время выполнения других диагностических исследований по поводу бесплодия таких, как:
- УЗИ органов малого таза,
- Цифровая гистеросальпингоскопия (ЦГСС),
- МРТ органов малого таза,
- Гистероскопия,
- Лапароскопия,
- Пайпель-биопия и др.
Преодолеть данную форму бесплодия возможно с помощью хирургического и/или медикаментозного лечения выявленных заболеваний. Нередко имеет сочетание нескольких патологий, требующее длительного комплексного лечения.
МРТ органов малого таза В полости матки виден субмукозный (растущий в полость) узел миомы.
Гистероскопия – осмотр полости матки В полости матки два полипа эндометрия.
Гистероскопия Обнаружены признаки хронического эндометрита: микрополипы эндометрия, «инъецированность» сосудами
Шеечное бесплодие
Мы рассмотрели вопрос женского бесплодия в ключе большого числа факторов. Однако есть еще один – шеечный. Сперматозоидам необходимо попасть из влагалища в шейку матки, а из нее – в полость для дальнейшей встречи с яйцеклеткой в ампулярном отделе маточной трубы. Именно на этом уровне встречается первый барьер в случае мужского фактора бесплодия, а именно недостаточного количества и качества сперматозоидов, которые не могут пройти сквозь вязкий шеечный секрет. Если же мужской фактор исключен, прохождение нормальных сперматозоидов на этом уровне также может быть затруднено в виду двух видов причин:
- Иммунологических – наличие антиспермальных антител в слизи, вырабатываемой шейкой матки, которые способствуют обездвиживанию и гибели сперматозоидов
- Анатомо-функциональных – сюда относятся анатомические изменения шейки матки (врожденные пороки или повреждения в результате родов, абортов и т.д.) и функциональные, т.е. нарушающие нормальное функционирование клеток канала шейки (острые и хронические цервициты, гормональные изменения и др.)
Для диагностики данного фактора бесплодия выполняются такие исследования, как мазок с поверхности шейки матки, цервикального канала, влагалища для определения ЗППП, вирус папилломы человека (ВПЧ), флоры, наличия воспалительного процесса. Выявить шеечный фактор бесплодия также помогает посткоитальный тест, или проба Шуварского. Посткоитальный тест заключается в оценке цервикальной слизи под микроскопом в ближайшие часы после полового акта. Цель его – определить количество и подвижность сперматозоидов. Отсутствие их в слизи или наличие отдельных неподвижных при нормальной спермограмме – свидетельствует о наличии шеечного фактора (высоко вероятно присутствие антиспермальных антител). Преодоление шеечного фактора бесплодия заключается в лечении сопутствующих инфекционно-воспалительных процессов и выполнении внутриматочной инсеминации, т.е. искусственного введения спермы непосредственно в полость матки.
Отдельно хочется сказать о таких патологиях, как недостаточность лютеиновой фазы (НЛФ) и эндометриоз. Эти два состояния были выделены отдельно, так как имеют несколько точек приложения при их наличии у женщины с бесплодием.
Недостаточность лютеиновой фазы НЛФ
Что же такое НЛФ? В норме в организме женщины после овуляции начинает вырабатываться лютеинизирующий гормон, о котором мы уже говорили ранее. Под действием этого гомона в яичнике образуется желтое тело (лат. corpus luteum), вырабатывающее прогестерон. Недостаточная выработка этого гормона во второй половине цикла называется недостаточностью лютеиновой фазы и проявляется в нарушении функционирования маточных труб (в результате зигота может не попасть в полость матки) и недостаточной секреторной трансформации эндометрия, т.е. его готовности принять эмбрион. Это состояние может приводить к бесплодию или спонтанным выкидышам в I триместре беременности. Диагностика НЛФ заключается в:
- Оценке роста фолликулов и эндометрия в течение всей менструального цикла,
- Определении уровня прогестерона в крови во вторую половину цикла,
- Биопсии эндометрия (Пайпель-биопсии) в конце второй половины цикла.
Лечение НЛФ направлено на восполнение недостатка прогестерона гормональными препаратами во вторую фазу менструального цикла.
Эндометриоз
Эндометриоз – это хроническое прогрессирующее и рецидивирующее заболевание, проявляющееся, в основном, болевым синдромом и бесплодием (в основе 20-30% случаев женского бесплодия). Суть заболевания заключается в том, что клетки эндометрия, выстилающего полость матки, попадают в полость малого таза и имплантируются на брюшину, трубы, яичники, поверхность матки, мочевого пузыря и кишечника. Этот процесс характеризуется хроническим воспалением, врастанием в органы и инициирует спаечный процесс в малом тазу. В результате при данном заболевании имеют место сразу несколько факторов, приводящих к бесплодию:
- Эндометриоидные кисты, растущие в яичниках, уменьшают количество и снижают качество яйцеклеток,
- Спаечный процесс приводит к возникновению трубно-перитонеального бесплодия,
- Эндометриоз тела матки ухудшает имплантацию эмбриона,
- Гормональные изменения при эндометриозе часто приводят к развитию НЛФ,
- Выраженный болевой синдром при половой жизни (диспареуния), вызванный наличием инфильтрата и спаек позади шейки матки и влагалища, порой заставляет женщину избегать половые контакты.
Диагностика заключается в сборе жалоб (обильные, болезненные менструации, боли при половом контакте, бесплодие), осмотре на кресле и в зеркалах; УЗИ, МРТ органов малого таза. Окончательный диагноз выставляется после проведения лечебно-диагностической лапароскопии. Преодоление бесплодия, вызванного эндометриозом, заключается в хирургическом лечении заболевания с последующей послеоперационной гормональной терапией. Целесообразность ожидания естественной беременности оценивается после операции и обсуждается со специалистом вспомогательных репродуктивных технологий. Иногда причину бесплодия установить не удается (около 10-15%), но это не значит что при этом проблема не преодолима. * В данном случае прибегают к вспомогательным репродуктивным технологиям (ВРТ): ЭКО, ЭКО-ИКСИ, использование донорской спермы и ооцитов, и т.д.
Почему стоит обратиться по поводу бесплодия именно к нам?
- Наши сотрудники обладают всеми необходимыми знаниями и возможностями чтобы помочь паре решить эту задачу;
- В нашем центре врачи являются универсальными специалистами: акушер-гинеколог, гинеколог-репродуктолог, гинеколог-эндокринолог, хирург. Таким образом диагностика и лечения большинства форм женского бесплодия может проводиться одними и теми же докторами;
- Центр работает на базе крупного многопрофильного учреждения, что позволяет привлечь на этапе диагностики и лечения смежных специалистов: уролога-андролога, гематолога, иммунолога, специалиста ВРТ;
- Наличие отделение ВРТ в клинике, соседствующего с нашим отделением, позволяет «передать» пациентку конкретному врачу и совместно определить наилучший вариант для каждой конкретной пациентки;
- Помимо диагностики и лечения бесплодия в нашем центре также проводится выяснение причин и лечение привычного невынашивания беременности — потери беременности или выкидыши более 2-3 раз подряд;
- Нашими специалистами проводится наблюдение ранних сроков беременности как естественной, так и наступившей в результате ЭКО;
- В нашем центре работает дневной стационар, где выполняются малые лечебно-диагностические гинекологические операции (в течение 1 дня) и производится комплексное лечение хронического эндометрита – заболевания являющегося как причиной бесплодия, так и неудач ЭКО.
Лечение бесплодия – зачастую долгий и непростой путь, но прошедшие его познают счастье материнства. Наш дружный коллектив приложит все усилия для достижения вашей заветной цели! Как писал Конфуций, путь в тысячу шагов начинается с одного шага. Сделайте этот шаг – обратитесь к специалистам Северо-Западного центра малоинвазивной гинекологии.
Фертильность – способность половозрелого человека воспроизводить жизнеспособное потомство. У женщин она зависит от трех физиологических способностей: зачать, выносить и родить ребенка. Часто семейные пары сталкиваются с невозможностью зачать малыша из-за трубного бесплодия партнерши – непроходимости маточных труб или их отсутствия в результате проведенной операции.
Возможна ли беременность без маточных труб? 50 лет тому назад такой диагноз не оставлял надежды на материнство, но сегодня, с развитием методов вспомогательных репродуктивных технологий, трубное бесплодие больше не является приговором. В этом случае единственно эффективным методом является экстракорпоральное оплодотворение (ЭКО), при котором зачатие происходит в лабораторных условиях.
Женщины, страдающие трубным бесплодием, интересуются, бывали ли случаи беременности без труб. Хотя и крайне редко, это может произойти, а какие последствия – расскажем в данном материале.
Трубное бесплодие: что это такое и почему развивается
Трубное бесплодие – состояние, при котором женщина не способна самостоятельно зачать ребенка из-за непроходимости фаллопиевых (маточных) труб.
Возможна ли беременность без труб? Чтобы ответить на этот вопрос, нужно рассмотреть их строение и физиологическое назначение.
Фаллопиевы трубы – орган, расположенный в области малого таза и выполняющий важную функцию в процессе зачатия: его внутренние ворсинки захватывают вышедшие при овуляции из яичника яйцеклетки. Именно здесь они оплодотворяются сперматозоидами. В дальнейшем яйцеклетка направляется по фаллопиевым трубам в полость матки, где происходит ее закрепление.
Есть истории из жизни о беременности без труб, но это единичные и далеко не успешные случаи.
Непроходимость этого парного органа возникает при появлении в его просвете рубцов, спаек или жидкости, которые препятствуют попаданию яйцеклетки в матку, а также в результате его деформации или перегиба из-за наличия спаек в брюшной полости и области малого таза.
Патология связана с такими причинами, как:
- оперативные прерывания беременности;
- инфекции, передающиеся половым путем (особую опасность представляют гонорея и хламидиоз, провоцирующие воспаления фаллопиевых труб);
- гинекологические оперативные вмешательства в анамнезе;
- гормональный дисбаланс;
- гинекологические заболевания (миома матки, эндометриоз, фибромиома).
В некоторых случаях проводят операцию по удалению маточных труб. Такое оперативное вмешательство называют сальпингэктомией или тубэктомией. Оно проводится при патологических изменениях одной или обеих маточных труб, вызванных:
- Внематочной беременностью, сопровождающейся внутренними кровоизлияниями. (внематочная беременность без удаления трубы может возникнуть при необильном кровотечении, если место крепления эмбриона находится близко к выходу из этого органа.)
- Скоплением большого количества крови или гнойного экссудата в их просвете.
- Образованием кист большого размера или грубых спаек, которые невозможно удалить.
- Злокачественными новообразованиями матки или ее придатков.
Случаи беременности после удаления труб единичны за всю историю медицины, и лишь один из них завершился успешным рождением ребенка.
Женщинам, которым был поставлен диагноз «трубное бесплодие», на помощь приходят современные вспомогательные репродуктивные технологии. Беременность без труб возможна благодаря методу экстракорпорального оплодотворения (ЭКО), при котором яйцеклетка оплодотворяется «in vitro», то есть в пробирке, а затем переносится искусственным путем в матку женщины. Такой способ эффективен даже в том случае, если удалены сразу обе трубы, но остался хотя бы один яичник.
Впервые метод ЭКО был испробован в 1978 году, британскими учеными. 25 июля 1978 года появилась на свет «девочка из пробирки» Луиза Браун, которая в 2004 году родила ребенка, зачатого естественным путем. С тех пор искусственный метод оплодотворения широко применяется в случаях женского или мужского бесплодия. Успех ЭКО без маточных труб с первой попытки составляет 35-40%. Результат напрямую зависит от возраста пациентки: чем она моложе, тем больше шансов.
Можно ли забеременеть без маточных труб естественным путем?
Женщины, столкнувшиеся с проблемой трубного бесплодия, в первую очередь начинают искать информацию о том, можно ли родить без маточных труб. Многих из них вдохновляет история Элизабет Коф из США, которая забеременела спустя 3 года после проведения двусторонней сальпингэктомии. При этом беременность была маточной, протекала нормально и завершилась рождением здорового ребенка.
Этот случай является уникальным: ранее в медицине и научной литературе было описано всего 2 случая беременности без труб, зарегистрированных в 2005 и 2008 году. Ни один из них не завершился рождением младенца.
Врачи считают, что в случае с Элизабет произошло следующее: яйцеклетка проникла в один из рогов матки, где ранее была прикреплена фаллопиева труба, а затем прошла через фистулу и попала непосредственно в матку. Также есть мнение, что беременность без труб естественным путем может возникать в тех случаях, когда в ходе операции были допущены ошибки.
Естественная беременность без маточных труб практически невозможна, так как именно этот парный орган предоставляет путь сперматозоидам к яйцеклетке, а также оплодотворенной яйцеклетке – к полости матки.
Без труб забеременеть самой практически нереально. Не стоит ожидать чуда и терять драгоценное время: консультация и последующая работа с грамотным репродуктологом даст вам реальный шанс на материнство.
Обратите внимание: беременность без маточных труб естественным путем возможна только в том случае, если повреждена или удалена только одна из них. В этом случае вероятность зачать, выносить и родить ребенка может превышать 50%. На это влияют также особенности здоровья женщины, ее возраст, медицинский анамнез.
Риски естественного зачатия при непроходимости или отсутствии фаллопиевых труб
Упомянутые выше случаи беременности без маточных труб, зафиксированные в 2005 и 2008 годах, не завершились рождением ребенка. Врачи утверждают: даже если в ходе операции по удалению маточных труб была допущена ошибка и осталась «лазейка» для зачатия, хирургические манипуляции делают невозможным полноценное закрепление оплодотворенной яйцеклетки и нормальное протекание беременности.
Если женщина забеременела без труб, то в таком случае высок риск внематочной (эктопической) беременности. Это патологическое явление, при котором оплодотворенная яйцеклетка прикрепляется не в полости матки, а за ее пределами – в тканях маточной трубы, брюшной полости.
Бывали ли случаи беременности без труб с неосложненным развитием? Лишь один случай, о котором мы рассказывали, и который можно смело отнести к разряду «чудо».
Обычно случаи беременности без труб естественным путем, при которых плодное яйцо закрепляется вне матки, представляют угрозу для здоровья женщины и при отсутствии своевременно оказанной помощи приводят к летальному исходу. К осложнениям внематочной беременности относят:
- обильное кровотечение, которое может завершиться геморрагическим шоком и смертью женщины;
- попадание большого объема крови в брюшную полость в процессе прерывания внематочной беременности, что чревато развитием спаечного процесса и связанных с ним заболеваний кишечника;
- разрыв органа, в который внедрилась яйцеклетка.
Внематочная беременность без труб – опасное для здоровья женщины состояние, последствия которого могут быть самыми непредсказуемыми.
Диагноз «трубное бесплодие» — не приговор: современные репродуктивные технологии помогут испытать долгожданное счастье материнства. В этом случае не стоит ждать чуда, теряя драгоценное время: чем раньше будет сделано ЭКО, тем больше шансов на удачный исход. Специалист-репродуктолог нашего Центра на консультации подробно расскажет, как забеременеть без маточных труб благодаря современным методам искусственного оплодотворения.
ЭКО: основные этапы процедуры
Репродуктологи знают, что беременность без труб – случай крайне редкий. При таком состоянии зачать ребенка поможет исключительно метод экстракорпорального оплодотворения.
ЭКО – это современная репродуктивная технология, благодаря которой можно забеременеть без труб. Ее суть состоит в оплодотворении яйцеклетки сперматозоидом в лабораторных условиях. Там же, в пробирке, проходят и начальные этапы развития эмбриона, после чего его переносят в полость матки. В ходе консультации специалист подробно расскажет, как делают ЭКО без маточных труб.
Основные этапы экстракорпорального оплодотворения:
- Обследование будущих родителей. По статистике, в 30-40% случаев в парах, которые не могут зачать ребенка, проблемы есть у обоих партнеров. Среди обязательных анализов, которые необходимо сдать будущей матери, — сдача крови на резус-фактор, TORCH-инфекции, ВИЧ и сифилис, а также гепатит В и С. Еще проводят цитологию мазков из цервикального канала, выполняют анализ на гормоны и УЗИ органов малого таза. По показаниям могут быть назначены дополнительные манипуляции (определение уровня сахара в крови, кольпоскопия, консультации узких специалистов).
- Стимуляция овуляции. Суть состоит в назначении пациентке гормональных препаратов, вызывающих созревание сразу нескольких фолликулов в яичниках.
- Забор созревших яйцеклеток. После созревания их извлекают путем пункции фолликула. Процедура проходит под контролем УЗ-аппарата.
- Оплодотворение. При ЭКО без маточных труб оно проходит по классической схеме: полученные яйцеклетки и сперматозоиды помещают в специальный инкубатор в питательный раствор, где и проходит сам процесс оплодотворения. Иногда может применяться ICSI – введение сперматозоида непосредственно в цитоплазму созревшей яйцеклетки. Спустя 16-18 часов проводится оценка эффективности оплодотворения. Если результат успешен, переходят к следующему этапу.
- Перенос эмбрионов в матку пациентки. Для повышения вероятности успеха могут предварительно провести вспомогательный хэтчинг, то есть намеренное истончение оболочки эмбриона. Перенос оплодотворенных in vitro эмбрионов при ЭКО без труб не имеет особенностей, не вызывает трудностей и проводится стандартно под контролем УЗИ.
Спустя 10-14 дней после «подсадки» эмбриона проводят тест на определение количества ХГЧ в крови – хорионического гонадотропина человека, одного из гормонов, указывающих на произошедшее зачатие.
ЭКО – единственный метод, с помощью которого можно забеременеть без труб. Более того: современные технологии делают возможным материнство даже после онкологического заболевания. Если при выявлении злокачественной опухоли, до начала терапии, сдать на хранение яичниковую ткань, то в дальнейшем, на стадии ремиссии, этим материалом можно воспользоваться для зачатия.
Преимущества проведения ЭКО в медицинском центре Medical Plaza
Медицинский центр Medical Plaza – член Украинской Ассоциации Репродуктивной Медицины. Если вы столкнулись с проблемой трубного бесплодия, приглашаем на консультацию в наш центр. Врач-репродуктолог подробно расскажет, как забеременеть, если удалены обе трубы или диагностирована их непроходимость. Вы узнаете, что ЭКО в данном случае – единственный шанс на материнство, и воспользоваться им нужно правильно.
Наш медицинский центр может предложить:
- Современную многофункциональную аппаратуру для диагностических мероприятий и процедур искусственного оплодотворения.
- Услуги опытных репродуктологов и эмбрионологов.
- Высокий уровень эффективности программ ЭКО, которые не уступают аналогичным программам клиник в США и странах Европы.
- Возможность приступить к выполнению протоколов ЭКО сразу же, без очереди и долгого ожидания.
- Абсолютную анонимность. Вся информация, которая связана с нашими пациентами, хранится строго конфиденциально.
- Прозрачную стоимость лечения. Мы не требуем дополнительных оплат: все расходы, связанные с проведением экстракорпорального оплодотворения, озвучиваются сразу.
Помните, беременность без маточных труб естественным путем – это не только большая редкость, но и высокая степень угрозы для здоровья женщины. Трубное бесплодие требует деликатного подхода в вопросах лечения. Если вас интересует, можно ли родить без труб, проконсультируйтесь с профессиональными репродуктологами нашего медицинского центра. Мы поможем вам обрести долгожданное счастье родительства!
14 октября 2015 в 10:37
Светлана Белоус / Фото: Александр Васюкович / TUT.BY
Путь к материнскому счастью у Ольги был длинным. За годы лечения ее интерес к детям превратился в манию, когда в моменты отчаяния даже возникали мысли покончить с собой. Сейчас все осталось позади: рядом суетится с игрушками розовощекая 4-летняя дочь Алиса, а в кроватке сопит 3-месячный Влад. В День матери Ольга согласилась поделиться своей непростой, но воодушевляющей историей.
Когда желание иметь ребенка превращается в идею-фикс
Дмитрий и Ольга по праву гордятся своей многолетней борьбой за возможность стать родителями. Доказательства с ними всегда рядом: долгожданная старшая дочка, которая с удовольствием позирует фотографу с игрушками, и совсем еще маленький сын — о его рождении пара даже мечтать не могла. Все получилось само собой.
Планировать первого ребенка супруги начали в 2003 году, спустя полгода после свадьбы. Сначала к роли будущей матери Ольга относилась спокойно, рассуждая, что «уже пора». Но с каждым неудачным месяцем желание иметь ребенка усиливалось по нарастающей. Впоследствии это стало больше похоже на навязчивую идею, комплекс неполноценности, признается она. «Наступает какой-то психологический блок. Я зациклилась. Может быть, в том числе поэтому так долго и не получалось».
Первый год молодая пара пробовала зачать ребенка самостоятельно. Потом супруги вдвоем стали ходить по врачам и проходить всевозможные обследования. Никто из медиков не видел объективных причин, почему беременность не наступает. Предлагали лечить сопутствующие проблемы, делали снимки проходимости маточных труб, исследовали спермограмму. Спустя 3 года пару направили в специализированный центр «Мать и дитя», но и там медики разводили руками. Критические дни приходили в срок, не замечая отчаянных попыток Ольги стать матерью.
Каждый месяц надежды сменялись отчаянием
Несмотря на поддержку мужа и родственников, рассказывает собеседница, она впала в глубокую депрессию.
— На меня никто не давил, не мучил, в основном я пожирала себя изнутри сама. Представьте, все подруги-ровесницы рано или поздно выходили замуж, беременели, а я оставалась без детей. Я помню те слова, которыми они мне сообщали, что беременны — они до сих пор отпечатаны у меня в памяти. Для меня это каждый раз было как удар, словно упрек мне: они могут, а я нет, я неполноценный человек. Беременных на улице видеть было больно, как и мамочек с колясками.
Если не получается забеременеть, объясняет молодая мама, жизнь превращается в сплошное ожидание. В середине цикла она каждый раз начинала искать в себе признаки того, что беременность наступила.
— Там кольнуло — может, это имплантация (прикрепление эмбриона к стенке матки. — TUT.BY)? А тут, кажется, подташнивает — а вдруг получилось? Если наступает задержка (а больше 2−3 дней у меня ее никогда не бывало), сразу такое обнадеживающее чувство появляется. А потом начинаются месячные, и всему конец. В очередной раз закрывается внутри все, в очередной раз хочется плакать, чуть ли не биться головой о стену. Доходило даже до того, что хотелось наглотаться таблеток, возникали мысли: а стоит ли вообще жить?
За годы лечения было пролито много слез. Оглядываясь назад, Ольга понимает, что эти страдания были лишними. Тогда она не догадалась обратиться за поддержкой к психологу, но советует сделать это женщинам, которые сейчас находятся в похожем положении.
Как проходит процедура ЭКО?
Спустя 4 года мучений супруги решились на ЭКО. Было осознание того, что это долго, мучительно, дорого, но молодая пара предпочла действовать. Дмитрий всячески поддерживал жену в идее родить ребенка с помощью новых технологий и даже в моменты отчаяния «гнал на попытки». Он признается: психологическое состояние Ольги его очень сильно беспокоило. Был настрой идти до победного конца.
Около года пара копила на первую попытку — тогда процедура им обошлась в 2 тысячи долларов. Кроме того, будущие родители прошли очередное тщательное обследование, которое тоже стоило денег.
Сама процедура, по описанию Ольги, требует свободного времени и моральных сил. В течение месяца идет гормональная стимуляция — каждый день пациентки ездят на уколы в клинику. Потом делается забор яйцеклеток под общим наркозом, супруг сдает сперму. В условиях лаборатории яйцеклетки оплодотворяют и получившиеся эмбрионы подращивают в течение нескольких суток. Затем 2−3 эмбриона (больше нельзя по закону) пересаживают женщине в полость матки. Чтобы эмбрион прикрепился, нужно обеспечить максимальный покой. Пациенткам советуют вообще не вставать с постели в течение нескольких дней. Неудача после такой непростой процедуры ощущается еще тяжелее.
— Ты понимаешь, что месяц к этому шел, терпел эти уколы, постоянный контроль, деньги ушли… и в итоге без результатов. Но я горевала, плакала, а на завтра просыпалась и снова начинала планировать, что буду делать дальше, какие обследования пройду, как будем деньги собирать. Эти мысли мне помогали отвлечься.
Супруги были почти готовы к усыновлению
При нормальном самочувствии и наличии денег попытки ЭКО можно повторять почти каждый месяц. Если после оплодотворения яйцеклеток получается больше эмбрионов, чем нужно для одной попытки, их предлагают заморозить. А это значит, что в следующий раз, если при разморозке эмбрионы оказываются жизнеспособными, стимуляцию гормонами делать не нужно.
У Ольги с замороженными эмбрионами ничего не получалось — каждый раз приходилось начинать процедуру заново. Вторую попытку супруги сделали через 2 месяца, потом съездили отдохнуть, подкопили денег и снова пошли в бой. На 5 попыток в общей сложности ушло около трех лет. Однажды беременность наступила, но оборвалась спустя две недели — это была настоящая трагедия для Ольги. Каждый раз появлялось все больше сомнений: а нужна ли следующая попытка?
Интересно, что к пятому подходу замороженный эмбрион впервые оказался жизнеспособным — из него впоследствии и выросла Алиса. Кроме нормальной беременности, тогда же диагностировали внематочную. Некоторое время врачи не могли понять, в чем причина кровотечений, подозревали выкидыш.
— И уже тогда я была готова к тому, что это очередной пролет. Залезла на сайт Национального центра усыновления, стала выяснять, какие документы нужны для этого. Потихоньку мы с мужем начали обсуждать этот вариант, сможем ли на него пойти. Может, еще одна попытка, и уже решились бы на усыновление.
«Обыкновенная мама и обыкновенный ребенок»
С внематочной беременностью врачам удалось разобраться, не затронув нормальную. При этом Ольге удалили одну маточную трубу, еще больше сократив шансы на естественное зачатие.
— Во время беременности я, конечно, на крыльях летала. Первое время еще сидела на специальных форумах по ЭКО, поддерживала других женщин, а потом уже, когда Алиске был годик, стала отходить от всего этого. Было ли разочарование от материнства? Конечно, нет! Да, когда рождается ребенок, появляются обычные проблемы новорожденных, бессонные ночи, болячки. Но все равно к этому относишься с удовольствием, потому что уже нет глубокой психологической проблемы, есть обыкновенная мама и обыкновенный ребенок.
О втором ребенке супруги начали задумываться, когда дочка стала подрастать. Постепенно Ольга пришла к мысли, что хочется семью побольше.
— Алиса нам столько счастья принесла, что нам хотелось испытывать его еще и еще. Нам нравится жить для детей, открывать им что-то новое, показывать им то, что сам уже уяснил, увидел, а для ребенка это впервые. Вот мы поехали с Алиской на море в прошлом году, конечно, это приятно, но мы уже отдыхали не раз, знали, бывали. А когда привезли туда ребенка… это такой восторг, это что-то невероятное! И вот от этого просто тройное удовольствие получаешь.
— Когда я в первый раз была на море, когда меня волной накрыло, мама меня держала, потом я опять упала! — вмешивается в разговор Алиса. Она очень общительная девочка, совсем не стесняется взрослых. — Настоящий живчик, прошла огонь и воду, — шутят родители.
Нежданный, но желанный ребенок после 10 лет бесплодия
В год перед рождением Владислава супруги всерьез задумывались об усыновлении. На естественную беременность надежд не осталось, а на ЭКО идти уже не хотелось: не было ни сил, ни денег.
— К тому времени у меня исчезла эта навязчивая идея, как раньше. Я просто ходила, посматривала на малышей и думала: какие они классные! Не так, как раньше, терзала себя: почему у меня не получается, за что это мне, почему именно я? Я просто думала о том, как было бы здорово иметь еще одного ребенка, ведь малыши такие классные…
Вернувшись с юга, Ольга насчитала недельную задержку. Сразу же засобиралась к врачу, чтобы узнать, с чем связан гормональный сбой. Для отчетности сделала тест на беременность, потому что врач все равно бы о нем спросил. Какое же было удивление, когда тест оказался положительным.
— Я чуть не упала. Шок. Муж перед телевизором дремал, я подхожу к нему и говорю: спишь? Сейчас проснешься! Врачи и на УЗИ, и в роддоме тоже удивлялись, спрашивали. Я не знаю, что повлияло, может, зацикленность прошла. Говорят, что после ЭКО такое иногда бывает, беременность меняет организм.
Супруги не считали, сколько потратили денег за эти годы — они не жалеют ни об одной копейке и ни одной минуте, ушедшей на лечение. Если можно было повернуть время вспять, рассказывают уже дважды родители, они все сделали бы точно так же. Ольга убеждена, что нет ничего стыдного в стремлении родить именно своего ребенка, а не усыновить чужого, потому что это родительский инстинкт.
«Хотя усыновление, конечно, это очень достойная идея», — говорит собеседница.
В будущем, если у семьи возникнет желание воспитать еще одного малыша, этот вариант молодая мама не исключает.
Комментарий гинеколога-репродуктолога центра репродуктивных технологий «ЭКО» Светланы Жуковской.
Случаи, когда после родов в результате ЭКО наступает естественная беременность, достаточно редки, но они бывают. Все зависит от фактора, который вызывает бесплодие. Во время беременности, например, некоторые спайки могут рассасываться, и маточные трубы становятся опять проходимыми. Такое возможно и если бесплодие вызывал эндокринный фактор. Беременность срабатывает как перезагрузка для организма, восстанавливается нормальный гормональный баланс, и тогда следующее зачатие наступает самостоятельно.
В каких случаях показана процедура ЭКО?
Вообще все причины бесплодия можно разделить на мужской фактор, женский и сочетанный. По мужскому фактору из показаний может быть значительное ухудшение качества спермы, низкая подвижность сперматозоидов.
Если мы говорим о женском факторе, то это чаще всего непроходимость труб либо отсутствие маточной трубы, какие-то воспалительные изменения, которые приводят к тому, что в трубах образуются спайки и нарушается их проходимость для сперматозоидов и яйцеклеток. Абсолютное показание, когда без ЭКО беременности вообще не может быть, — это отсутствие обеих маточных труб.
Также показанием для ЭКО является тяжелое эндокринное нарушение, когда не созревает яйцеклетка (в случае если другие методы не помогают). Считается, что консервативное лечение не должно занимать больше одного года, после мы рекомендуем обращаться за ЭКО. Если у женщины было более двух лапароскопических операций и беременность не наступает, мы также рекомендуем обратиться к вспомогательным репродуктивным технологиям.
Не поможет ЭКО в том случае, если уже наступило значительное истощение функции яичников, если женщина находится в продолжительном климаксе. Но это решается индивидуально с каждой пациенткой.
В среднем в год в республике проводится около трех тысяч процедур ЭКО.
Насколько эффективно ЭКО?
В среднем беременность в результате проведения ЭКО наступает в 40% случаев (без учета попыток). Считается, что это хороший результат для клиники. Что касается количества попыток, это очень сильно зависит от фактора. Если мешает забеременеть чисто механический фактор, трубы непроходимы, например, то шанс забеременеть с первой попытки выше. Если было большое количество абортов или выкидышей, могут быть проблемы с внедрением эмбрионов в полость матки, и тогда шанс ниже.
По статистике, в нашем центре около 30% женщин беременеют с первой попытки и 40% — со второй. Ограничений по попыткам нет. У нас была пациентка, которая до нашего центра обращалась в различные клиники по всему миру. Родила она с 21-й попытки, последние три — были у нас в центре.
Максимум исключительно в нашем центре — это беременность с 7-й попытки. Сейчас пациентка находится на сроке около 30 недель.
Стоимость проведения процедуры сильно варьируется в зависимости от центра. У нас на данный момент одна попытка ЭКО стоит 15 миллионов 300 тысяч рублей.
Какую нагрузку испытывают женщины?
Считается, что основное осложнение, которое может быть связано с ЭКО, — это синдром гиперстимуляции яичников. Бывает оно в тех случаях, когда препараты подобраны либо не совсем корректно, либо яичники у женщины очень активно на них отвечают. Это состояние может потребовать даже госпитализации. Но если правильно подбирать дозы и проводить профилактику, то можно свести такое количество случаев к минимуму.
Что касается отдаленных последствий, таких как, например, онкологические заболевания (о них любят рассказывать люди), их наличие не доказано. Проводились серьезные исследования, в результате которых специалисты пришли к выводу, что между ЭКО и повышением риска онкологических заболеваний взаимосвязи нет.
Какие есть социальные ограничения для ЭКО в Беларуси?
На сегодняшний момент законом установлены ограничения по возрасту — до 49 лет. Кроме того, существует ограничение и по социальному статусу: женщина обязательно должна быть в зарегистрированном браке. Если она придет одна и у нее будет стоять диагноз «бесплодие», она может воспользоваться донорской спермой, но только анонимного донора. Прийти со знакомым и использовать его материал пациентка не имеет права.
Какие предрассудки связаны с ЭКО?
Самое абсурдное, что мне доведилось слышать, — это якобы дети, рожденные после ЭКО, каким-то образом отличаются от детей после естественного зачатия. Этих деток может отличать только то, что вся беременность проходит на фоне очень тщательного контроля, пары внимательно обследуются, внутриутробное инфицирование исключено. То есть, наоборот, эти детки изначально более здоровые. Врожденные аномалии могут быть связаны только с возрастом самой пары, но не с самим методом.



