Клиники и отделения: Клинический институт детского здоровья имени Н.Ф. Филатова. Университетская детская клиническая больница
Аденоиды, или правильнее – аденоидные вегетации (аденоидные разращения) широко распространенное заболевание среди детского населения. Данной патологией страдают дети в возрасте от 1 до 14-15 лет. Наиболее часто это заболевание встречается в возрасте от 3 до 7 лет. В настоящее время отмечается тенденция к выявлению аденоидов у детей более раннего возраста.
Содержание
Что такое Аденоиды?
Аденоиды представляют собой образование лимфоидной ткани, составляющей основу носоглоточной миндалины. Находится последняя в носоглотке, поэтому при обычном осмотре глотки этой ткани не видно. Для того чтобы осмотреть носоглоточную миндалину требуется специальные ЛОР-инструменты.
К чему может привести наличие у ребенка аденоидных разрастаний?
Нарушение физиологии среднего уха. В норме у человека работает система, которая регулирует разницу давления между внешним атмосферным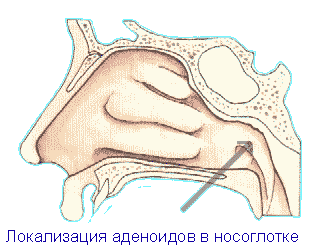 давлением и внутренним, которое существует в полости носа и носоглотке. Этот процесс регулируется благодаря анатомическому образованию, которое носит название слуховая (евстахиева) труба. По этому образованию воздух проникает в среднее ухо из полости носа. Большинство людей, имеющих опыт полета на самолете могли почувствовать эти изменения во время взлета и посадки. Вход в слуховую трубу находится в носоглотке, в непосредственной близости от места нахождения аденоидной ткани. Поэтому, если у ребенка увеличивается носоглоточная миндалина, она перекрывает устье слуховой трубы, затрудняя свободное прохождение воздуха в среднее ухо. В результате, барабанная перепонка теряет свою подвижность, что отражается на слуховых ощущениях – ребенок недостаточно хорошо слышит.
давлением и внутренним, которое существует в полости носа и носоглотке. Этот процесс регулируется благодаря анатомическому образованию, которое носит название слуховая (евстахиева) труба. По этому образованию воздух проникает в среднее ухо из полости носа. Большинство людей, имеющих опыт полета на самолете могли почувствовать эти изменения во время взлета и посадки. Вход в слуховую трубу находится в носоглотке, в непосредственной близости от места нахождения аденоидной ткани. Поэтому, если у ребенка увеличивается носоглоточная миндалина, она перекрывает устье слуховой трубы, затрудняя свободное прохождение воздуха в среднее ухо. В результате, барабанная перепонка теряет свою подвижность, что отражается на слуховых ощущениях – ребенок недостаточно хорошо слышит.
Частые простудные заболевания. Условием для нормальной физиологии полости носа является свободное носовое дыхание. В норме слизистая оболочка полости носа и придаточных пазух носа вырабатывает слизь, которая «очищает» полость носа от бактерий, вирусов и других болезнетворных факторов. Если у ребенка имеется препятствие току воздуха в виде аденоидов, отток слизи затрудняется и создаются благоприятные условия для развития инфекции и возникновения воспалительных заболеваний. Поэтому дети, имеющие аденоиды часто и длительно болеют, а периоды выздоровления у них очень короткие.
Хронический очаг инфекции. Аденоиды, затрудняя носовое дыхание не только предрасполагают детский организм к возникновению воспалительных заболеваний, но и сами по себе являются хорошей средой для атаки бактерий и вирусов. Поэтому ткань носоглоточной миндалины как правило находится в состоянии хронического воспаления. это оказывает неблагоприятное влияние на многие органы и системы организма, а самое главное – хронический очаг инфекции является прекрасным фоном для развития инфекционно-воспалительных и аллергических заболеваний в детском организме.
Снижение работоспособности. На сегодняшний день уже доказано, что при затруднении носового дыхания организм человека не дополучает до 12-18% кислорода, который очень важен для работы головного мозга. Особо актуально данное состояние у детей, которые имеют очень развитую сеть кровеносных сосудов слизистой оболочки полости носа, где идет активное всасывание кислорода. Поэтому у ребенка, страдающего затруднением носового дыхания в силу аденоидов, наблюдается постоянный недостаток кислорода и прежде всего страдает головной мозг. Поэтому дети. страдающие аденоидами плохо учатся, у них снижена работоспособность, они менее внимательны.
Нарушение развития речевого аппарата. Как уже выше отмечено, при наличии у ребенка аденоидов нарушается рост костей лицевого скелета. Это в свою очередь может неблагоприятно влиять на формирование речи. Ребенок не выговаривает отдельные буквы, постоянно говорит в нос (гнусавит). Причем, родители часто не замечают этих изменений, так как «привыкают» к произношению ребенка.
Воспалительные заболевания среднего уха. Уже отмечено, что рост аденоидов нарушает физиологию среднего уха, так как перекрывают устье слуховой трубы. Кроме этого, в данной ситуации создаются неблагоприятные условия для проникновения и развития инфекции в среднем ухе. Поэтому, ребенок, страдающий аденоидами часто переносит катаральные и гнойные средние отиты.
Возникновение воспалительных заболеваний дыхательных путей. Как уже отмечено, при разрастании аденоидной ткани, последняя переходит в состояние хронического воспаления. Поэтому, происходит постоянная наработка слизи или гноя, которые под действием силы тяжести опускается в нижележащие отделы дыхательной системы, и проходя по их слизистой оболочке вызывают воспалительные процессы – фарингиты, ларингиты, трахеиты и бронхиты.
Это лишь наиболее весомые нарушения. которые возникают в организме при наличии у ребенка аденоидных вегетаций. На самом деле, спектр патологических изменений, которые вызывают аденоиды гораздо шире. Сюда следует отнести изменения состава крови, влияние на нервную систему, энурез, нарушение функции почек и другие. Однако данные симптомы встречаются гораздо реже.
Как заподозрить аденоиды у ребенка?
Приведу несколько характерных симптомов (признаков заболевания), которые позволят родителям заподозрить наличие у ребенка аденоидных вегетаций.
Затруднение носового дыхания. Ребенок либо периодически, либо постоянно не дышит носом. Спит или бодрствует с открытым ртом, во время сна ребенок сопит либо храпит.
Снижение слуха. Ребенок недослышит. Он переспрашивает, когда к нему обращаются родители или другие люди. причем, иногда родители воспринимают это как шалость ребенка и даже наказывают его, чего естественно делать не следует.
Периодический или постоянный насморк. У ребенка отмечаются выделения из носа слизистого (светлые, прозрачные) или гнойного (густые желтые или зеленые) характера. Может отмечаться периодическое или постоянное першение в горле. Чаще эти симптомы сочетаются с нарушением носового дыхания.
Часто возникающие простудные заболевания, такие как ринит, гайморит, ангина, ОРЗ, фарингиты, трахеиты и другие. Преимущественно страдает дыхательная система.
Часто возникающие острые средние отиты или обострения хронического отита.
Постоянная гнусавость, нарушение речевой функции.
Снижение работоспособности и неуспеваемость в школе. Этот симптом не всегда на 100% свидетельствует о наличии у ребенка аденоидов, но все же является поводом для обращения к оториноларингологу.
Как правило, одного из этих симптомов бывает достаточно, чтобы установить диагноз и провести адекватные лечебные мероприятия. Поэтому, если Вы обнаружили у своего ребенка один из перечисленных признаков, не откладывая обратитесь к ЛОР-врачу. Конечно, человек способен прожить с аденоидами всю жизнь, и мне, как специалисту не известны случаи тяжелых расстройств, приводящих к летальным осложнениям. Но запомните, что любое заболевание гораздо легче предотвратить, чем заниматься его лечением. Что касается непосредственного лечения аденоидов, то здесь следует обратить внимание на ряд моментов, которые всегда интересуют родителей. Остановимся на них.
Особенности лечения аденоидных вегетаций у детей.
Самый распространенный вопрос, который задают родители ЛОР-врачу – это о целесообразности проведения именно оперативного лечения. Порой само слово операция вызывает у родителей неимоверный страх. Кроме того, актуален вопрос проведения обезболивания при выполнении операции по поводу аденоидов.
На сегодняшний день, есть один эффективный метод лечения аденоидов, это операция. Аденотомия (удаление аденоидов), должна выполняться как можно раньше с момента установки диагноза. Однако, операция должна проводиться только при наличии показаний.
Почему аденоиды необходимо удалять. Попробую ответить на этот вопрос приведя пример. Как мною уже отмечено, аденоидная ткань – это анатомическое образование, т.е. это структура ткани, занимающая определенный объем в полости носа и носоглотке. Но зачастую родители, не зная этой особенности требуют от врача назначения каких либо капель, таблеток или других методов лечения, только не оперативного вмешательства. И ЛОР-врачу чрезвычайно трудно переубедить маму или папу в обратном. Для этого – обещанный пример.
Как я уже отметил, аденоиды – это анатомия, то есть это то, что «выросло» и имеет свой объем и форму. Представьте себе яблоню, на которой в период урожая выросли яблоки, причем каждое из них имеет определенную, присущую только ему форму и размер. После того, как яблоки вырастают, независимо от того, как и чем вы будете поливать это дерево, — размер плодов останется прежним, разве только может увеличиться. Поэтому, если у ребенка вырастают аденоиды, никакими каплями невозможно заставить их изменить свою структуру.
Другое дело, когда речь идет о хроническом воспалении аденоидной ткани, которое носит название – аденоидит. Как правило это состояние сочетается с увеличением аденоидной ткани, но не всегда. Так вот, в чистом виде аденоидит, подлежит консервативному лечению, и операция должны проводится только когда все методы неэффективны или при наличии сочетания аденоидита и аденоидных вегетаций. В любом случае. Не стоит заниматься самолечением, и то, какой метод лечения более подходит для ребенка, поэтому – обратитесь к ЛОР-врачу поликлиники, или проконсультируйтесь у ЛОР-хирурга в стационаре. Всегда есть возможность узнать мнение нескольких специалистов, которые могут советовать или не советовать оперативное лечение. Так что если сомневаетесь – не теряйте времени.
Другой актуальный вопрос, который задают практически все родители, которые слышали о том, что удалив аденоиды, можно не вылечиться, так как они вырастают снова. К сожалению, и я не могу этого отрицать, рецидивы (повторное нарастание аденоидов) встречаются довольно часто. Зависит это от ряда причин, основные из которых я перечислю.
1. Самое главное – это качество проведенной операции. Если хирург полностью не удаляет аденоидную ткань, то даже из оставленного миллиметра возможно повторное нарастание аденоидов. Поэтому, операция должна проводиться в специализированном детском стационаре (больнице), квалифицированным хирургом. В настоящее время в практику внедряется метод эндоскопического удаления аденоидов специальными инструментами под контролем зрения, через особые оптические системы. Это позволяет полностью удалить аденоидную ткань. Однако, если все же возникает рецидив, не стоит сразу винить хирурга, так как есть и другие причины.
2. Практика доказывает, что чем в более раннем возрасте проводится аденотомия – тем больше вероятность рецидива. Так более целесообразно проводить аденотомию у детей в возрасте после 3-х лет. Но при наличии абсолютных показаний – проводится в любом возрасте.
3. Чаще рецидивы возникают у детей, которые страдают аллергией. Объяснение этому найти сложно но опыт доказывает, что это так.
4. Существуют дети, у которых есть индивидуальные особенности, характеризующиеся повышенным разрастанием аденоидной ткани. В данном случае – ничего не поделаешь. Так заложено генетически.
Это наиболее частые причины. Хочу заметить, что при наличии показаний аденотомия должна выполняться обязательно. Бояться повторной операции не стоит, так как выполнение ее займет менее 5 минут, и принесет облегчение ребенку. А если не выполнить операцию, то ребенок будет страдать. о чем указано выше. Теперь остановлюсь на вопросах обезболивания.
Обезболивание при удалении аденоидов
Еще не так давно. когда не было столь эффективных способов обезболивания, всем аденотомию проводили без обезболивания. Поэтому, как правило, родители задают вопросы по этому поводу, опираясь на то, что им или их знакомым удаляли аденоиды без всякого обезболивания.
В настоящее время существует много способов обезболивания. Что касается ЛОР-хирургии на западе, то там все аденотомии выполняются под общим обезболиванием (наркозом). Большинство Российских клиник в настоящее время переняло этот опыт. Конечно проведение аденотомии под наркозом для ребенка целесообразно. Он закрывает глаза, а когда открывает их, то операция уже выполнена. Однако, нельзя забывать о том, что любой наркоз повышает риск оперативного лечения на как минимум на 10%. Поэтому здесь играет роль квалификация анестезиолога, который проводит наркоз. Хочу также подчеркнуть, что проведение аденотомии под общим обезболиванием – это «высший пилотаж» ЛОР-хирургии. Проводить ее может только высококвалифицированный хирург.
Другой вид обезболивания – местная анестезия. Проводится она либо смазыванием, либо распылением на слизистую оболочку обезболивающих средств. Метод, при правильном его проведении достаточно эффективен, однако, во время операции, ребенок находится в сознании и все видит. Даже если ребенок не чувствует боли, при виде крови он пугается и плачет, кричит и т.д. У ряда детей это отражается на психике, и после операции не возможно ребенка заставить показать врачу горло. Поэтому целесообразно дополнять местную анестезию внутримышечным введением успокаивающих препаратов. Этот метод используется в нашей клинике много лет и достаточно эффективен. Суть его в том , что ребенок находится в сознании, но «загружен», что позволяет смягчить психическую нагрузку.
И наконец, самое главный вопрос. Можно ли проводить аденотомию без обезболивания? Да можно. И этому есть физиологическое объяснение. Структура аденоидной ткани такова, что в ней нет болевых нервных волокон. Так в норме человека можно уколоть в миндалину и боли он не почувствует. Я ни в коей мере не призываю проводить эксперименты на этот счет. К тому же ребенку этого не объяснить, и если есть возможность обезболивание должно быть проведено. Даже при его малой эффективности оно окажет хороший психологический эффект.
В любом случае, решать вопрос о проведении обезболивания следует только с лечащим врачом и анестезиологом. Аденотомия проводится очень быстро, и как правило через пару часов ребенок уже забывает о том, что ему что-то делали. Выбор за родителями.
Что можно сделать еще?
Очень часто наличие аденоидных вегетаций сочетается с гипертрофией (увеличением) небных миндалин. Эти органы находятся у человека в глотке и их может увидеть каждый. Однако, у детей очень часто наблюдается параллельный рост аденоидов и небных миндалин. К сожалению и в этой ситуации наиболее эффективным методом лечения является хирургическое вмешательство. При наличии сочетанного увеличения миндалин и аденоидов, целесообразным является проведение одномоментного удаления аденоидов и подрезания небных миндалин. Операция носит название – тонзиллотомия. Хочу подчеркнуть, что в этом случае не проводится удаление миндалин, они только подрезаются до физиологического нормального размера. Аденоиды же удаляются полностью. Операция длится немного дольше – около 10-ти минут. При наличии показаний для проведения аденотонзиллотомии она должна выполняться обязательно, с последующим назначением курса консервативной профилактической терапии.
В заключении, я хочу остановиться на некоторых особенностях ухода за ребенком после проведения аденотомии. Они следующие.
1. После проведения операции должны быть исключены физические нагрузки, занятия физкультурой и т.п. На период как минимум в 2 недели, а лучше на 1 месяц.
2. Из питания ребенка должна быть исключена грубая, твердая и горячая пища. Преимущество должно отдаваться жидкой пище, которая должна быть достаточно калорийной и содержать свежие, богатые витаминами продукты. Срок такой диеты составляет от 3 до 10 дней, в зависимости от указаний врача.
3. Как минимум в течение 3-х дней ребенка не следует купать в горячей воде, парить. Следует также ограничить нахождение ребенка на открытом солнце, в жарких и душных помещениях.
4. Для лучшего заживления операционной раны ребенку назначаются капли в нос. Обязательно применение сосудосуживающих капель (нафтизин, тизин, називин, глазолин, санорин, ксимелин, назол и др.) как минимум в течение 5-ти дней, а также растворов, оказывающих вяжущее и «подсушивающее» действие. С этой целью обычно назначаются капельные растворы, содержащие серебро (протаргол, колларгол, повиаргол и др.). Срок их применения не должен составлять менее 10 дней.
5. Обязательным моментом послеоперационного ухода является проведение дыхательной гимнастики, по вопросам которой Вас проконсультирует ЛОР-врач.
6. После операции, вечером и иногда утром у ребенка поднимается температура. Как правило она не превышает отметки 38 градусов. Если есть необходимость в ее снижении, то ни в коем случае не должны использоваться препараты, содержащие аспирин (ацетилсалициловая кислота), которые могут спровоцировать кровотечение.
7. У ребенка после операции возможно возникновение одно-двукратной рвоты сгустками крови. Иногда возникают умеренные боли в животе или нарушение стула. Это связано с тем, что ребенок во время операции может «наглотаться» крови, которая взаимодействуя со средой желудка и кишечника вызывает указанные выше изменения. Они быстро проходят.
8. В большинстве случаев, сразу после операции возникает заметное улучшение носового дыхания, однако в последующие дни возможно появление у ребенка гнусавости, заложенности носа, «хлюпанья в носу». Это связано с наличием на слизистых оболочках послеоперационного отека, который спадает к 10-му дню.
9. Кровотечение должно остановиться в первые 10-20 минут после проведения операции. Если сохраняются признаки кровотечения (кровь или сукровица из носа, слюна с кровью, ощущение стекания жидкости по задней стенке глотки), следует обязательно показать ребенка ЛОР-хирургу стационара или ЛОР-врачу поликлиники.
Кроме перечисленного, каждый врач может рекомендовать или не рекомендовать другие меры профилактики. Главное – они должны выполняться.
Клиники и отделения: Клинический институт детского здоровья имени Н.Ф. Филатова. Университетская детская клиническая больница
Предисловие
Эту книгу мне пришлось писать прямо с середины. Потому что для вас вся история начнется, когда вы выйдете из кабинета районного ЛОР-врача, сжимая в одной руке кулачок своего малыша, а в другой – направление на удаление аденоидов. Вы только что узнали, что вашего ребенка надо оперировать.
Да, это страшно. Потому что, как только вы соберете все анализы, вам придется немедленно (а вдруг результаты будут просрочены?) ехать в больницу, где ребенка у вас отберут и сделают с ним что-то, о чем и думать не хочется. Впрочем, если у вас самих в детстве удалили аденоиды, вам будет еще хуже. Операция – она, конечно, длилась недолго, но вы помните ее до сих пор, правда? И еще вам ну очень не хочется, чтобы то же самое пережил ваш ребенок.
Так что же делать?
Во-первых, успокоиться. А во-вторых, поискать информацию (поисковики вам в помощь) о том, как решить проблему без операции. Только вот ведь какая беда – информации будет не просто много, а слишком много.
Кроме того, все, что вы найдете в Сети, будет написано людьми, которые не просто не хотят вам помочь, а вообще не подозревают о вашем существовании. И конечно, преследуют свои собственные цели. Кому-то из врачей нужно убедить вас, что удаление аденоидов – это лучшее, что может предложить современная медицина. Врачу-гомеопату, например, просто позарез необходимо получить еще одного пациента – в лице вашего ребенка.
Также существуют отзывы, написанные пиарщиками клиник, влюбленными в какого-нибудь конкретного врача мамами, родителями, наоборот, – обиженными, и, наконец, специалистами по черному пиару из стран бывшего СССР. Последние не то что вас – клинику, на которую вы собираете отзывы, в глаза-то не видели…
Заметьте, у всех этих людей перед вами огромное преимущество. Они уже владеют информацией, а вы – еще нет. Получается, что чисто теоретически вас могут убедить в чем угодно. Однако итогом этого убеждения может оказаться неверное для вас и вашего ребенка решение – операция, которая на самом деле не нужна, время и деньги, потраченные на шарлатанов, или же просто неэффективное лечение, да мало ли что еще.
В Интернете очень часто прав не тот, кто прав, а тот, кто больше и убедительнее пишет.

Задача этой книги – не убедить вас в том, что какой-то конкретный способ лечения аденоидов лучше или хуже остальных, а дать вам базовые знания о самих аденоидах и о методах их лечения.
Принимать решение будете вы и только вы.
Введение
У вашего врача – того самого, который только что сказал, что ребенку нужно непременно удалять аденоиды, есть преимущество – он профессионал. Но поскольку у него на прием отпущено всего 6–10 минут, рассказать вам все об аденоидах он точно не успеет – да и пытаться не будет. Сказано удалять – значит, удалять.
Но нам-то с вами нужно разобраться, так ли нужна операция (а заодно уж – если отвертеться не получится – что эта операция собой представляет).
И вообще, что это за штука такая, аденоиды, которые нужно удалить, а если действительно нужно, то почему эти аденоиды вдруг выросли и мешают дышать?
Может быть, удалять и вовсе не требуется, раз уж природа их предусмотрела?
Много вопросов?
Очень.
Давайте разобьем их на группы и будем искать ответы по порядку – так будет проще, уж поверьте. Прежде чем говорить о том, что аденоиды, может быть, удалять и не надо, сначала разберемся, что это вообще такое.
Итак, совсем скоро вы узнаете, что такое аденоиды, какой они на самом деле бывают степени, в каких случаях их нужно удалять, а когда операция не требуется, а также какие способы лечения аденоидов без хирургического вмешательства вообще существуют.

Что такое аденоиды

Аденоиды – одна из наиболее распространенных проблем, с которыми сталкиваются малыши, их родители и детские врачи.
Лишь некоторые родители, когда им предлагают удалить у ребенка аденоиды, робко интересуются: а, может, эти аденоиды зачем-то нужны?
Однако о самой природе возникновения аденоидов спрашивать не пытаются, то ли потому, что у докторов нет времени объяснить, то ли надеются узнать побольше в Википедии. Однако прежде чем что-нибудь из человеческого организма бездумно удалить, лучше для начала узнать – а зачем это что-то, собственно, вообще предназначалось природой.
Если попросить ребенка открыть рот и сказать «а» (что, кстати, не очень правильно само по себе – с точки зрения техники осмотра), то аденоидов вы не увидите – их будет скрывать от вас мягкое нёбо.
Точно так же нельзя увидеть аденоиды и через нос, если посветить туда фонариком. Даже ЛОР-врач, который использует рефлектор и носорасширитель, заглядывая в нос, аденоидов не видит.
Для того чтобы увидеть и оценить аденоиды, необходимы специальные методы исследования, такие как:
• рентген,
• компьютерная томография,
• эндоскопия носоглотки,
• осмотр носоглотки зеркалом.
Обо всех этих методах речь пойдет позже, – сейчас важно другое. Если врач при осмотре ни одним из вышеперечисленных методов не воспользовался, но при этом сказал вам: «У ребенка аденоиды, надо удалять», – не торопитесь впадать в отчаяние. Важно понимать, что в данном случае врач не ПОСТАВИЛ ДИАГНОЗ – он всего лишь ПРЕДПОЛОЖИЛ, что у его маленького пациента увеличены аденоиды. Предположение же вовсе не является показанием к операции.
Так что же такое – аденоиды?
Несмотря на то что слово «аденоиды» употребляется во множественном числе, этот орган представляет собой миндалину, расположенную в носоглотке позади носа. Следует, однако, заметить, что миндалина у нас такая не одна. Существуют еще нёбные миндалины (их иногда называют гландами и вот их-то как раз легко увидеть, если ребенок откроет рот), есть тубарные миндалины – они прикрывают вход в устье евстахиевых труб, чтобы инфекция не могла попасть по этим трубам из носоглотки в ухо и вызвать отит. На задней стенке глотки расположены лимфоидные фолликулы, которые при увеличении придают горлу вид «булыжной мостовой». Также есть миндалина на корне языка и две миндалины в гортани – ниже голосовых складок.
Обобщенно эти миндалины называются лимфоидным кольцом глотки, или кольцом Вальдейера (кстати, если вы упомянете эту фамилию на приеме у доктора, с вами уже никто не будет разговаривать как с дилетантом). Это кольцо контролирует вход в наш с вами организм на предмет попадания в него всяких там микробов, вирусов и прочей нечисти.
Лимфоидная ткань состоит из основы (соединительной ткани) и прибывших туда со всех уголков организма лимфоидных клеток, проще говоря, лейкоцитов.
Когда организм растет, большая часть непростой работы по борьбе с инфекцией валится именно на аденоиды (они, кстати, из-за этого и увеличиваются). Поскольку организм еще маленький и иммунная система у него незрелая, собравшиеся со всего организма лимфоциты только учатся распознавать чужеродные клетки – другими словами, антигены. Происходит это – еще раз подчеркиваю – именно на аденоидах.
Примерно к 6–7 годам аденоиды передают эстафету нёбным миндалинам (которые мы называем гландами) и начинают потихоньку уменьшаться. Именно на этом основано убеждение, что ребенок может аденоиды попросту перерасти.
Об этом мы, конечно, поговорим, но позже.
Итак, анатомия – наука скучная, но кое-что из нее знать все-таки полезно. Особенно в нашем с вами случае.
Аденоиды расположены позади носа. Аденоиды представляют собой скопление лимфоидной ткани, состоящее из небольшого количества соединительной ткани и небольшого количества ткани эпителиальной. Все остальное в массе аденоидов – это лейкоциты, которые могут мигрировать в ткань аденоидов или уходить оттуда.
Внешне аденоиды имеют дольчатую структуру (то есть разделены на три дольки), они розовые, а в центре расположена неглубокая лакуна – точь-в-точь как лакуна на гландах (именно в этой лакуне и собираются слизь и гной, когда начинается воспаление).
Сами по себе аденоиды кровоснабжаются достаточно скудно – к ним идут только капиллярные сосуды, а рядом с аденоидами проходят достаточно крупные ветки сонных артерий. Как раз поэтому – из-за плохого кровоснабжения – врачи так легко предлагают аденоиды удалить и именно поэтому лечение антибиотиками чаще всего не оказывает никакого влияния на воспаление собственно аденоидов.

Кроме того, важно знать, что аденоиды не имеют четкой границы с окружающими тканями (как, например, нёбные миндалины, имеющие капсулу), поэтому удалить их полностью невозможно физически. Все равно остаются небольшие скопления лимфоидных клеток, из которых потом – при соответствующих условиях – аденоиды снова вырастают до прежних размеров.
- гепатит;
- герпес;
- клещевой энцефалит;
- грипп;
- цитамегаловирусная инфекция;
- инфицирования ВИЧ.
Так как активируется иммунная система, то препарат оказывает противомикробное, а также противохламидийное действие. Циклоферон на рынке представлен в форме таблеток, раствора для инъекций.
Ингаляции небулайзером
Так как при даже самых безобидных простудах, которые являются ингибитором для вирусных заболеваний, чаще всего назначают ингаляции небулайзером, как взрослым, так и детям. Детям должно быть более четырех лет.
Для проведения ингаляции с циклофероном в небулайзере потребуется препарат в форме раствора для ингаляций. Таблетки разводить запрещено. Дышать необходимо во время процедуры носом, соблюдать все правила проведения ингалирования: не разговаривать, есть за час до процедуры, не курить, не прыгать во время ингаляции и т.д. На улицу можно выходить по истечении часа после терапии, не ранее.
Несмотря на то, что выздоровление наблюдается уже на 5-6 сутки, курс следует выдержать весь от 7 до 10 суток. Отсутствие побочных эффектов и быстрота действия делают препарат эффективным. Однако противопоказания имеются: болезни печени, индивидуальная непереносимость компонентов препарата, беременность и период лактации.
Циклоферон для небулайзера используют в разных дозировках в зависимости от заболевания, возраста пациента, особенностей организма.
| Заболевание | Раствор для ингаляций | Продолжительность процедуры | Возраст пациентов |
| Аденоиды | 1 мл интерферона + 4 мл физраствора | 5 минут один раз в сутки | Дети старше 4-х лет |
| Насморк |
Сразу после проведения ингаляции может быть повышение температуры, особенно у детей. Это нормальная реакция организма на препарат. Циклоферон через небулайзер в других заболеваниях дозируется аналогично дозировке, указанной в таблице в строке «насморк».
Будьте внимательны, используйте циклоферон в небулайзере для ингаляций только по назначению лечащего врача. Не следует заниматься самолечением и самостоятельно назначать себе процедуру. Итог может быть непредсказуемым.