Содержание
Клинический протокол индукция родов (подготовка шейки матки к родам и родовозбуждение).
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства: Индукция родов – искусственно вызванная родовая деятельность с целью родоразрешения через естественные родовые пути при сроке беременности 22 недели и более.
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания:
• срок беременности более 41недели (между 41+0 – 42+0 неделями — УД IA);
• преждевременный и дородовый разрыв плодных оболочек;
• осложнения беременности, требующие родоразрешения (преэклампсия, гипертензивные состояния при беременности и др.);
• хориоамнионит (см. протокол «Хориоамнионит»);
• ухудшение течения основного заболевания матери, когда пролонгирование беременности представляет риск для матери и плода (сахарный диабет, заболевания сердца, почек, печени, холестаз, тромбофилии и др.);
• изоиммунизация по групповой или резус несовместимости;
• патологический тип КТГ плода по STV (или ПСП 2 и более);
• недостаточный рост плода в сочетании с антенатальным страданием плода, маловодием.
• антенатальная гибель плода
NB! В случае отказа беременной от индукции родов при сроке беременности 41 неделя и более необходимо 2 раза в неделю проводить оценку состояния плода
Противопоказания:
• предлежание плаценты;
• предлежание пуповины;
• поперечное или косое положение плода;
• предшествующие операции на матке со вскрытием ее полости;
• разрыв шейки матки 3 степени в предыдущих родах, корригированные разрывы промежности 3 степени, мочеполовые и кишечно-половые свищи;
• инвазивный рак шейки матки;
• активная герпетическая инфекция
• любые деформации костей таза
Перечень основных и дополнительных диагностических мероприятий основные/обязательные
Перечень основных диагностических мероприятий:
• сбор жалоб, анамнеза заболевания и жизни
• физикальное обследование (оценка состояния, АД, пульс, ЧДД);
• общий анализ крови;
• коагулограмма (фибриноген, АЧТВ, время свертываемости, МНО);
• группа крови по системе АВО;
• резус-фактор крови.
Перечень дополнительных диагностических мероприятий:
• КТГ плода – при показаниях со стороны плода является обязательным;
• УЗИ матки и плода;
• биофизический профиль плода;
• доплерометрия (кровоток в маточных артериях, артерии пуповины, СМА и т.д.);
• микроскопия влагалищного содержимого;
• в зависимости от характера экстрагенитальной патологии и акушерских осложнений.
Методика проведения процедуры/вмешательства:
Условия проведения индукции:
— информированное согласие пациентки после проведения консультирования (Приложение 1)
— «зрелая» шейка матки: по шкале Бишопа 8 и более баллов (УД IIA)
— головное предлежание плода
Оценка срока беременности:
— по менструации:
при регулярном цикле в 28 дней используется формула Naegele: от первого дня последней менструации вычитается 3 месяца и прибавляется 7 дней = 40 недель; если продолжительность цикла иная, от рассчитанной по формуле Naegele даты отнимается или прибавляется столько дней, на сколько цикл короче или длиннее.
— по данным УЗИ:
КТР в первом триместре — точность ± 5 дней;
фетометрия плода на 18-20 неделе — точность ± 7 дней.
Если имеется разница между сроком беременности по менструации и по УЗИ в первом триместре, следует брать за основу данные УЗИ (УД IA)
Оценка состояния шейки матки:
Шкала Бишопа
| Факторы | Оценка (балл) | |||
| 0 | 1 | 2 | 3 | |
| Раскрытие | закрыта | 1-2 | 2-4 | >4 |
| Длина шейки матки (см) | > 4 | 3-4 | 1-2 | <1 |
| Консистенция шейки матки | плотная | частично размягчена |
мягкая | |
| Положение шейки относительно проводной оси таза |
кзади | среднее | по проводнойоси | |
| Расположение предлежащей части относительно седалищных остей (см) | на 3 см выше | на 2 см выше | на 1 см выше или на уровне остей |
на 1-2 см ниже |
Оценка:
• до 5 баллов – «незрелая»;
• 6-7 баллов – «созревающая»;
• 8 и более баллов – «зрелая».
NB! Рекомендуется документальное оформление оценки степени зрелости шейки матки по шкале Бишопа в каждой истории родов (УД III B).
Методы подготовки шейки матки:
— механические
— фармакологические
Механические методы подготовки шейки матки:
— введение в цервикальный канал ламинариев или гигроскопических дилятаторов на 24 часа;
— введение в цервикальный канал баллона или катетера Фолея на 24 часа (УД IIB).
Фармакологические методы подготовки шейки матки:
• антигестагены (мифепристон) (УД – III В);
• аналог простагландина Е1 (мизопростол) (УД – I А);
• простагландин Е2 (динопростон –вагинальный гель, интрацервикальный гель) Для индукции рекомендуется вагинальное введение низких доз простагландина Е2 (УД – II В);
Мифепристон: 200 мг перорально однократно. Оценка шейки матки производится через 24-36 часов.
NB! Особую осторожность при приеме мифепристона следует соблюдать: при бронхиальной астме и хронических обструктивных заболеваниях легких, тяжелой артериальной гипертензии, нарушениях сердечного ритма, тяжелой преэклампсии, нарушениях гемостаза, в т.ч. приеме антикоагулянтов, длительном применении глюкокортикоидов. Нельзя применять курящим женщинам старше 35 лет. Следует избегать одновременного приема мифепристона и нестероидных противовоспалительных препаратов, так как они могут снизить эффективность метода.
Мизопростол:
— 25-50 мкг в задний свод влагалища каждые 6 часов (УД – I А)
— 25 мкг перорально каждые 2 часа (200 мкг мизопростола растворить в 200 мл воды, назначать по 25 мл каждые 2 часа строго дозированно, шприцом) (УД – II В).
— Не превышать суточную дозу в 200 мкг!
Динопростон:
Вагинальный гель: 1 мг в задний свод влагалища. При необходимости через 6 ч можно ввести вторую дозу геля — 1-2 мг. 2 мг назначают в случае полного отсутствия эффекта от первого введения, 1 мг применяют для усиления уже достигнутого эффекта. Не превышать суточную дозу в 3 мг (УД — IА).
Гель для эндоцервикального введения: 0,5 мг в цервикальный канал сразу ниже уровня внутреннего зева. После процедуры необходимо 10-15 мин лежать на спине.
• При применении мифепрестона и простагландинов проводить тщательный мониторинг за состоянием матери и плода с ведением листа наблюдения (Приложение 2);
• При проведении подготовки шейки матки проводить КТГ плода с обязательной регистраций ЧСС плода и сокращений матки;
• При начале родовой деятельности — перевести в родильное отделение;
• При отсутствии родовой деятельности и «зрелой» шейке матки перевести в родильное отделение на амниотомию в утреннее время (с 6 до 9 часов).!
Методы индукции родов:
Пальцевое отслоение нижнего полюса плодного пузыря – проводить только при зрелой шейке матки! (УД – I В)
— ввести 1 или 2 пальца в цервикальный канал и пилящими движениями отделить плодные оболочки от цервикального канала и нижнего сегмента матки
— убедиться, что патологические выделения отсутствуют (кровь, воды)
— занести данные в историю родов
Амниотомия — искусственное вскрытие плодных оболочек с использованием специального инструмента
— выслушать сердцебиение плода до и после амниотомии в течение одной минуты;
— указательный и средний палец одной руки ввести в цервикальный канал, другой рукой взять браншу пулевых щипцов, ввести между пальцами и вскрыть плодный пузырь, медленно выпустить околоплодные воды;
— оценить количество и качество околоплодных вод;
— занести данные в историю родов;
— при многоводии для профилактики ПОНРП и выпадения пуповины амниотомию лучше производить иглой. Околоплодные воды необходимо выводить медленно (под контролем пальцев).
Недостатки амниотомии:
• эффективна лишь в 50% случаев;
• повышение риска восходящей инфекции, выпадения петель пуповины, кровотечения.
При отсутствии спонтанной родовой деятельности в течение 2 часов после амниотомии начать индукцию путем введения окситоцина – (УД-IIIB) (Влагалищное исследование проводить нецелесообразно).
Внутривенное введение окситоцина:
NB! Проводить только при «зрелой» шейке матки (по шкале Бишопа 8 баллов и более), в остальных случаях – продолжить подготовку шейки матки!
• проводить только при вскрытом плодном пузыре;
• проводить только в родильном отделении, при постоянном наблюдении акушерки и/или врача (Приложение 3);
• при подготовке шейки матки простагландинами начать инфузию окситоцина не ранее, чем через 6 часов;
• дозированное ведение окситоцина проводить предпочтительно инфузоматом;
• аускультация сердцебиения плода проводить каждые 15 минут;
• запись КТГ проводить каждые 2 часа, продолжительностью не менее 15 минут, исключая особые случаи, когда показано постоянное мониторирование;
• с началом родовой деятельности заполняется партограмма.
Схема введения окситоцина:
• 5 ЕД окситоцина развести в 500 мл изотонического раствора;
• введение начать с 4 кап/мин, что соответствует примерно 2 мЕд/мин.;
• увеличивать скорость инфузии на 4 капли каждые 30 минут до достижения частоты 3 схватки за 10 минут, продолжительности 30 секунд и более ;
• поддерживать дозу окситоцина той концентрации, которая оказалась эффективной и продолжить ведение родов, согласно партограмме;
• продолжить введение окситоцина до родоразрешения и в первые 30 минут после родов
Схема первого тура родовозбуждения окситоцином (5 ЕД в 500 мл изотонического раствора)
| Время между началом инфузии (мин.) | Доза окситоцина (мЕД/мин) | Скорость введения (кап/мин) |
Объем инфузии (мл/час) |
| 30 | 2 | 4 | 12 |
| 60 | 4 | 8 | 24 |
| 90 | 6 | 12 | 36 |
| 120 | 8 | 16 | 48 |
| 150 | 10 | 20 | 60 |
| 180 | 12 | 24 | 72 |
| 210 | 14 | 28 | 84 |
| 240 | 16 | 32 | 96 |
| 270 | 18 | 36 | 108 |
| 300 | 20 | 40 | 120 |
При отсутствии родовой деятельности через 5 часов произвести оценку клинической ситуации консилиумом для решения вопроса о проведении второго тура родовозбуждения (10 ЕД в 500 мл физиологического раствора) или абдоминального родоразрешения.
NB! Время введения окситоцина не должно превышать 12 часов.
Противопоказания для проведения второго тура родовозбуждения:
• многоплодная беременность;
• многорожавшие (3 и более родов в анамнезе);
• крупный плод.
Схема второго тура родовозбуждения окситоцином (10 ЕД на 500 мл изотонического раствора)
| Время между началом инфузии (мин.) | Доза окситоцина (мЕД/мин) | Скорость введения (кап/мин) |
Объем инфузии (мл/час) |
| 30 | 10 | 20 | 60 |
| 60 | 12 | 24 | 72 |
| 90 | 14 | 28 | 84 |
| 120 | 16 | 32 | 96 |
| 150 | 18 | 36 | 108 |
| 180 | 20 | 40 | 120 |
• максимально допустимая скорость введения окситоцина – 40 кап/мин (20 мЕд/мин);
• при возникновении гипертонуса (сильные и длительные, более 120 секунд и/или частотой 5 схваток за 10 минут), или гиперстимуляции (гипертонус с признаками угрожающего состояния плода) – немедленно:
— прекратить введение окситоцина;
— уложить женщину на левый бок;
— обеспечить подачу кислорода со скоростью 8л/мин;
— провести инфузию изотонического раствора 500 мл за 15 минут;
— провести острый токолиз бета-адреномиметиками (гинипрал 10 мг (2 мл) внутривенно; или тербуталин 250 мкг подкожно; или сальбутамол 100 мкг медленно внутривенно);
— если лечение неэффективно, имеются признаки страдания плода показано экстренное кесарево сечение.
— После второго тура родовозбуждения (окситоцин в дозе 20 мЕД/мин со скоростью 40 кап/мин) родовая деятельность не установилась, родовозбуждение считается безэффективным, показано родоразрешение путем операции кесарева сечения.
Осложнения:
• гипертонус;
• гиперстимуляция;
• разрыв матки;
• нарушение состояния плода;
• послеродовое кровотечение
• выпадение петель пуповины;
• отслойка плаценты;
• хориоамнионит;
• увеличение количества инструментальных и оперативных родов.
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
· профилактика и снижение рисков перинатальных осложнений со стороны матери или плода, когда пролонгирование беременности сопряжено с большей вероятностью неблагоприятных исходов беременности.
Показания и противопоказания к процедуре/вмешательству
Показания к процедуре/вмешательству:
Приоритетные показания:
• преэклампсия ≥ 37 недель;
• серьезные заболевания беременной, не поддающееся лечению;
• значительное, но контролируемое дородовое кровотечение;
• хориоамнионит;
• подозрение на нарушение состояние плода;
• дородовый разрыв плодных оболочек при доношенном сроке (стрептококк группы B- положительный) .
Другие показания:
• срок беременности (> 41 + 0 недель) или перенашивание (> 42 + 0 недель);
• неосложненная беременность при двойня ≥ 38 недель;
• сахарный диабет (срочность зависит от уровня глюкозы);
• аллоиммунные (изоиммунные) заболевания в сроке или ближе к сроку родов;
• ЗВРП;
• маловодие;
• гестационная гипертензия при сроке ≥ 38 недель;
• антенатальная гибель плода;
• ДИОВ в сроке или ближе к сроку родов, стрептококк группы B- отрицательный;
• логистические проблемы (стремительные роды, отдаленность стационара);
• антенатальная гибель плода при предшествующей беременности (индукция может быть выполнена для облегчения родительской тревоги, но нет доказательств ее пользы для матери или ребенка);
Неприемлемые показания:
• по желанию пациента и мед.работника без медицинских показаний;
• предполагаемая макросомия плода (предполагаемый вес плода > 4000 г) у женщин, не страдающих диабетом;
NB! В случае отказа беременной от индукции родов при сроке беременности 41 неделя и более необходимо 2 раза в неделю проводить оценку состояния плода
Противопоказания к процедуре/вмешательству:
· предлежание плаценты или сосудов, предлежание пуповины;
· аномальное положение или предлежание плода (поперечное положение, ножное предлежание плода);
· предшествующий классический или Т-образный разрез на матке;
· хирургия на матке в анамнезе (миомэктомия через все слои стенки матки);
· корригированные разрывы промежности 3 степени, мочеполовые и кишечно-половые свищи;
· активный генитальный герпес;
· структурные деформации таза;
· инвазивный рак шейки матки;
· разрыв матки в анамнезе.
NB! При тяжелой ЗВРП с подтвержденными риском для плода индукция родов не рекомендуется .
Требования к проведению процедуры/вмешательства
Условия проведения индукции:
· консультирование пациентки о цели проведения индукции родов, используемых медикаментах, возможных осложнениях;
· получение информированного согласия пациентки;
· оценка шейки матки по модифицированной шкале Бишопа;
Таблица 1. Модифицированная шкала Бишопа
| Факторы | Оценка (балл) | |||
| 0 | 1 | 2 | 3 | |
| Раскрытие | <1 | 1-2 | 3-4 | >4 |
| Длина шейки матки (см) | >3 | 2 | 1 | <1 |
| Расположение предлежащей части относительно седалищных остей (см) | выше на 3 см и более | выше на 2 см | Выше на 1 см или на уровне | Ниже на 1 или 2 см |
| Консистенция шейки матки | плотная | частично размягчена | мягкая | |
| Положение шейкиотносительно проводной оситаза | кзади | срединно | кпереди | |
Шейка матки считается неблагоприятной, если по МШБ 6 баллов и менее.
Оценка:
· 6 баллов и менее – «неблагоприятная», незрелая;
· 7 баллов и более – «благоприятная», зрелая;
При оценке шейки матки по МШБ на 6 баллов и менее рекомендуются методы подготовки шейки матки: механические (баллонные катетеры Фолея) и фармакологические (простагландины Е1 и Е2 по рекомендуемым схемам).
При «зрелой» шейке 7 баллов и более – амниотомия и окситоцин по схемам.
Рекомендуется документальное оформление оценки степени зрелости шейки матки по шкале Бишопа в каждой истории родов (УД III B) .
Оценка срока беременности:
· формула Naegele: от первого дня последней менструации вычитается 3 месяца и прибавляется 7 дней = 40 недель.В случае ВРТ-дата внутриматочного введения спермы или имплантации эмбриона в матку;
· величина матки по данным бимануального исследования в первом триместре беременности, при соответствии ее расчетному календарному сроку;
· восприятие беременной шевелений плода(с 18-20 недель первородящие, 16-18 недель повторнородящие);
· высота стояния дна матки (в 20 недель-20 см);
· ультрасонографические показатели: КТР плода в первом триместре беременности, БПР, окружность головки. Длина бедренной кости во втором триместре. КТР в первом триместре — точность ± 5 дней; фетометрия плода на 18-20 неделе — точность ± 7 дней;
· если имеется разница между сроком беременности по менструации и по УЗИ в первом триместре, следует брать за основу данные УЗИ (УД-IA).
Методы подготовки шейки матки:
· механические;
· фармакологические.
Механические методы подготовки шейки матки:
· введение в цервикальный канал баллонных катетеров на 12-18 часов. Балонные катетеры являются приемлемыми и безопасными при рубце на матке (I-B) и в амбулаторных условиях (II-2B). При безуспешности возможно повторное введение баллонного катетера через 24 часа.
Фармакологические методы подготовки шейки матки:
· антигестагены (мифепристон) (УД-IIIВ) ;
· аналог простагландина Е1 (мизопростол) (УД-IА) ;
· простагландин Е2 (динопростон–вагинальный гель, пессарии только вагинально).
Мифепристон при антенатальной гибели плода:
· 200мг перорально однократно. Оценка шейки матки производится через 24-36 часов.
Мизопростол:
· 25-50 мкг в задний свод влагалища каждые 6 часов (УД-IА) ;
· 25 мкг перорально каждые 2 часа (200 мкг мизопростола растворить в 200 мл воды, назначать по 25 мл каждые 2 часа) (УД-IIВ) ;
· Простагландин Е2 — динопростон:
·
Вагинальный гель: 1 мг в задний свод влагалища. При необходимости через 6 ч можно ввести вторую дозу геля — 1-2 мг. 2 мг назначают в случае полного отсутствия эффекта от первого введения, 1 мг применяют для усиления уже достигнутого эффекта. Не превышать суточную дозу в 3 мг (УД — IА).
Если первый метод подготовки шейки матки был безуспешным, то можно использовать другие методы.
Хирургический метод:
Амниотомия — искусственное вскрытие плодных оболочек с использованием специального инструмента.
Амниотомия проводится при оценке шейке матки по МШБ 7 баллов и более.
Амниотомия в значительной степени ассоциируется с окситоцином. (УД-IА) .
NB! Изолированная амниотомия не рекомендуется для индукции, поскольку время наступления схваток непредсказуемо, особенно у первородящих.
При амниотомии и немедленном введении окситоцина интервал от амниотомии и родоразрешения короче, по сравнению с амниотомией и отсроченным введением окситоцина (через 4 часа после амниотомии) у первородящих и повторнородящи
При проведении амниотомии необходимо:
· выслушать сердцебиение плода до и после в течение одной минуты;
· оценить количество и качество околоплодных вод;
· занести данные в историю родов.
После амниотомии следует немедленно начать введение окситоцина, чтобы установилась адекватная родовая деятельность (III-B) .
Партограмму можно вести с началом индукции родов и использовать, как удобный инструмент, для наблюдения за процессом индукции.
Внутривенное введение окситоцина:
• проводить только при вскрытом плодном пузыре;
• проводить только в родильном отделении, при постоянном наблюдении акушерки и/или врача (Приложение 3);
• рекомендуется немедленное начало окситоцина после амниотомии .
• инфузию окситоцина после подготовки шейки матки простагландинами ПГЕ2 начинать не ранее, чем через 6 часов , а в случаях ПГЕ1 — не ранее, чем через 4 часа ;
Введение окситоцина предполагает постоянный КТГ-мониторинг, если доза не увеличивается, то возможен перерыв на 30 мин.
Рекомендуется использовать окситоцина для индукции родов по следующим схемам:
· низкодозная схема;
· высокозная схема.
Выбор схемы введения окситоцина должен быть персонифицированным с учетом всех клинических данных (рубец на матке, многоплодная беременность, срок беременности, оценка по МШБ и др.).
Схема введения окситоцина:
• 5 ЕД окситоцина развести в 500 мл раствора натрия хлорида;
• увеличивать скорость инфузии каждые 30 минут по схеме до достижения частоты 3-4 схваток за 10 минут, продолжительности 40-60 секунд, с интервалом не менее 60 секунд ;
• поддерживать дозу окситоцина той концентрации, которая оказалась эффективной;
• осмотр акушер-гинеколога необходим в случаях: 1) при необходимости превышения концентрации 20мЕД/мин.; 2) при концентрации введения окситоцина 32мЕД/мин. и отсутствии родовой деятельности; 3) при прекращении или возобновлении инфузии окситоцина.
• после установления родовой деятельности и открытии шейки матки на 5 см и более инфузия окситоцина избирательно может быть приостановлена для уменьшения нарушений фетального сердечного ритма и гиперстимуляции матки.
• В случаях возобновления инфузии окситоцина, скорость введения зависит от длительности перерыва: если перерыв составляет не более 30 минут, то нужно возобновить окситоцин со скоростью половина предыдущего введения. Если же перерыв составляет более 30 минут, то рекомендуется возобновление с первоначальной дозы из-за короткого периода полураспада окситоцина.
NB! Максимальная доза окситоцина не должна превышать 32 мЕд/минуту.
Схема введения окситоцина при индукции родов:
(5 ЕД в 500 мл изотонического раствора)
Низкодозная схема
| Время между | Доза окситоцина | Скорость введения |
| Началом | (мЕД/мин) | (кап/мин) |
| инфузии | ||
| (мин) | ||
| 0 | 2 | 4 |
| 30 | 4 | 8 |
| 60 | 6 | 12 |
| 90 | 8 | 16 |
| 120 | 10 | 20 |
| 150 | 12 | 24 |
| 180 | 14 | 28 |
| 210 | 16 | 32 |
| 240 | 18 | 36 |
| 270 | 20 | 40 |
| 300 | 22 | 44 |
| 330 | 24 | 48 |
| 360 | 26 | 52 |
| 390 | 28 | 56 |
| 420 | 30 | 60 |
| 450 | 32 | 62 |
Схема введения окситоцина при индукции родов:
(5 ЕД в 500 мл изотонического раствора)
Высокодозная схема
| Время между | Доза окситоцина | Скорость введения |
| Началом | (мЕД/мин) | (кап/мин) |
| Инфузии | ||
| (мин.) | ||
| 0 | 6 | 12 |
| 30 | 10 | 20 |
| 60 | 12 | 24 |
| 90 | 16 | 32 |
| 120 | 20 | 40 |
| 150 | 24 | 48 |
| 180 | 28 | 56 |
| 210 | 32 | 64 |
Тахисистолия – это наличие более 5 схваток за 10 минут в среднем в течение 30 минут.
Гипертонус — это чрезмерные маточные сокращения с длительностью более 120 секунд без нарушения сердечного ритма плода.
Гиперстимуляции – это чрезмерные маточные сокращения (гипертонус или тахисистолия) с патологическими изменениями сердечного ритма плода.
При гиперстимуляции необходимо немедленно:
— прекратить введение окситоцина;
— уложить женщину на левый бок;
— обеспечить подачу кислорода со скоростью 8л/мин;
— провести инфузию изотонического раствора 500 мл за 15 минут;
— провести острый токолиз бета-адреномиметиками (гинипрал 10 мг (2 мл) внутривенно; или тербуталин 250 мкг подкожно; или сальбутамол 100 мкг медленно внутривенно);
— если лечение неэффективно, имеются признаки страдания плода показано экстренное оперативное родоразрешение.
Время введения окситоцина не должно превышать12часов.
Неэффективная индукция:
· если нет открытия шейки матки — 5 см через 12часов после амниотомии и инфузии окситоцина;
· если индукция не удалась, медработники должны обсудить это с пациенткой и оказать ей поддержку.
Последующие варианты ведения включают в себя:
· дальнейшие попытки индукции зависят от клинической ситуации и пожеланий пациентки;
· кесарево сечение.
Индикаторы эффективности процедуры:
· индукция без эффекта простагландинами: % индукций простагландинами без эффекта, закончившиеся операцией кесарева сечения;
· индукция без эффекта «простагландины+окситоцин»: % индукций «простагландин+окситоцин» без эффекта, закончившиеся операцией кесарева сечения.
Препараты (действующие вещества), применяющиеся при лечении
Гексопреналин (Hexoprenaline)
Динопростон (Dinoprostone)
Мизопростол (Misoprostol)
Мифепристон (Mifepristone)
Натрия хлорид (Sodium chloride)
Окситоцин (Oxytocin)
Сальбутамол (Salbutamol)
Тербуталин (Terbutaline)
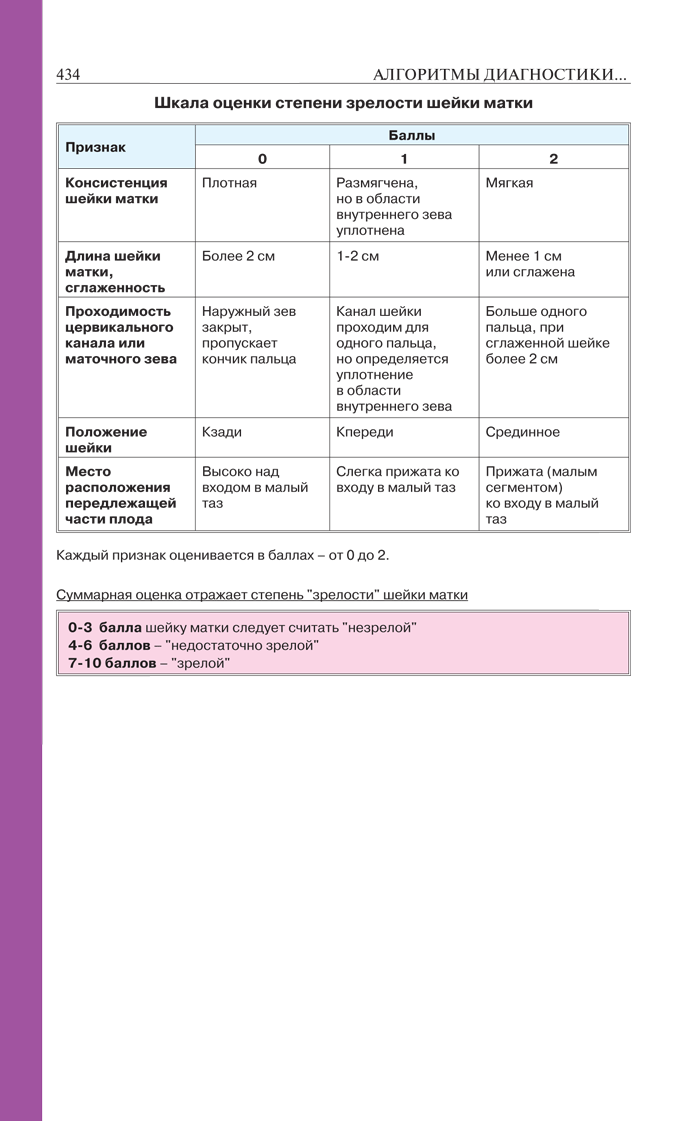
Шкала оценки степени зрелости шейки матки
В таблице представлена шкала степени зрелости шейки матки по следующим показателям: консистенция шейки матки, длина шейки матки, сглаженность, проходимость цервикального канала или маточного зева, положение шейки матки и место расположения плода передлежащей части плода. Каждый признак оценивается в баллах от 0 до 2.
С учётом этих признаков разработаны классификации степени зрелости шейки матки (табл. 9-1) (Bishop E.H., Г.Г. Хечинашвили). Таблица 9-1. Схема оценки зрелости шейки матки (Bishop E.H., 1964)


При оценке 0–5 баллов шейку матки считают незрелой, если сумма баллов более 10 — шейка матки зрелая (готова к родам) и можно применять родовозбуждение.
Классификация зрелости шейки матки по Г.Г. Хечинашвили:
· Незрелая шейка матки — размягчение заметно только по периферии. Шейка матки плотновата по ходу цервикального канала, а в отдельных случаях — во всех отделах. Влагалищная часть сохранена или слегка укорочена, расположена сакрально. Наружный зев закрыт или пропускает кончик пальца, определяется на уровне, соответствующем середине между верхним и нижним краем лонного сочленения.
· Созревающая шейка матки размягчена не полностью, всё ещё заметен участок плотноватой ткани по ходу шеечного канала, особенно в области внутреннего зева. Влагалищная часть шейки матки слегка укорочена, у первородящих наружный зев пропускает кончик пальца. Реже шеечный канал проходим для пальца до внутреннего зева либо с трудом за внутренний зев. Между длиной влагалищной части шейки матки и длиной шеечного канала существует разница более 1 см. Заметен резкий переход шеечного канала на нижний сегмент в области внутреннего зева. Предлежащая часть пальпируется через своды недостаточно отчётливо. Стенка влагалищной части шейки матки всё ещё довольно широка (до 1,5 см), влагалищная часть шейки расположена в стороне от проводной оси таза. Наружный зев определён на уровне нижнего края симфиза или несколько выше.
· Не полностью созревшая шейка матки почти совсем размягчена, лишь в области внутреннего зева ещё определяется участок плотноватой ткани. Канал во всех случаях проходим для одного пальца за внутренний зев, у первородящих — с трудом. Отсутствует плавный переход шеечного канала на нижний сегмент. Предлежащая часть пальпируется через своды довольно отчётливо. Стенка влагалищной части шейки матки заметно истончена (до 1 см), а сама влагалищная часть расположена ближе к проводной оси таза. Наружный зев определён на уровне нижнего края симфиза, иногда и ниже, но не доходя до уровня седалищных остей.
· Зрелая шейка матки полностью размягчена, укорочена или резко укорочена, шеечный канал свободно пропускает один палец и более, не изогнут, плавно переходит на нижний сегмент матки в области внутреннего зева. Через своды достаточно отчетливо пальпируется предлежащая часть плода. Стенка влагалищной части шейки матки значительно истончена (до 4–5 мм), влагалищная часть расположена строго по проводной оси таза, наружный зев определён на уровне седалищных остей.
51. Определение признаков отделения плаценты
Примечание. Обычнопоследовый периодпроводит медицинский работник, который принимал роды и подготовлен в соответствии с требованиями.
1. Наблюдать за появлением признаков, свидетельствующих об отслоении плаценты от стенок матки.
Примечания.
1. За появлением признаков отслоения плаценты от стенок матки наблюдают в III (последовом) периоде родов, во время которого роженица лежит на кровати Рахманова на спине, ноги согнуты в тазобедренных и коленных суставах, максимально разведены, стопы упираются в ногодержатели, под таз подложен почковидный лоток для сбора крови.
2. После отделения ребенка на материнский остаток пуповины сразу возле половой щели накладывают зажим или лигатуру.
3. Об отделении плаценты обычно делают вывод не по одной, а по совокупности признаков.
4. Наиболее надежными являются признаки Шредера, Альфельда, Чукалова-Кюстнера.
2. Для определения признака Шредера наблюдать за изменением формы и высоты стояния дна матки. Если матка изменила форму (с округлой стала более плоской, вытянутой) и ее дно находится выше пупка, делается вывод об отслоении плаценты.
3. Для определения признака Альфельда наблюдать за местом нахождения зажима или лигатуры, наложенных на материнский остаток пуповины. При отслоении плаценты от стенок матки материнский остаток пуповины удлиняется и зажим или лигатура опускаются на 10-12 см от половой щели.
4. Для определения признака Чукалова-Кюстнера нажать ребром ладони на надлобковый участок и проследить за материнским остатком пуповины. При отслоении плаценты материнский остаток пуповины не будет втягиваться в половую щель.
Примечание. При наличии признаков отслоения плаценты от стенки матки послед удаляется с полости матки.
Запомнить! Необходимо следить за количеством крови, которую теряет роженица в последовый период до рождения последа. Если кровопотеря превысила физиологическую, то немедленно приступать к удалению последа из полости матки.
52. Приемы выделения отделившегося последа.
Дата добавления: 2015-08-04; просмотров: 10432;
Шкала степени зрелости шейки матки (по е.Х. Бишопу)
|
Признак |
Баллы |
||
|
Консистенция шейки матки |
Плотная |
Размягчена по периферии, область внутреннего зева плотная |
Мягкая |
|
Длина шейки матки |
Более 2 см |
1-2 см |
Менее 1 см |
|
Проходимость шеечного канала |
Наружный зев закрыт или пропускает кончик пальца |
Канал проходим до внутреннего зева |
Канал проходим для одного или более пальцев за внутренний зев |
|
Положение ш/м по отношению к проводной оси таза |
Кзади |
Кзади или кпереди |
По проводной оси, «центрирована» |
П р и м е ч а н и е:
0-2 балла – шейка «незрелая»;
3-4 балла – шейка «недостаточно зрелая», «созревающая»;
5-8 баллов – шейка «зрелая».
За несколько часов до начала родовой деятельности у беременной появляются схваткообразные боли внизу живота, однако эти схватки недостаточно продолжительные, недостаточно интенсивные и, что самое главное, не вызывают структурных изменений со стороны шейки матки. Этопрелиминарныйили предродовый период. Продолжается он в течение 6 часов, а потом переходит в регулярную родовую деятельность.
Объективные признаки начала родов:
-
истинные родовые схватки (правильные, периодически повторяющиеся, регулярные сокращения матки);
-
отхождение слизистой пробки, окрашенной кровью;
-
укорочение (сглаживание) шейки матки, расширение маточного зева;
-
иногда отхождение околоплодных вод;
-
образование родовой опухоли на предлежащей части плода.
В течении родов различают три периода:
I — период раскрытия;
II — период изгнания;
III — последовый период.
I — период раскрытия(от начала регулярной родовой деятельности до полного раскрытия маточного зева). Первый период родов самый продолжительный. Он характеризуется появлением регулярных, достаточно интенсивных и продолжительных схваток, которые нарастают с течением родов по продолжительности, интенсивности и частоте. Продолжительность первого периода родов упервородящихсоставляет 8-12 часов, уповторнородящих – 6-8 часов.
Схватки- это ритмические, периодически повторяющиеся сокращения гладкой мускулатуры матки, возникающие непроизвольно и сознанием женщины не контролируемые.
В начале первого периода родов схватки повторяются с частотой1 за 10-15 минут, затем 2 за 10 минут,продолжительностьих составляет около 60 сек., к концу первого периода частота схваток 5 за 10 мин., продолжительностью 90-120 сек.Интенсивностьи продолжительность схваток неодинаковы в течение первого периода: в начале – 30-40 мм.рт.ст., постепенно увеличивается к концу первого периода до 60-80 мм.рт.ст.Интервал между схватками по мере прогрессирования родов уменьшается, к концу первого периода составляет около 60 сек.
Механизмы развития схваток.
-
Водитель ритма (пейсмейкер)– группа клеток стенки матки, которая является источником спонтанных автоматических импульсов. Данные клинико-физиологических исследований показывают, что волна сокращения обычно начинается в области дна матки вблизи одного из трубных углов, чаще справа.
-
Тройной нисходящий градиент: из области водителя ритма импульсы распространяются в сторону нижнего сегмента матки (нисходящее распространение – первый градиент) со скоростью 2см/сек, захватывая весь орган в течение 15 сек. При этом волна сокращения распространяетсясверху внизсубывающей силой (второй градиент) и продолжительностью (третий градиент). Пики сокращений различных отделов матки в норме практически совпадают.
-
При физиологических родах отмечается доминанта дна матки, т.е. сокращения в дне матки более сильные, чем в области тела и нижнего сегмента, что объясняется толщиной миометрия и скоплением сократительного белка актомиозина.
-
Во время схватки в мышечной стенке матки происходят процессы контракции(сокращение каждого мышечного волокна и каждого мышечного пласта),ретракции(смещение мышечных пластов по отношению друг к другу) идистракции(активное растяжение нижнего сегмента и шейки матки, что приводит к раскрытию маточного зева).
-
В паузах между схватками контракция устраняется полностью, а ретракция лишь частично, вследствие чего образуется контракционное кольцо – граница между активно сокращающейся верхней частью матки (дно, тело), которая утолщается в результате ретракции, и расслабляющимся в результате дистракции нижним сегментом. Контракционное кольцо можно определить после излития околоплодных вод во время схватки.
Плодный пузырь под влиянием усиливающегося во время схваток внутриматочного давления действует как «гидравлический клин», раздражая нервные окончания в области внутреннего зева, усиливая тем самым схватки и ускоряя раскрытие шейки матки. Нижний сегмент матки охватывает предлежащую часть плода плотно прилегающим к ней кольцом – внутренний пояс соприкосновения.При этом между нижним сегментом матки и костным кольцом (головка фиксирована малым сегментом во входе в малый таз) образуетсянаружный пояс соприкосновения. Благодаря наличию поясов соприкосновения околоплодные воды разделяются на «задние» (выше пояса соприкосновения) и «передние» (ниже пояса соприкосновения), заполняющие плодный пузырь.
Для физиологического течения родового акта характерны:
-
реципрокность– взаимосвязанность сократительной деятельности дна, тела, нижнего сегмента и шейки матки;
-
координированность– согласованность сокращений матки как по вертикали, так и правой и левой ее половин.
Прогресс родовой деятельности оценивается по характеру схваток (длительность, частота, интенсивность, маточная активность), скорости сглаживания шейки матки и открытия маточного зева, а также по продвижению головки плода.
У первородящих в норме раскрытие шейки накануне родов может составлять в среднем около 2 см (один поперечный палец), тогда как у многорожавших – более 2 см.
В течении первого периода родов различают латентную, активную фазы и фазу замедления. Латентной фазойназывается промежуток времени от начала регулярных схваток до появления структурных изменений в шейке матки (до открытия маточного зева на 3-4 см). Длительность латентной фазы у первородящих – в среднем 6,4 ч, у повторнородящих – 4,8 ч и зависит от состояния шейки матки, числа родов в анамнезе и др. Вслед за латентной наступаетактивная фазародов, которая характеризуется быстрым открытием маточного зева. Скорость раскрытия в латентную фазу составляет 0,35 см/ч, в активную (открытие от 4 до 8 см) – 1,5-2 см/ч у первородящих и 2-2,5 см/ч у повторнородящих. Активная фаза родов у первородящих продолжается 3-4 часа, у повторнородящих – 1,5-3 часа. После открытия шейки матки на 8 см наступаетфаза замедления,которая продолжается 1-2 часа и заканчивается полным открытием маточного зева. Скорость раскрытия шейки матки – 1-1,5 см/ч.
Механизм раскрытия шейки матки неодинаков у перво- и повторнородящих женщин. Так у первородящих сначала идет открытие внутреннего зева цервикального канала, шейка матки сглаживается, а потом открывается наружный зев.
У повторнородящих женщин к началу родов наружный зев уже свободно пропускает 1 поперечный палец, поэтому у них процессы сглаживания и раскрытия протекают параллельно.
К концу первого периода родов маточный зев открывается на 10-12 см.
Одновременно с раскрытием шейки матки предлежащая часть плода начинает опускаться в полость малого таза, совершая IиIIмоменты биомеханизма родов (вставление, сгибание, внутренний поворот головки одновременно с ее продвижением в полость малого таза).
В конце периода раскрытия происходит излитие околоплодных вод. Плодный пузырь разрывается вследствие комплекса причин: 1) возрастающее внутриматочное давление в связи с усилением частоты и интенсивности схваток; 2) нарастание перерастяжения оболочек плодного пузыря вследствие повышения внутриматочного давления и снижения сопротивляемости их на разрыв; 3) отсутствие опоры для нижнего полюса плодного пузыря со стороны шейки матки при полном или почти полном раскрытии.
Излитие вод до начала родовой деятельности называют преждевременным (дородовым), до раскрытия маточного зева на 7-8 см –ранним;в ряде случаев из-за плотности оболочек плодный пузырь не вскрывается и при полном раскрытии маточного зева (запоздалоеизлитие вод) – показана амниотомия. С момента излития околоплодных вод до рождения плода ведется отсчет длительности безводного периода. Безводный промежуток считаетсядлительным, если его продолжительность составляет более 12 часов – возрастает риск инфицирования плода и матки.
II — период изгнания(от полного раскрытия шейки матки до рождения плода). Продолжительность второго периода у повторнородящих составляет 20-30 минут, у первородящих – 30мин-1 час.
Клинические признаки начала второго периода родов — это излитие околоплодных вод, полное открытие маточного зева, появление потужной деятельности.
Потуги- это сокращение поперечнополосатой мускулатуры передней брюшной стенки, диафрагмы, мышц тазового дна, возникающие рефлекторно. Потугами женщина может управлять.
Во время второго периода совершаются третий и четвертый моменты биомеханизма родов:
-
врезывание головки:нижний полюс головки появляется в зияющей половой щели во время потуги и втягивается обратно с ее окончанием (закончен внутренний поворот головки, она устанавливается стреловидным швом в прямом размере плоскости выхода малого таза, идет образование точки фиксации);
-
прорезывание головки:головка устанавливается в половой щели и не втягивается обратно вне потуги (образовалась точка фиксации – подзатылочная ямка при переднем виде затылочного вставления);
-
вначале прорезывается затылок плода, затем теменные бугры, лоб и личико плода; полное рождение (прорезывание) головки соответствует окончанию ее разгибания;
-
наружный поворот головки (при первой позиции лицом к правому бедру, при второй – к левому) и внутренний поворот туловища (биакромиальный размер устанавливается в прямом размере плоскости выхода малого таза, переднее плечо под лоном);
-
рождение заднего плеча, затем всего плечевого пояса и всего туловища;
-
излитие задних околоплодных вод.
III — последовый период (отделение плаценты от стенок матки и выделение последа).
Продолжительность последового периода у перво- и повторнородящих одинаковая, до 30 минут, в среднем 10-12 минут. Отделение плаценты происходит под действием двух факторов: это резкое падение внутриматочного давления после изгнания плода и значительное уменьшение объема самой матки. Во время отделения плаценты обнажаются сосуды плацентарной площадки, поэтому имеет место кровотечение. Величина физиологической кровопотери определяется для каждой роженицы индивидуально, она не должна превышать 0,5% от массы тела.
2 механизма отделения плаценты:
-
по Шультцу – плацента отделяется с центра, образуется ретроплацентарная гематома, центральная часть плаценты выпячивается в полость матки, плацента рождается завернутой в плодные оболочки;
-
по Дункану – отделение плаценты с периферии, кровь свободно вытекает из полости матки и ретроплацентарная гематома не образуется, послед рождается плацентой наружу.
После рождения последа матка резко сокращается, дно ее находится по средней линии между лоном и пупком.
По современным данным средняя продолжительность родов у первородящих составляет 8 ч±11 мин, у повторнородящих – 6 ч±10 мин.
Затяжные роды– роды, продолжительность которых превышает 18 часов.
Быстрые роды– роды, продолжающиеся у первородящих от 6 до 4 часов, у повторнородящих от 4 до 2 часов.
Стремительные роды– роды, которые продолжаются у первородящих менее 4 часов, у повторнородящих менее 2 часов.
Стремительные, быстрые или затяжные роды относятся к патологическим родам, когда возрастает число акушерских осложнений, родовой травматизм, повышается заболеваемость и детская смертность.
Современные принципы ведения родов:
-
оценка степени риска беременности накануне родов;
-
выбор адекватного метода родоразрешения;
-
мониторный контроль в родах за состоянием матери и плода;
-
обезболивание родов;
-
бережное оказание пособия в родах;
-
профилактика кровотечения в родах и раннем послеродовом периоде;
-
оценка состояния ребенка при рождении и при необходимости своевременное оказание помощи;
-
раннее прикладывание ребенка к груди матери.
Ведение первого периода родов.
В первом периоде придерживаются выжидательно-активной тактики ведения родов, специального интенсивного наблюдения, которое включает:
-
полное объективное общее и акушерское обследование, пельвиометрия – при поступлении роженицы в родильное отделение;
-
установление точного времени начала родов (см. объективные признаки начала родов);
-
влагалищное исследование (определяют состояние родовых путей, наличие рубцов, костных деформаций или экзостозов, емкость таза, степень «зрелости» шейки матки и величину открытия маточного зева, состояние плодного пузыря, вставление и продвижение предлежащей части плода, ориентируясь по швам и родничкам на головке плода); влагалищное исследование проводится по показаниям – при поступлении роженицы в родильный блок, затем каждые 4-6 часов для оценки динамики раскрытия маточного зева и продвижения предлежащей части плода, а также при излитии околоплодных вод, подозрении на развитие аномалий родовой деятельности, клинически узкого таза, перед проведением ДЭА и др.;
-
контроль за состоянием роженицы (пульс, АД, температура тела и др.);
-
контроль за состоянием сократительной деятельности матки и состоянием плода (аускультация сердечных тонов плода, наружная или внутренняя КТГ);
-
ведение партограммы (регистрация на графике темпа раскрытия шейки матки во временном аспекте);
-
определение КОС крови из предлежащей части плода (по показаниям);
-
введение спазмолитических и обезболивающих средств.
Ведение второго периода родов.
Период изгнания роженицы проводят в родовом зале, на специальной кровати в положении женщины на спине с ногами, согнутыми в тазобедренных и коленных суставах и разведенными в стороны. Во втором периоде родов продолжается наблюдение за общим состоянием роженицы, показателями гемодинамики, характером сократительной деятельности матки (частотой, силой и продолжительностью потуг, состоянием нижнего сегмента матки), состоянием плода.
К приему родов приступают во время прорезывания головки. Роженице оказывают ручное пособие по защите промежности, чтобы способствовать рождению головки наименьшим размером для данного вставления, не допустить нарушения внутричерепного кровообращения плода и травмы мягких родовых путей матери:
-
воспрепятствование преждевременному разгибанию головки во время потуги ладонью левой руки принимающего роды (врач, акушерка);
-
выведение головки из половой щели вне потуг – бережное растягивание тканей вульварного кольца над прорезывающейся головкой (чередуют с первым моментом – во время потуги – до тех пор, пока головка не приблизится к половой щели теменными буграми);
-
оказание непосредственно ручного пособия по защите промежности с «заимствованием» тканей с соседних с промежностью областей при одновременном регулировании потуг (выключение потуг при прорезывании теменных бугров);
-
освобождение плечевого пояса и рождение туловища плода.
Если при оказании ручного пособия возникает угроза разрыва промежности (побледнение кожи промежности, появление трещин), а также развитие гипоксии внутриутробного плода, необходимо произвести эпизио- или перинеотомию.
Ведение третьего периода родов.
Последовый период ведется выжидательно, при внимательном и постоянном наблюдении за роженицей. Необходимо все время следить за общим состоянием женщины, окраской кожных покровов и видимых слизистых, считать пульс, измерять артериальное давление, следить за признаками отделения последа.
Этих признаков несколько:
1) признак Шредера- изменение формы и высоты стояния дна матки. Непосредственно после рождения плода форма матки округлая, дно ее находится на уровне пупка. При отделении плаценты матка уплощается, становится более узкой, отклоняется вправо;
2) признак Альфельда- удлинение наружного отрезка пуповины. Отслоившаяся плацента опускается в нижний сегмент матки или во влагалище. В связи с этим лигатура, наложенная на пуповину у половой щели (во время перерезки), опускается на 10 — 12 см;
3) признак Микулича-Радецкого- отделившаяся плацента опускается во влагалище, появляется позыв на потугу;
4) признак Клейна- удлинение пуповины при потуживании роженицы. Если после потуги наружный отрезок пуповины не втягивается, это значит, что плацента отделилась, если же втягивается — не отделилась;
5) признак Кюстнера-Чукалова- если ребром ладони надавить на надлобковую область, пуповина при неотделившейся плаценте втягивается во влагалище; при отделившейся плаценте пуповина не втягивается;
6) появление выпячивания над симфизом, когда отделившаяся плацента опускается в тонкостенный нижний сегмент матки, передняя стенка этого сегмента вместе с брюшной стенкой поднимается и образует выпячивание над симфизом.
При физиологическом течении третьего периода послед выделяется из половых путей самостоятельно, но бывают такие случаи, когда выделение отделившегося последа задерживается, тогда следует прибегнуть к его выделению.
Прежде всего опорожняют мочевой пузырь и предлагают роженице потужиться. Под действием брюшного пресса отделившаяся плацента легко рождается. Если этот простейший способ оказывается неэффективным, прибегают к выделению последа наружными приемами:
1) способ Абуладзе- после опорожнения мочевого пузыря производят бережный массаж: обеими руками берут брюшную стенку в продольную складку и предлагают потужиться;
2) способ Гентера- мочевой пузырь опорожняют, дно матки приводят к срединной линии. Становятся сбоку от роженицы, лицом к ее ногам, кисти рук, сжатые в кулак, кладут тыльной поверхностью основных фаланг на дно матки (в области трубных углов) и постепенно надавливают в направлении книзу и внутрь; роженица при этом не должна тужиться;
3) способ Креде-Лазаревича- этот прием более травматичный, к нему прибегают после безуспешного применения двух предыдущих. Техника заключается в следующем: опорожняют мочевой пузырь, дно матки приводят в срединное положение, легким массажем стараются вызвать сокращение матки. Становятся слева от роженицы лицом к ее ногам, дно матки обхватывают таким образом, чтобы 1 палец находился на передней стенке матки, ладонь на дне, а 4 пальца — на задней поверхности матки. Производят выжимание последа; сжимают матку в переднезаднем размере и одновременно надавливают на ее дно по направлению вниз и вперед вдоль оси таза.
Родившийся послед тщательно осматривают, чтобы убедиться в целости плаценты и оболочек.
Проводят профилактику развития гипотонического кровотечения в последовом и послеродовом периодах – холод на низ живота, внутривенное введение утеротоников (окситоцин, метилэргометрин).
После рождения последа наружные половые органы, внутренние поверхности бедер и промежность обмывают теплым дезинфицирующим раствором и производят ревизию родовых путей: осматривают наружные половые органы, влагалище, шейку матки. Обнаруженные разрывы восстанавливают.
В родильном блоке родильница находится в течение 2 часов (ранний послеродовый период), а затем переводится в послеродовое отделение.
Акушерство
Марина Зайнулина.
Весь комплекс нервных, нейрогуморальных и эндокринных изменений, происходящих в организме перед родами, составляет так называемую родовую доминанту, определяющую наступление и правильное течение родов (см. цв. вкл., рис. 7).
ПОНЯТИЕ О ГОТОВНОСТИ ОРГАНИЗМА К РОДАМ
В последние 1,5 – 2 нед. беременности заканчивается подготовка организма женщины к предстоящим родам. Эта подготовка охватывает все органы и системы, начиная с центров высшей нервной деятельности и кончая исполнительным органом – маткой. Доминанта беременности сменяется доминантой родов, а матка из плодовместилища превращается в изгоняющий орган.
Готовность организма женщины к родам характеризуется целым рядом признаков, появление которых указывает на возможность начала родов в ближайшее время. Наиболее ярко выраженные изменения происходят в половых органах. В отличие от оценки состояния центральной нервной системы или гормонального статуса, требующей привлечения специальных, как правило, сложных методов исследования, диагностика состояния полового аппарата осуществляется с помощью обычных клинических методов обследования беременной и несложных тестов. К ним относятся: определение «зрелости» шейки матки, окситоциновый тест, маммарный тест, цитологическое исследование влагалищных мазков.
МЕТОДЫ ОЦЕНКИ ГОТОВНОСТИ К РОДАМ
«Зрелость» шейки матки может быть достаточно точно определена при влагалищном исследовании. Процесс «созревания» обусловлен следующими механизмами, достаточно хорошо изученными. Сочетанное морфологическое, биохимическое и гистохимическое изучение тканей шейки матки в сопоставлении с данными клинического определения готовности шейки матки к родам показали, что во время беременности в шейке матки происходит постепенное частичное замещение мышечной ткани соединительной. Наблюдаются изменения в самой соединительной ткани шейки: образуются «молодые» коллагеновые волокна, которые чрезвычайно гидрофильны и поэтому более гибки, чем коллагеновые волокна вне беременности. Часть коллагеновых волокон рассасывается и замещается основным веществом, главным компонентом которого является кислый мукополисахарид хондроитинсульфат. По мере прогрессирования беременности он постепенно деполимеризуется, что приводит к повышению гидрофильности тканей и продольному расщеплению коллагеновых волокон на коллагеновые фибриллы. Клинически это проявляется разрыхлением и укорочением шейки матки, зиянием просвета цервикального канала.
Процесс частичного рассасывания коллагеновых волокон и изменения состава основного вещества начинается с области наружного зева и постепенно распространяется к внутреннему зеву. Именно с этим связано то, что размягчение внутреннего зева в процессе «созревания» шейки матки происходит в последнюю очередь. Ускорение процессов «созревания» шейки матки отмечено у беременных женщин после введения эстрогенных гормонов и простагландинов.
При пальпаторной оценке состояния шейки матки определяют ее консистенцию, степень ее укорочения, степень проходимости шеечного канала, расположение шейки матки в полости малого таза, состояние нижнего сегмента матки при пальпации через влагалищные своды, изменение формы шеечного канала и соотношение длины влагалищной части шейки матки и длины шеечного канала.
По совокупности этих признаков (классификация Г.
Г. Хечинашвили) различают 4 разновидности состояния шейки матки: «незрелая», «созревающая», «неполностью созревшая» и «зрелая» (табл. 7, рис. 37).
Существует упрощенная шкала оценки степени «зрелости» шейки матки, предложенная Е. Х. Бишопом (табл. 8).
Таблица 7
Зрелость шейки матки (по Г. Г. Хечинашвили)


Рис. 37. Изменение состояния и консистенции шейки и нижнего сегмента матки при поздних сроках беременности:
а, б – шейка при беременности 32 – 34 нед. размягчена по перифирии, но участок плотноватой ткани по ходу канала еще сохранен, наружный зев у первородящих (а) пропускает кончик пальца, у повторнородящих (б) канал проходим до внутреннего зева для одного пальца; в, г – шейка при беременности 36 – 38 нед. почти полностью размягчена, в области внутреннего зева обнаруживается участок плотноватой ткани; у первородящих (в) канал проходим за внутренний зев для одного пальца и имеет цилиндрическую форму, и у повторнородящих (г) канал свободно проходим за внутренний зев для одного пальца и имеет форму усеченного конуса, основание которого обращено книзу; д, е – шейка при доношенной беременности размягчена полностью как у первородящих (д), так и у повторнородящих (е), канал свободно проходим за внутренний зев для одного пальца и более; у первородящих канал имеет форму усеченного конуса с основанием, обращенным кверху, у повторнородящих – цилиндрическую форму; ж – шейка непосредственно перед началом родов у первои повторнородящих женщин резко укорочена, истончена, канал проходим более чем для одного пальца, в области внутреннего зева он плавно переходит в нижний сегмент матки
Окситоциновый тест. В 1954 г. К. Н. Смит разработал специальную пробу для определения реактивности миометрия на внутривенное введение пороговой дозы окситоцина, способной вызывать сокращение матки. Реактивность матки к окситоцину по мере прогрессирования беременности постепенно нарастает и становится максимальной накануне родов. Перед проведением пробы обследуемая женщина в течение 15 мин должна находиться в горизонтальном положении в состоянии полного эмоционального и физического покоя, чтобы исключить возможность сокращения матки под влиянием других факторов. Раствор окситоцина готовят непосредственно перед проведением окситоцинового теста (0,01 ЕД окситоцинав1млизотонического раствора натрия хлорида). Затем набирают в шприц 10 мл приготовленного раствора и вводят его внутривенно «толчкообразно»: по 1 мл с интервалами в 1 мин. Введение раствора прекращают при появлении сокращения матки, регистрируемого гистерографически или пальпаторно. Однако нельзя вводить более 5 мл раствора или 0,05 ЕД окситоцина. Тест считается положительным, если сокращение матки в ответ на введение окситоцина появляется в течение первых 3 мин. К. Н. Смит считает, что положительный окситоциновый тест указывает на возможность спонтанного наступления родов в течение ближайших 1 – 2 суток (рис. 38).
Таблица 8
Шкала степени зрелости шейки матки (по Е. X. Бишопу)

Примечание. 0 – 2 балла – шейка «незрелая»; 3 – 4 балла – шейка «недостаточно зрелая»; 5 – 8 баллов – шейка «зрелая».
Р. Климек, взяв за основу методику К. Н. Смита, предложил прогнозировать срок родов по количеству введенного раствора окситоцина. Если сокращение матки наступает после внутреннего введения 1 мл раствора окситоцина (0,01 ЕД), то роды наступят через 1 сутки; 2 мл (0,02 ЕД) – через 2 суток и 3 мл (0,03 ЕД) – через 3 суток.
Существуют и иные способы оценки окситоцинового теста. Можно оценивать чувствительность матки к окситоцину в единицах Монтевидео (ЕМ). ЕМ представляет собой среднюю величину амплитуды схваток, умноженную на количество схваток за 10 мин. Эта методика позволяет определить три степени чувствительности матки к окситоцину: 1) инертность матки; 2) малая чувствительность – до 40 ЕМ; 3) хорошая чувствительность – более 40 ЕМ. Маточная активность, превышающая 40 ЕМ, свидетельствует о полной готовности к родам.
Можно оценивать чувствительность матки к окситоцину по отношению продолжительности схватки (ПС) к паузе между схватками (ПМС). При ПС/ПМС, равном 0,1 – 0,3, роды прогнозируются через 1 – 3 сут. При коэффициенте 0,4 – 0,6 – позже 5 сут.
Окситоциновый тест не лишен недостатков, к которым относятся инвазивность, возможность развития гипертонуса матки, гипертензии у беременной и гипоксии у плода.
Нестрессовый тест. Тест лишен недостатков, присущих окситоциновому тесту. С помощью кардиотокографа регистрируют спонтанную сократительную активность матки и сердечную деятельность плода на протяжении 40 – 60 мин. При готовности организма беременной к родам на гистерограмме регистрируются ритмичные сокращения матки; параллельно оценивается состояние плода с учетом его реакции на схватку.

Рис. 38. Гистерография:
а – одиночное сокращение матки; б – комплекс сокращений; в – длительное сокращение типа контрактуры; г – отрицательный окситоциновый тест
Маммарный тест. Немедикаментозный тест основан на появлении эндогенного окситоцина при раздражении сосков и ареол у беременной. Регистрация ответной реакции матки производится с помощью кардиотокографа. Маммарный тест оценивается положительно, если сокращение матки появляется в первые 3 мин от начала раздражения сосков и в течение 10 мин наблюдаются 3 схватки.
Кольпоцитологический тест. Цитологическое исследование влагалищных мазков позволяет оценить гормональный баланс женщины в последние дни беременности.
Существуют 4 цитотипа влагалищных мазков (Zidovsky J., 1964), по которым можно судить о степени биологической готовности женщины к родам.
I цитотип (поздний срок беременности, или навикулярный тип мазка). Он характерен для нормально прогрессирующей беременности начиная со II триместра. В мазке в виде скоплений преобладают ладьевидные и промежуточные клетки в соотношении3:1(см. цв. вкл., рис. 8, а). Цитоплазма клеток резко базофильна. Лейкоциты и слизь отсутствуют. Эозинофильные клетки встречаются в 1 %, с пикнозом ядер – 3 %. Наступление родов при этом цитотипе можно ожидать не ранее чем через 10 дней.
II цитотип (незадолго до родов). В мазке обнаруживается уменьшение количества ладьевидных клеток, увеличение количества промежуточных клеток. Их соотношение равно1:1.Клетки начинают располагаться изолированно. Появляются клетки поверхностных слоев влагалищного эпителия. Эозинофильные клетки среди них составляют 2 %, с пикнозом ядра – 6 % (см. цв. вкл., рис. 8, б). Роды могут наступить через 4 – 8 дней.
III цитотип (срок родов). В мазке преобладают клетки промежуточного (60 – 80 %) и поверхностного (25 – 40 %) слоев. Ладьевидные клетки встречаются в 3 – 10 % случаев. Клетки лежат изолированно. Количество эозинофильных клеток – 8 %, с пикнозом ядра – 15 – 20 %. Появляются лейкоциты и слизь. Наступление родов возможно через 1 – 5 дней (см. цв. вкл., рис. 8, в).
IV цитотип (несомненный срок родов). В мазке преобладают клетки поверхностных слоев (40 – 80 %). Промежуточных клеток мало. Ладьевидные отсутствуют или единичны. Поверхностные эозинофильные клетки могут быть без ядер («красные тени»). Цитоплазма плохо окрашивается, края клеток малоконтрастные. Мазок приобретает вид «стертого» или «грязного». Количество эозинофильных клеток – 20 %, с пикнозом ядер – 20 – 40 %. Лейкоциты и слизь в виде скоплений (см. цв. вкл., рис. 8, г). Роды наступают либо в тот же день, либо в течение ближайших 3 дней.
Все тесты диагностики готовности организма беременной к родам обладают достаточной ценностью, которая еще более возрастает при их комплексном использовании.
Глава 12
БИОМЕХАНИЗМ РОДОВ ПРИ ГОЛОВНОМ ПРЕДЛЕЖАНИИ
ПЛОД КАК ОБЪЕКТ РОДОВ
Из всех частей доношенного зрелого плода особого изучения требует головка. Это обусловлено целым рядом причин. Во-первых, головка плода является наиболее объемной и плотной частью и, продвигаясь, как правило, первой по родовому каналу, испытывает наибольшие затруднения. Во-вторых, от степени плотности костей черепа и их подвижности зависит в значительной степени способность головки сжиматься в одном направлении и увеличиваться в другом. Благодаря этому головка плода может приспосабливаться к размерам таза и преодолевать имеющиеся препятствия. Кроме того, от плотности костей черепа, их подвижности и размеров головки зависит вероятность травмирования мягких родовых путей женщины и, в известной степени, возникновение внутричерепной травмы плода. В-третьих, четко пальпируемые во время родов на головке плода швы и роднички позволяют уточнить характер вставления головки, ее положение в малом тазу.
Согласно С. А. Михнову, головка плода имеет бобовидную форму. На головке новорожденного различают 2 неравные части: личико (сравнительно небольшая часть) и мозговой череп (объемная часть). Череп новорожденного состоит из 7 костей: двух лобных, двух теменных, двух височных и одной затылочной. Все кости мозгового черепа соединены между собой фиброзными пластинками, имеющими линейную форму. Эти фиброзные пластинки называются швами. Благодаря им кости черепа становятся подвижными относительно друг друга. На головке плода различают несколько швов, имеющих практическое значение в акушерстве (см. цв. вкл., рис. 9). Лобный шов (sut. frontalis) соединяет две лобные кости. Венечный шов (sut. coronaria) соединяет на каждой стороне черепа лобные и теменные кости и идет во фронтальном направлении. Сагиттальный, или стреловидный, шов (sut. sagittalis) соединяет две теменные кости. Ламбдовидный, или затылочный, шов (sut. lambdoidea) в виде греческой буквы ?.Он проходит между обеими теменными костями с одной стороны и затылочной костью с другой. Височный шов (sut. temporalis) соединяет на каждой стороне височные кости с теменной, лобной, основной и затылочной.
Фиброзные пластинки в месте соединения швов называют родничками. Различают 2 главных родничка и 2 пары второстепенных (боковых). К главным родничкам относятся передний (большой) и задний (малый) роднички. Передний, большой, родничок (fonticulus anterior, fonticulus magnus, s. Bregmaticus) расположен на месте пересечения венечного, лобного и сагиттального швов. Он лежит в центре между четырьмя костями (двумя лобными и двумя теменными) и имеет форму ромба. Острый угол этого ромба направлен кпереди (ко лбу), а тупой – кзади (к затылку). Величина переднего родничка составляет обычно к моменту рождения 2 – 3 ? 2 – 3 см. Задний, малый, родничок (fonticulus posterior, s. fonticulus minor, parvus) расположен на месте пересечения сагиттального и ламбдовидного швов. К моменту рождения он закрыт и определяется пальцем как место, в котором сходятся 3 шва, причем сагиттальный шов заканчивается в самом родничке и не переходит за его пределы, где определяется гладкая (затылочная) кость. В переднем родничке сходятся 4 шва, каждый из которых, будучи продолженным через родничок, снова ведет в шов. Второстепенные роднички называют также боковыми (fonticulus lateralis). Они расположены по два на правой и левой стороне черепа, имеют треугольную или четырехугольную форму. В месте соединения теменной, клиновидной, лобной и височной костей располагается клиновидный (крыловидный) родничок (fonticulus sphenoidalis, s. pterion). В месте соединения теменной, височной и затылочной костей располагается сосцевидный, звездчатый родничок (fonticulus mastoideus, s. asterion). Боковые роднички приобретают диагностическое значение при значительном нарушении биомеханизма родов. Они занимают в этих случаях в малом тазу центральное положение и могут быть приняты за один из главных родничков.
На головке зрелого плода различают целый ряд размеров, которые необходимо знать для понимания биомеханизма родов (см. цв. вкл., рис. 9).
1. Прямой размер (diametr frontooccipitalis recta) – от переносицы до затылочного бугра – равен 12 см. Окружность головки, измеренная через эти точки (circumferentia frontooccipitalis), составляет 34 см.
2. Большой косой размер (diametr mentooccipitalis, obliqus major) – от подбородка до самого отдаленного пункта на затылке – равен 13,5 см. Окружность головки, соответствующая этому размеру (circumferentia mentooccipitalis), составляет 39 – 40 см.
3. Малый косой размер (diametr suboccipitobregmaticus, s. obliqus minor) – от подзатылочной ямки до середины переднего родничка – равен 9,5 см. Окружность головки, соответствующая этому размеру (circumferentia suboccipitobregmatica), составляет 32 см.
4. Средний косой размер (diametr suboccipitofrontalis, s. obliqus media) – от подзатылочной ямки до переднего угла переднего родничка (граница волосистой части головы) – равен 10,5 см. Окружность головки, соответствующая этому размеру (circumferentia suboccipitofrontalis), составляет 33 см.
5. Вертикальный, или отвесный, размер (diametr sublinguobregmaticus, s. tracheobregmaticus, s. verticalis) – это расстояние от подъязычной кости до середины переднего родничка – равен 9,5 см. Окружность головки, соответствующая этому размеру (circumferentia tracheobregmatica, s. sublinguobregmatica), составляет 32 – 33 см.
6. Большой поперечный размер (diametr biparietalis) – наибольшее расстояние между теменными буграми – составляет 9,5 см.
7. Малый поперечный размер (diametr bitemporalis) – расстояние между наиболее удаленными друг от друга точками венечного шва – равен 8 см.
На туловище зрелого плода определяют также размеры плечиков и ягодиц. Поперечный размер плечиков (distantia biacromialis) равен 12 – 12,5 см (длина окружности составляет 34 – 35 см). Поперечный размер ягодиц (distantia biiliacus) составляет 9 – 9,5 см (длина окружности равна 27 – 28 см).
ФАКТОРЫ, ОБУСЛОВЛИВАЮЩИЕ БИОМЕХАНИЗМ РОДОВ
Биомеханизмом родов называется совокупность всех движений, которые совершает плод при прохождении через родовые пути матери. В учение о биомеханизме родов внесли вклад многие зарубежные и отечественные акушеры, но особая заслуга в разработке данной проблемы принадлежит И. И. Яковлеву.
В процессе рождения доношенный плод, имеющий довольно большие размеры и неправильную форму (в первую очередь это относится к его головке), должен преодолеть костное кольцо малого таза, имеющее относительно небольшие размеры и неправильную форму. Это становится возможным только потому, что плод продвигается по родовому каналу не прямолинейно, а совершая сложные поступательно-вращательные движения. Таких движений 5: сгибание и разгибание головки в горизонтальной плоскости, внутренний поворот вокруг вертикальной оси, боковое склонение головки (асинклитическое), маятникообразное или качательное движение головки с попеременным отклонением сагиттального шва от оси таза. В непосредственной связи с асинклитизмом находится процесс конфигурации головки плода: захождение костей черепа друг на друга.
Все указанные движения обусловлены комплексом анатомо-статических и анатомо-динамических факторов.
Анатомо-статические факторы в процессе родового акта остаются стабильными: 1) форма и размеры таза; 2) сыровидная смазка на коже плода: достаточное количество смазки очень эффективно снижает коэффициент трения при продвижении плода; 3) наличие достаточного количества околоплодных вод, которые являются своеобразным амортизатором, оберегающим плод; 4) форма и величина головки плода.
К анатомо-динамическим факторам относится сократительная активность матки, сообщающая поступательные движения плоду. Дополнительными факторами, способствующими работе матки, являются ее связки. Круглые маточные связки подтягивают дно матки кпереди, а крестцово-маточные – не дают ей резко отклониться кпереди, фиксируя матку к передней поверхности крестца. К анатомо-динамическим факторам также принадлежат мускулатура и связочный аппарат большого и малого таза. И. И. Яковлев подчеркивал, что сокращения пристеночных мышц таза сообщают предлежащей части плода определенные движения как при вставлении в плоскость входа в малый таз, так и при дальнейшем продвижении ее по родовому каналу.
БИОМЕХАНИЗМ РОДОВ ПРИ ПЕРЕДНЕМ ВИДЕ ЗАТЫЛОЧНОГО ПРЕДЛЕЖАНИЯ
Подобный вариант биомеханизма наблюдается почти в 95 % случаев родов. Он складывается из 7 моментов, или этапов (Яковлев И. И., табл. 9).
1-й момент — вставление головки плода во вход в малый таз (insertio capitis). Вставлению головки плода (рис. 39) во вход в таз способствует, прежде всего, суживающийся конусообразно книзу нижний сегмент матки, нормальное состояние тонуса мускулатуры матки и передней брюшной стенки. Кроме того, имеет значение тонус мышц и сила тяжести самого плода, определенное соотношение размеров головки плода и размеров плоскости входа в малый таз, соответствующее количество околоплодных вод, правильное расположение плаценты.
У первобеременных первородящих женщин головка плода к началу родов может оказаться фиксированной во входе в таз в состоянии умеренного сгибания. Эта фиксация головки плода происходит за 4 – 6 нед. до родов. У первородящих, но повторнобеременных к началу родов головка может быть лишь прижата ко входу в таз.

Рис. 39. Варианты расположения сагиттального шва при затылочных вставлениях головки плода:
I позиция: а – сагиттальный шов в правом косом размере, малый родничок слева, спереди; б – сагиттальный шов в поперечном размере;
II позиция:в – сагиттальный шов в левом косом размере, малый родничок справа спереди
Таблица 9
Особенности отдельных моментов биомеханизма родов при головных предлежаниях плода

У повторнородящих фиксация головки, т. е. ее вставление, происходит в течение родового акта.
При соприкосновении головки плода с плоскостью входа в таз сагиттальный шов устанавливается в одном из косых или в поперечном размере плоскости входа в таз (см. рис. 39), чему способствует форма головки в виде овала, суживающегося в направлении лба и расширяющегося по направлению к затылку. Задний родничок обращен кпереди. В тех случаях, когда сагиттальный шов располагается по средней линии (на одинаковом расстоянии от лонного сочленения и мыса), говорят о синклитическом вставлении головки (см. рис. 39, б).
В момент вставления нередко ось плода не совпадает с осью таза. У первородящих женщин, имеющих упругую брюшную стенку, ось плода располагается кзади от оси таза. У повторнородящих с дряблой брюшной стенкой, расхождением прямых мышц живота – кпереди. Это несовпадение оси плода и оси таза приводит к нерезко выраженному асинклитическому (внеосевому) вставлению головки со смещением сагиттального шва либо кзади от проводной оси таза (ближе к мысу) – переднетеменное, негелевское вставление, либо кпереди от проводной оси таза (ближе к симфизу) – заднетеменное, литцмановское вставление головки.
|
Признак |
Баллы |
||
|
Консистенция шейки матки |
плотная |
размягчена по периферии |
мягкая |
|
Длина шейки матки |
более 2 см |
1 – 2 см |
менее 1 см |
|
Проходимость цервикального канала |
наружный зев закрыт |
канал проходим до внутреннего зева |
канал проходим для одного и более пальцев за внутренний зев |
|
Положение шейки по отношению к оси таза |
кзади |
по оси |
|
Примечание:
0 – 2 балла – шейка «незрелая»;
3 – 4 балла – шейка «недостаточно зрелая»;
5 – 8 баллов – шейка «зрелая»
Приёмы обезболивания в родах
Цель: Уменьшение болевых ощущений в родах.
Методы самообезболивания родов:
-
Активное поведение в родах, различные позы во время родов.
(коленно-локтевое положение, использование кресла-качалки, мячей и т.д.)
-
Массаж или легкие поглаживания:
-
Поглаживание живота снизу – вверх или круговые
-
Массирование точки у основания складки большого и указательного пальца
-
Точка на внутренней поверхности плеча у локтевой ямки
-
Задняя поверхность голеней
-
Прижимание выступающих точек к костям таза
-
Растирание поясницы
-
Прижатие ямочек на пояснице
-
Прижатие верхних углов лопаток
-
Ритмичные танцевальные движения
-
Дыхание в родах:
-
Диафрагмально-грудное дыхание – 3-4 глубоких вдоха и выдоха
-
Дыхание «собачкой»
-
Дыхание по типу «всхлипывания»
-
Упражнения на расслабление:
-
3 глубоких вдоха на выдохе сказать: «Расслабляйся и начинай».
-
Подожмите пальцы ног, ощутите напряжение, удерживайте несколько секунд, расслабьте.
-
Потяните пальцы ног на себя, ощутите напряжение с обратной стороны икр, расслабьтесь.
-
Напрягите мышцы бедер и сожмите ягодицы, расслабьтесь.
-
Выгните дугой спину, расслабьтесь.
-
Приподнимите плечи, расслабьтесь.
-
Поверните голову к левому плечу, расслабьтесь.
-
Опустите голову вперед на подбородок до груди, расслабьтесь.
-
Крепко сожмите глаза, расслабьтесь.
-
Нахмурьте лоб, подняв брови, расслабьтесь.
Вспомните приятные, нежные, любимые моменты вашей жизни. Поможет расслабляющая музыка или любимая мелодия, пение птиц, запах цветов, присутствие близких вам людей, разговаривайте со своим долгожданным, еще пока не рожденным ребенком.
Помните: вместе с вами расслабляется и ваш ребёнок, и ему будет легче появиться на свет!
