14%* населения Земли страдают от приступов мигрени, средняя продолжительность которых составляет 18 часов. 68%* страдающих мигренью – это люди от 35 до 45 лет. Среди них женщин в три раза больше, чем мужчин. Эти цифры озвучила практикующий врач-невропатолог и кандидат медицинских наук Айгуль Кудайбергенова на мероприятии, посвящённом запуску приложения «Контроль мигрени»в Казахстане.
Содержание
- «Никто не может сказать точно, из-за чего именно у меня болит голова»
- Никто не знает наверняка, что вызывает мигрень
- Часто и сильно болит голова, но диагноз «мигрень» ставить рано
- «Лекарства не всегда действуют быстро»
- У мигрени есть сценарий с определёнными стадиями
- Мигрень пытается заставить людей жить в золотой середине
- Мигрень купируется специальными препаратами – триптанами
- Инструкция по применению
- Что такое мигрень и чем она опасна?
«Никто не может сказать точно, из-за чего именно у меня болит голова»
У нашей героини Боты Сулейменовой первый приступ мигрени случился четыре года назад. Теперь это часть её жизни: мигрень может напомнить о себе раз в месяц или несколько раз в неделю. Она мешает работать и жить.
Бота Сулейменова:
– Первый приступ случился зимой 2015-го, когда я прилетела в Алматы на каникулы. Это был ночной рейс, оказавшись дома, я сразу заснула. Когда проснулась, у меня всё ещё болела голова. Подумала, что это из-за смены часовых поясов. Обезболивающие не помогали, боль не прекращалась в течение 2-3 дней: я не могла встать, меня тошнило, было больно открывать глаза. Тогда мне поставили диагноз «мигрень».
В детстве у меня было сотрясение мозга, в 10-11 лет появились постоянные головные боли. Тогда диагностировали внутричерепное давление, поэтому всю осознанную жизнь эти боли казались чем-то обычным. Повседневной жизни не особо мешало, но когда я училась на первых курсах университета, наверное, был период обострения. Меня снова направили на МРТ и обследование, которые снова лишь подтвердили внутричерепное давление.
По словам некоторых докторов, мигрень возникла как последствие внутричерепного давления, но никто не может сказать точно, из-за чего именно у меня болит голова. Может, из-за внутричерепного давления или мигрени, или из-за всего вместе.
Никто не знает наверняка, что вызывает мигрень
Мигрень – это хроническое заболевание, основным симптомом которого является приступ пульсирующей головной боли. Иногда мигрень сопровождается тошнотой, чувствительностью к свету и звукам: обычные звуки и мягкий свет усиливают и без того мучительную боль.
О мигрени могут говорить и неврологические нарушения: головокружение, временное ухудшение зрения, заторможенность. При этом мигрень сопряжена с внешними факторами – питанием, режимом, уровнем стресса.
Причины мигрени не видны на МРТ, а боль – очень субъективный показатель, который крайне сложно измерить. В перерывах между приступами человек выглядит вполне здоровым, что поддерживает распространение мифа об иллюзорности заболевания.
Часто и сильно болит голова, но диагноз «мигрень» ставить рано
Есть много видов головной боли, но глобально их можно поделить на первичную и вторичную. Вторичная боль возникает как следствие какого-либо отклонения. Мигрень же относится к первичной – для её возникновения не обязательно нужны какие-либо предшествующие травмы и отклонения.
Первичная головная боль, как правило, не угрожает жизни, но сильно ухудшает её качество.
Часто мигрень путают с головной болью напряжения. Боль напряжения может возникнуть от особенностей воспитания, психологических качеств личности, уровня стресса или длительных позиционных нагрузок.
Люди описывают эту боль как давящую, лёгкую или умеренную, чаще двустороннюю. Она появляется во второй половине дня или после стресса. Если головная боль напряжения длится несколько дней, она может сопровождаться фото- и фонофобией, как при мигрени, но это случается редко и никогда не сопровождается тошнотой или рвотой. При этом человек может двигаться, есть, работать, а физическая нагрузка не усиливает боль, а даже порой облегчает. При мигрени же физическая активность даётся крайне сложно.
Психотерапия может быть эффективна при головной боли напряжения, а при мигрени – нет.
«Лекарства не всегда действуют быстро»
Бота Сулейменова: – У меня с детства плохое зрение, поэтому зачастую приступы проходят с аурой. Аура – это кратковременное нарушение зрения, сигнализирующее о приближающемся приступе.
Лекарства не всегда действуют быстро, поэтому лучшее решение – это уменьшить частоту приступов. Для этого я стараюсь регулярно заниматься спортом, соблюдать здоровый режим. При общем улучшении здоровья частота приступов мигрени снижается.
Хотя часто для появления приступа не нужны причины. Ты можешь правильно питаться, поддерживать общее здоровое состояние тела и мозга, но приступы всё равно появляются. Это мешает заниматься делом. Я работаю в международной организации, у нас есть дополнительные больничные, которые можно не подтверждать бумагами. Если у меня случаются внезапные приступы, я могу просто отлежаться дома.
Близкие стараются относиться с пониманием, но другой человек ничем не может помочь. Не беспокоить – уже помощь.
У мигрени есть сценарий с определёнными стадиями
1. Продрома – первая фаза. К симптомам продромальной фазы относится широкий спектр явлений: изменение настроения, раздражительность, депрессия или эйфория, утомляемость, чувствительность к запахам и звукам. Данная фаза наблюдается при мигрени с аурой или без.
2. У 30% людей затем появляется аура, которая длится не более часа, это похоже на зрительные галлюцинации. И чем дольше человек смотрит на цветные или мелькающие предметы или рисунки, тем хуже его состояние, поэтому он пытается сфокусироваться на белой стене или листе бумаги.
Аура – транзиторное неврологическое явление, возникающее до или во время головной боли. Обычно аура развивается постепенно в течение нескольких минут и длится не более часа. Симптомы могут быть зрительными, сенсорными или моторными, у многих пациентов одновременно наблюдается несколько симптомов.
Во время первых двух фаз необходимо принять спасительную таблетку с триптанами. Это боль не остановит, но значительно облегчит её и сократит длительность приступа.
3. Во время третьей фазы боль охватывает всю голову, появляются тошнота и рвота, сильнейшая свето- и звукобоязнь. Любое движение усиливает боль. Эта фаза может длиться от нескольких часов до нескольких суток.
4. Постдрома – боль утихает, человек засыпает. На другой день человек испытывает усталость, у него плохой слух, нечёткое зрение. Способности снижены.
Если у человека более 10 приступов мигрени в месяц, он практически не живёт. К счастью, таких немного, каждый третий испытывает один или менее одного приступа в месяц. Но бывает, что люди не знают о существовании таблеток, которые могут помочь купировать приступ мигрени, потому что до 50% страдающих мигренью людей до сих пор практикуют самолечение.
Мигрень пытается заставить людей жить в золотой середине
Люди с мигренью более восприимчивы к влиянию мимолётных факторов, называемых триггерами, которые повышают риск возникновения приступов головной боли.
Среди наиболее распространённых триггеров:
- Гормональные – менструация, овуляция, применение оральных контрацептивов.
- Пищевые – употребление в пищу алкоголя, глютамата, шоколада, какао, орехов, сельдерея, сыра.
- Погодные – погодные изменения могут влиять на баланс химических веществ в мозге и запускать приступы.
- Поведенческие – недосып или слишком долгий сон, чувство голода или переедание.
Если вести дневник возникновения приступов мигрени и обстоятельств, в которых эти приступы проявились, можно выявить свои индивидуальные особенности. Люди, которые знают свои триггеры и избегают их, реже сталкиваются с приступами и значительно повышают качество жизни. Для удобства можно вести дневник триггеров мигрени в мобильном приложении. Такое приложение «Контроль мигрени» недавно анонсировала компания SANTO. Полезные материалы о мигрени в интернете можно найти по хэштэгу #СУмаМигреньСводит .
Скачать приложение можно по этим ссылкам:
- для Android;
- для iOS.
Мигрень купируется специальными препаратами – триптанами
На мероприятии, посвящённом запуску приложения «Контроль мигрени», разработанном компанией SANTO выступила врач-невролог Айгуль Кудайбергенова. По её словам, лёгкие приступы мигрени иногда могут купироваться нестероидными противовоспалительными препаратами, но всё же в большинстве случаев при лёгких, средних и сильных приступах мигрени врачи рекомендуют применять препараты с триптанами.
По мнению Айгуль Кудайбергеновой, правильно подобранный препарат помогает максимально быстро устранить головную боль – в течение двух часов. При этом головная боль не должна возникнуть повторно через несколько часов или 1-2 дня. Препараты с триптанами, по словам невролога, нужно принять до наступления третьей стадии мигрени. Чем раньше примешь таблетку – тем меньше проявит себя мигрень.
Триптаны – это антагонисты серотонина, который ещё называется гормоном хорошего настроения. Триптаны взаимодействуют с сосудами мозга и, грубо говоря, блокируют болевые импульсы.
При этом до 50% людей, страдающих мигренью, игнорируют препараты с триптанами – это происходит по причине широкого распространения практики самолечения.
Увлекаясь анальгетиками, помимо мигрени они рискуют заработать ещё и лекарственно обусловленную головную боль.
*Источник: А.В. Амелин с соавт. Мигрень (патогенез, клиника и лечение) Санкт-Петербург, 2001.
Инструкция по применению
Описание:
Серотонинергические средства.
Состав:
Суматриптан (в виде сукцината) 0,1 г.
Вспомогательные вещества: МКЦ; сахар молочный; крахмал картофельный; натрия карбоксиметилкрахмал; магний стеариновокислый; оксипропилцеллюлоза или оксипропилметилцеллюлоза; ПВП; полиэтиленгликоль 4000; тальк; титана диоксид .
Показания к применению:
Купирование острых приступов мигрени с аурой или без нее.
Фармакокинетика:
После приема внутрь быстро абсорбируется, через 45 мин его концентрация в плазме достигает 70% от максимальной. Биодоступность — 15% (за счет пресистемного метаболизма и неполного всасывания). TCmax (после приема внутрь 100 мг) — 2-2.5 ч и составляет 51 нг/мл.После интраназального введения быстро всасывается, TCmax — 1-1.5 ч. Биодоступность при интраназальном введении меньше, чем при п/к (обусловлено пресистемным метаболизмом).Связь с белками плазмы — 14-21%, общий объем распределения — 170 л (2.4 л/кг).Метаболизируется путем окисления при участии МАО (преимущественно изофермента А) с образованием метаболитов, основными из которых являются индолуксусный аналог суматриптана, не обладающий фармакологической активностью в отношении 5-HT1- и 5-HT2-серотониновых рецепторов, и его глюкуронид.T1/2 — 2-2.5 ч. Плазменный клиренс — 1160 мл/мин, почечный клиренс — 260 мл/мин; внепочечный клиренс — 40% после приема внутрь. Выводится почками, преимущественно в виде метаболитов (97% после приема внутрь) — свободной кислоты или глюкуронидного конъюгата.
Фармакодинамика:
Противомигренозное средство. Специфический и селективный агонист 5-HT1-серотониновых рецепторов, локализованных преимущественно в кровеносных сосудах головного мозга, и не действует на др. подтипы 5-HT-серотониновых рецепторов (5-HT2-7). Вызывает сужение сосудов каротидного артериального ложа, которые снабжают кровью экстракраниальные и интракраниальные ткани (расширение сосудов мозговых оболочек и/или их отек является основным механизмом развития мигрени у человека), не оказывая при этом существенного влияния на мозговой кровоток.Подавляет активность рецепторов окончаний афферентных волокон тройничного нерва в твердой мозговой оболочке (в результате уменьшается выделение сенсорных нейропептидов). Устраняет ассоциированную с мигренозным приступом тошноту и светобоязнь. В 50-70% случаев быстро устраняет приступ при приеме внутрь в дозе 25-100 мг. В течение 24 ч в 1/3 случаев может развиться рецидив, требующий повторного применения.Начало действия — 30 мин после приема внутрь в дозе 100 мг и через 10-15 мин — после интраназального введения 20 мг.
Противопоказания:
Гемиплегическая, базилярная и офтальмоплегическая формы мигрени;
ИБС (в т.ч. стенокардия);
окклюзионные заболевания периферических артерий;
неконтролируемая артериальная гипертензия;
инсульт или преходящее нарушение мозгового кровообращения (в т.ч. в анамнезе);
выраженные нарушения функции печени;
одновременный прием препаратов, содержащих эрготамин или его производные;
одновременный прием ингибиторов МАО и период до 14 дней после их отмены;
беременность;
период лактации (грудного вскармливания);
возраст пациентов до 18 лет и старше 65 лет;
повышенная чувствительность к препарату.
Побочные действия:
Со стороны сердечно-сосудистой системы: гиперемия кожи и слизистых оболочек, артериальная гипотензия, тахикардия, ощущение сердцебиения, приступ стенокардии, транзиторное повышение АД, преходящие изменения ЭКГ ишемического типа, брадикардия; в единичных случаях — проявления синдрома Рейно.
Со стороны ЦНС: головокружение, слабость, сонливость, чувство усталости; нарушения зрения (диплопия, скотома, снижение остроты зрения).
Со стороны пищеварительной системы: ощущение дискомфорта в животе, дисфагия, тошнота, рвота; редко — ишемический колит, повышение активности ферментов печени.
Аллергические реакции: сыпь, зуд, эритема, крапивница, анафилаксия.
Прочие: возможны ощущения покалывания, тепла, тяжести, давления или сжатия в различных частях тела, миалгия.
Способ приготовления или применения:
Внутрь. Начинают лечение как можно раньше после возникновения приступа мигрени (хотя препарат одинаково эффективен на любой стадии приступа). Для купирования острых приступов мигрени взрослым — 50 мг, при необходимости — 100 мг (таблетку следует проглатывать целиком, запивая водой).
Для купирования последующих приступов (при уменьшении или исчезновении симптомов, а затем возобновлении) можно принять вторую дозу в течение следующих 24 ч при условии, что интервал между приемом составляет не менее 2 ч. В течение любого 24 ч периода максимальная доза — 300 мг/сут.
Порядок отпуска :
По форме рецептурного бланка 107-1/у
Условия хранения:
Хранить в сухом, защищенном от света месте, при температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Головная боль — одна из наиболее распространенных жалоб, которые пациенты предъявляют при посещении врача. По данным некоторых авторов, хроническая рецидивирующая головная боль отличается в 0,5–20% случаев. Головная боль может выступать в качестве основной жалобы или быть одним из проявлений какой-либо соматической патологии, в том числе неврологической.
Головную боль подразделяют на первичную и вторичную (симптоматическую). К первичной относят мигрень, пучковую головную боль, периодическую пароксизмальную головную боль. Вторичную головную боль разделяют на интракраниальную (в частности, при патологических процессах в головном мозге, чаще опухолевого характера) и экстракраниальную (при патологических процессах в тканях, расположенных близко к головному мозгу, например, синусите, глаукоме и т.п.), общесоматическую (на фоне эндогенной интоксикации, при артериальной гипертензии).
Диагностика и лечение первичной головной боли являются актуальной проблемой современной медицины. По происхождению первичную головную боль разделяют на головную боль сосудистого генеза; боль, обусловленную органическими заболеваниями головного мозга и мозговых оболочек; боль, обусловленную органическим поражением черепно-мозговых нервов и вегетативных ганглиев; головную боль, обусловленную с длительным напряжением мышц головы и шеи.
Для выяснения этиологии головной боли проводят тщательную дифференциальную диагностику с учетом данных анамнеза — времени возникновения, локализации боли, ее длительности и интенсивности, зависимости от внешних факторов (метеорологическое воздействие, прием медикаментов, психоэмоциональная нагрузка). Кроме того, измеряют системное и височное артериальное давление, проводят клинические, биохимические и иммунологические исследования, при необходимости — электроэнцефалографию, реоэнцефалографию, рентгенографию черепа и т.п. Только комплексный подход и детальный анализ полученных данных позволяют установить правильный диагноз и назначить адекватное лечение.
Практическому врачу чаще всего приходится сталкиваться со следующей патологией:
• мигрень — заболевание, в основе которого лежит нарушение медиаторной регуляции тонуса сосудов головного мозга, часто наследственного характера;
• головная боль при неврозах — часто носит субъективный, эмоционально окрашенный характер, сопряжена с разновидностью и вариантом течения невроза, чаще встречается у лиц молодого возраста;
• пучковая головная боль — вероятнее всего, обусловлена аллергодистоническими механизмами развития, носит периодический, пароксизмальный характер, возникает неожиданно на фоне полного благополучия, чаще ночью, продолжается от нескольких минут до нескольких недель;
• головная боль при нейроциркуляторной дистонии — сочетается с вегетативными нарушениями (похолодание конечностей, гипергидроз, аритмия, диспепсические явления и т.п.); при нейроциркуляторной дистонии по гипотоническому типу боль сочетается с раздражительностью, снижением работоспособности, недомоганием, пониженным артериальным давлением, обычно купируется приемом препаратов или напитков, содержащих кофеин; при нейроциркуляторной дистонии по гипертоническому типу — обычно пульсирующего характера, локализована в затылочной и/или височной области;
• головная боль при поражении черепно-мозговых нервов — возникает спонтанно либо провоцируется воздействием внешних факторов, носит приступообразный характер, распространяется по ходу нервов, чаще проявляется тригеминальной невралгией;
• головная боль при перенапряжении мышц головы и шеи — развивается вследствие длительного фиксированного положения головы и шеи (работа за неудобным столом, компьютером, с микроскопом и т.п.), возникает к концу рабочего дня, пальпаторно определяется болезненность мышц шеи и затылка;
• головная боль при нарушении ликвородинамики — в анамнезе имеются указания на перенесенные заболевания мозговых оболочек (арахноидит), явления черепно-мозговой гипертензии (тошнота, упорная рвота).
В настоящее время основным способом устранения боли является применение болеутоляющих лекарственных препаратов. Классификация средств с анальгезирующей активностью представлена ниже.
І. Препараты центрального механизма действия
Опиоидные анальгетики
1. Агонисты опиоидных рецепторов (морфин, фентанил, альфентанил, суфентанил).
2. Агонисты-антагонисты и частичные агонисты опиоидных рецепторов (бупренорфин, буторфанол, пентазоцин).
Неопиоидные средства с анальгезирующей активностью
1. Стимуляторы постсинаптических a2-адренорецепторов ЦНС (клонидин, гуанфацин).
2. Блокаторы натриевых каналов мембран (карбамазепин, фенитоин, мексилетин, ламотригин).
3. Ингибиторы обратного нейронального захвата моноаминов (амитриптилин).
4. Антагонисты L-глутаминовой и L-аспарагиновой аминокислот (кетамин в субнаркотических дозах, декстрометорфан).
5. Блокаторы Н1-гистаминовых рецепторов (дифенгидрамин, хлоропирамин).
6. Агонисты ГАМК-Б-рецепторов (баклофен).
7. Блокаторы кальциевых каналов (верапамил, нимодипин, пептид SNX-11).
II. Ингибиторы ЦОГ (селективные и неселективные)
1. C преимущественным действием на периферические ткани (большинство нестероидных противовоспалительных препаратов).
2. C преимущественным действием на ткани ЦНС — производные пара-аминофенола (парацетамол).
Представленная классификация приведена для того, чтобы максимально точно определить место парацетамола среди многообразия анальгезирующих средств и подчеркнуть, что он является анальгетиком-антипиретиком, не оказывающим ульцерогенного, наркотического, гипнолептического и негативного периферического действия.
ЦИТРАМОН ЭКСТРА — новый отечественный анальгетик-антипиретик в форме таблеток — разработан специалистами ЗАО «Фармацевтическая фирма «Дарница» и Государственного научного центра лекарственных средств (1 таблетка содержит 500 мг парацетамола и 50 мг кофеина). На фармацевтическом рынке Украины представлено несколько препаратов, содержащих парацетамол и кофеин, аналогичных по механизму действия ЦИТРАМОНУ ЭКСТРА (табл. 1).
Таблица 1
Препараты, содержащие комбинацию парацетамола и кофеина
| Название препарата | Произво-дитель | Форма выпуска | Содержание парацетамо-ла/кофеина в 1 таблетке, мг |
| ПАНАДОЛ ЭКСТРА | «SmithKlinе Beecham” (Велико-британия) | Каплеты № 2, 12, 24, 48 | 500/65 |
| ПАНАДОЛ ЭКСТРА СОЛЮБЛ | «SmithKlinе Beecham” (Велико-британия) | Раство-римые таблетки № 12 | 500/65 |
| ЦИТРАМОН ЭКСТРА | «Фарма-цевтичес-кая фирма «Дарница” | Таблетки № 6, 10 | 500/50 |
Перечисленные лекарственные средства хорошо зарекомендовали себя при купировании боли слабой и средней интенсивности, включая послеоперационный болевой синдром. Обезболивающее действие этих препаратов обусловлено особенностями фармакодинамики парацетамола и его комбинации с кофеином.
Согласно «Классификационной системе АТС» (Anatomiсal Therapeutic Chemical сlassification system), разработанной и рекомендованной Европейским региональным отделением ВОЗ для применения при проведении исследований потребления лекарственных средств, парацетамол относится к ненаркотическим анальгетикам центрального действия (прочим анальгетикам и антипиретикам). Такое разделение является результатом сравнительного исследования парацетамола и других анальгетиков (метамизола натрия, индометацина, ацетилсалициловой кислоты и т.д.) в том числе безрецептурных. В 1998 г. под руководством L.F. Prescott в Великобритании было проведено исследование, посвященное определению индекса NNT (number-needed-to-treat) — показателя эффективности лечения, количества и выраженности побочных эффектов, являющегося сравнительной объективной единицей сопоставления препаратов одного ряда. На основании определения индекса NNT было установлено, что препараты парацетамола по обезболивающей активности принципиально отличаются от наркотических анальгетиков и НПВП, занимая промежуточное положение.
По современным представлениям, механизм обезболивающего действия парацетамола обусловлен подавлением синтеза циклооксигеназы (ЦОГ), под влиянием которой в тканях организма образуются простагландины, играющие важную роль в восприятии болевых раздражителей ноцицепторами и передаче вызванного возбуждения в ЦНС. Незначительное ингибирующее влияние парацетамола на ЦОГ-1 в пе-риферических тканях объясняет минимальную частоту развития побочных эффектов при приеме этого препарата в отличие от других анальгетиков-антипиретиков и НПВП, в частности ацетилсалициловой кислоты, индометацина и др. Парацетамол не обладает антиагрегантным и ульцерогенным эффектом, не оказывает негативного влияния на плод в период беременности, не влияет на половую функцию у мужчин, его можно назначать детям, при приеме в терапевтических дозах препарат не вызывает нарушения функции почек.
При назначении парацетамола важно правильно установить дозу препарата. Так, для достижения обезболивающего эффекта при купировании боли средней интенсивности НПВП применяют в дозе, более высокой, чем для достижения противовоспалительного эффекта (табл. 2), в то время как необходимая доза парацетамола для достижения этих эффектов остается постоянной.
Таблица 2
Дозы НПВП, необходимые для достижения анальгезирующего эффекта при купировании боли средней интенсивности
| Препарат | Разовая доза при приеме препарата внутрь, г | Суточная доза, г |
| Ацетилсалициловая кислота | 0,6–1 | 4–6 |
| Индометацин | 0,05 | 0,15–0,2 |
| Сулиндак | 0,2 | 0,4 |
| Пироксикам | 0,01 | 0,03 |
| Ибупрофен | 0,4 | 3,2 |
| Парацетамол + кофеин | 0,55 | 2,2 |
Биодоступность парацетамола при пероральном приеме очень высокая, приближающаяся к 100%. Связывание с белками плазмы крови составляет 25%. Бoльшая часть препарата (до 80%) подвергается биотрансформации в печени, где он конъюгируется с глюкуроновой и серной кислотой или глицином, образуя глутаматы, сульфаты, соединения с глутатионом. Два последних метаболита парацетамола обусловливают развитие возможных побочных эффектов, количество которых зависит от принятой дозы препарата. Например, конъюгаты с глутатионом повышают чувствительность гепатоцитов к «оксидантному» стрессу, сульфаты способны приводить к образованию метгемоглобина, поэтому существует потенциальный риск при назначении этого препарата пациентам с нефропатией.
Максимальная концентрация препарата в плазме крови достигается через 30–60 мин после приема и сохраняется в течение 4–6 ч. Выводится парацетамол из организма с мочой (5% в неизмененном виде). Период полувыведения у здоровых лиц составляет 2–4 ч, у пациентов с заболеваниями почек — 8–12 ч.
Эффекты парацетамола усиливаются при его комбинации с кодеином, аскорбиновой кислотой, скополамином, хлорфенамином, пропифеназоном, кофеином. При использовании комбинации парацетамола и кофеина, взятого в дозе значительно меньше терапевтической, достигается выраженный анальгезирующий эффект, что подтверждает центральный механизм действия парацетамола.
Известно, что при приеме в низких дозах (1/4 от терапевтической) кофеин улучшает мозговую гемодинамику, что имеет большое значение для купирования головной боли при артериальной гипотензии, мигрени. У пациентов с артериальной гипертензией разовый прием препарата ЦИТРАМОН ЭКСТРА не влияет на уровень артериального давления, однако его следует назначать с осторожностью больным, у которых эта патология сочетается с аритмией.
Применяют ЦИТРАМОН ЭКСТРА при головной боли слабой и средней интенсивности: при мигрени, периодической пучковой головной боли, головной боли напряжения, а также возникающей при неврозах, невралгиях, ганглионите, плексите, радикулоневрите, в стоматологической практике — при острой зубной боли, в гинекологической — при альгодисменорее, в хирургической — для устранения постоперационного болевого синдрома слабой и средней интенсивности в течение 1–3 сут после хирургического вмешательства.
Ю.Н. Добровольский,
канд. мед. наук,
ведущий фармаколог
ЗАО «Фармацевтическая
фирма «Дарница»
Почему болит голова? Узнать возможные причины, а также получить подарок можно, пройдя экспресс-тест.
Пройти тест…
Обезболивающее средство не всегда способно снять боль, но может навредить печени и почкам. Традиционная китайская медицина позволяет избавляться от боли без использования химических препаратов.
Узнать больше…
Скидки и сезонные акции, предлагаемые клиниками, — отличная возможность сэкономить!
Программа лечения мигрени в клинике традиционной китайской медицины — это медицинская помощь без применения химпрепаратов, с индивидуальным подходом.
Узнать больше…
Одними из самых востребованных услуг в клиниках традиционной китайской медицины можно назвать массаж, выполняемый с помощью различных техник, иглорефлексотерапию, а также фитотерапию.
Китайская медицина способна справиться даже с тяжелыми формами мигрени, что позволит вам не выпадать из жизни во время приступов этого недуга.
Узнать больше…
Мигрень — заболевание, вызывающее длительные, интенсивные, порой совершенно нестерпимые головные боли. Мигрень способна полностью лишить человека сна и отдыха, разрушить его карьеру и личную жизнь. Как победить этот недуг? Какие методы лечения может предложить современная и древняя медицина?
Что такое мигрень и чем она опасна?
Бытует мнение, будто мигрень — болезнь аристократов, этакий каприз людей с переизбытком свободного времени. А уж нам-то, людям трудящимся, некогда страдать от какой-то головной боли! Однако так думают только те, кого эта напасть не коснулась.
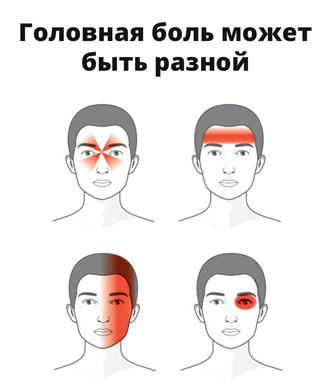
Признаки мигрени
Действительно, многие называют мигренью любую головную боль, однако это в корне ошибочно. От обычного недомогания вследствие переутомления или гипертонии мигрень отличает ряд факторов.
- Локализация боли. Эта особенность отражается в самом названии болезни: мигрень — искаженное французской грамматикой ημικρανία («гемикрания») — половина головы. Одна из отличительных черт мигрени — локализация болевых ощущений, которые охватывают только одно полушарие или его часть. Впрочем, некоторые трактуют греческое название по-своему — голова раскалывается надвое. И они недалеки от истины.
- Характер боли. Мигрень характеризуется интенсивной пульсирующей болью. Многие пациенты говорят, что ощущения напоминают приступ острой зубной боли, но, разумеется, имеют другую локализацию.
- Сила боли. Приступ мигрени буквально валит с ног, лишая человека возможности заниматься какой бы то ни было полезной деятельностью. Состояние может сопровождаться свето- и шумобоязнью: звуки и яркий свет приводят к усилению боли.
Механизм возникновения мигрени
Несмотря на то, что мигрень известна с древних времен, принцип формирования болей до сих пор до конца не изучен. С большой долей вероятности можно сказать, что мигрень не связана с внутричерепным и артериальным давлением, а также не вызывается опухолями и травмами, не является следствием умственного напряжения. Наблюдается корреляция мигрени и инсульта, но является ли мигрень следствием инсульта или его причиной, окончательно неизвестно.
На данный момент существует несколько гипотез, объясняющих механику возникновения болей, и все они, так или иначе, касаются сосудов головного мозга. С этим, по-видимому, и связан пульсирующий характер болевых ощущений.
Среди наиболее возможных причин болевого синдрома называют сужение сосудистого просвета, которое вызывает недостаточное кровоснабжение отдельных участков мозга — именно поэтому боли при мигрени имеют четкую локализацию. По другой версии, сосуды в силу различных причин неравномерно расширяются, провоцируя реакцию в виде боли.
Если внутренняя механика мигрени больше интересует специалистов, то факторы, непосредственно провоцирующие приступ, — насущный вопрос для рядовых пациентов.
Причины и провоцирующие факторы
К счастью, накопленный за многие века опыт наблюдения за больными мигренью позволил выявить, что обычно предшествует волне боли. Основные триггеры («спусковые крючки») мигрени в целом известны:
- Неврологические факторы. Ведут к приступу мигрени стрессы, усталость, сильные переживания.
- Пищевые факторы. Мы уже упомянули алкоголь. Причем лидер в этом грустном соревновании — не водка, а игристые вина, шампанское, сидр. То есть напитки, содержащие газ, ускоряющий усвоение алкоголя. Может приводить к приступу и употребление ряда продуктов, среди них — орехи, шоколад, сыр, рыба.
- Гормональные препараты. Часто приступами мигрени сопровождается прием гормональных контрацептивов.
- Нарушения режима сна. Причем неважно, выражается нарушение режима в недостатке сна или его избытке.
- Внешние факторы. Спровоцировать приступ могут изменения погоды, колебания атмосферного давления. Поездка в другую климатическую зону.
Если вы подвержены приступам мигрени, обязательно учитывайте последний фактор при планировании дальних поездок и путешествий. Согласитесь, обидно проваляться весь отпуск с головной болью.
Виды мигрени
Международный классификатор болезней МКБ-10 различает такие виды мигрени:
- Обычная мигрень (мигрень без ауры) — локализованная пульсирующая головная боль. Считается самым распространенным видом, хотя вычислить точную долю в общем числе заболевания мигренью не представляется возможным. Многие пациенты не обращаются к врачу, так как принимают мигрень за обычную головную боль (так называемая головная боль напряжения — ГБН).
- Классическая мигрень (мигрень с аурой) — аурой в данном случае называется комплекс специфических ощущений, предшествующих приступу и сопровождающих его. Конкретные проявления ауры сугубо индивидуальны и могут быть зрительными (кажущиеся зигзаги, разноцветные пятна, вспышки света), звуковыми («звон в ушах»), осязательные (покалывания и онемения), обонятельные, вкусовые. Реже встречается нарушение чувства равновесия и положения в пространстве, искажение перспективы, видимых размеров предметов и расстояния до них (синдром Алисы). Иногда аура проявляется в виде нарастающего чувства тревоги.
- Мигренозный статус — продолжительные приступы, не проходящие после сна и отдыха, иногда продолжаются сутками, доводя пациента до изнеможения.
- Осложненная мигрень — часто сопровождается потерей сознания, тошнотой, рвотой, эпилептическими припадками. Приступ может завершиться инсультом (мигренозный инсульт).
- Другая мигрень — к этой категории относятся такие специфические разновидности, как ретинальная мигрень (сопровождается появлением слепого пятна в одном или двух глазах), офтальмоплегическая мигрень (боль в глазном нерве) и другие редкие виды.
Последствия мигреней
Как уже отмечалось выше, длительный приступ осложненной мигрени может окончиться мигренозным инсультом. Затронутый приступом сосуд теряет способность расширяться после спазма, что приводит к закупорке, образованию атеросклеротической бляшки и развитию ишемического очага.
Важно!
Пульсирующие локализованные головные боли могут свидетельствовать об образовании аневризмы головного мозга.
Однако, как правило, мигрень не приводит к настолько плачевным результатам. Последствия мигрени можно назвать скорее социальными. Изматывающие продолжительные головные боли нарушают нормальное чередование сна и отдыха, подрывают жизненный тонус и заметно снижают качество жизни.
Страдающие головными болями пациенты несут значительные финансовые потери, которые складываются из расходов непосредственно на лечение, а также недополученной прибыли из-за вынужденных отгулов, которые в большинстве не оплачиваются. Ведь недостаточно серьезно к мигрени относятся не только пациенты, но и врачи!
Информация к размышлению!
Наверное, каждый трудоспособный россиянин понимает, насколько тяжело будет получить больничный по причине мигрени. Зачастую единственный достойный внимания параметр болезни для врачей в районных поликлиниках — повышенная температура тела.
Мигрень оказывает негативное воздействие на общественную активность, разрывает социальные связи, вредит семейной жизни, что не может не сказаться на общей угнетенности пациента. По статистике у людей, страдающих мигренью, депрессия диагностируется в три раза чаще, чем у здоровых.
Этого более чем достаточно, чтобы относиться к болезни серьезно и не пренебрегать лечением.
Распространенность и группы риска
Головная боль вообще и мигрень в частности является одним из самых распространенных недугов. По оценкам ВОЗ, от 50 до 75% трудоспособного населения Земли испытывали головную боль на протяжении последнего года. Треть из них жаловалась на мигрень.
При этом вред мигрени глобально недооценивается, отношение к этой болезни саркастично наплевательское. Между тем, по данным за 2013 год, мигрень занимает шестое место в мире по количеству лет, прожитых в состоянии инвалидности (YLD).
Кто относится к группе риска? По данным ВОЗ, недуг поражает людей в период полового созревания и достигает пика к возрасту 35–45 лет. Примечательно, что в гораздо большей степени мигрени подвержены женщины. Число обращений к врачу по поводу данного недуга от женщин фиксируются в два раза чаще.
Установлено также, что мигрень имеет генетическую природу, поэтому большую роль в вероятности возникновения заболевания играет наследственность.
Как лечить мигрень: средства и методы терапии
Как и при других типах головных болей, диагностика мигрени основана в большей степени на жалобах пациентов и не требует дополнительного обследования. Основа диагностики — тщательный опрос пациента и сверка жалоб с симптомами, указанными в Международном классификаторе головных болей (МКГБ).
Иногда можно выявить объективные симптомы, которые могут выражаться в покраснении кончиков пальцев рук, как от сильного холода (синдром Рейно), увлажнение ладоней, гипервозбудимость лицевых мышц (симптом Хвостека), но в большинстве случаев постановка диагноза «мигрень» возможна только на основании жалоб пациента. Из-за этого, по оценкам ВОЗ, только 40% пациентов получают правильный диагноз.
Медикаментозная терапия
Медикаменты при мигрени используются для устранения симптомов заболевания — устранения сильной боли. При мигрени с аурой препарат может быть принят заранее, чтобы избежать приступа или смягчить его. Все препараты, используемые при мигрени, можно разделить на основные группы:
- Анальгетики и противовоспалительные средства. Универсальные противоболевые препараты, большинство из которых можно приобрести в аптеках без рецепта. К ним относятся нестероидные противовоспалительные средства, такие как ибупрофен или диклофенак.
- Препараты спорыньи. Содержащиеся в спорынье алкалоиды способны тонизировать сосуды головного мозга и подавлять выработку серотонина, который вызывает боль при мигрени. В связи с этим препараты на основе экстрактов спорыньи являются узконаправленными противомигренозными средствами, практически бесполезными при головной боли напряжения (ГБН) и других видах. Могут применяться как непосредственно во время приступа для его купирования, так и в профилактических целях — курсами до двух недель. Эта группа препаратов имеет ряд побочных эффектов и противопоказаний (например, не назначается больным с ишемической болезнью сердца) и применяется только по назначению врача.
- Триптаны (производные 5-гидрокситриптамина). Эти препараты купируют спазм сосудов, воздействуя на сосудистую стенку, блокируют болевой сигнал на уровне рецепторов тройничного нерва. Триптаны примечательны тем, что снимают симптомы осложненной мигрени — свето- и шумобоязнь, тошноту и рвоту. Также являются узконаправленными средствами против мигрени.
А можно ли обойтись без лекарств? В этом случае следует обратиться к методам традиционной медицины.
Немедикаментозная терапия
Мигрень известна человечеству с незапамятных времен, и все эти бесчисленные годы продолжается борьба человека с этим недугом. Хотя победить болезнь не удалось, к сожалению, до сих пор, были выработаны методы физиотерапевтического воздействия, позволяющие сократить страдания до возможного минимума. Особенно преуспела в этом китайская народная медицина.
О медицине древнего Китая написаны бесчисленные трактаты, мы же коснемся лишь основных принципов физиотерапевтического воздействия в борьбе с мигренью.
Важно!
Один из главных принципов китайской медицины — щадящее воздействие и постепенное увеличение его силы. Курс всегда начинается с минимальной частоты, дозировки, продолжительности… Интенсивность воздействия увеличивается постепенно с учетом результатов предыдущего сеанса терапии.
Физиотерапевтические сеансы проводятся с учетом диагностированной причины болезни и по разным схемам. Так, врач может оказывать помощь в периоды между приступами. Цель такого физиотерапевтического воздействия — устранение или (если полное устранение невозможно) максимальное снижение влияния провоцирующих приступ факторов: стресса, повышенного мышечного напряжения шейно-воротниковой зоны, сосудистых спазмов. Но если пациент обратился с острым приступом, то ему будет оказана помощь сразу же — для снятия и облегчения боли.
С древних времен высокой эффективностью известны также традиционные методы:
- Акупрессура, или точечный массаж. Метод заключается в воздействии (непосредственно пальцами или специальными стеками) на биологически активные точки, каждая из которых вызывает проверенный годами отклик в организме.
- Иглоукалывание или иглорефлексотерапия. Воздействие на биоактивные точки оказывается тончайшими стерильными иглами. За счет того, что иглы тонкие и острые, процедура практически безболезненна.
- Массаж туйна. Традиционный китайский массаж туйна — визитная карточка древней медицины Поднебесной. Выверенные столетиями движения в сочетании со знаниями об энергетических зонах человеческого тела позволяет добиваться замечательных результатов. При мигрени особо эффективен массаж шейно-воротниковой зоны и плечевого пояса.
- Гидротерапия. Издавна лечебные ванны считались в Китае эффективным методом лечения, позволяющим совместить в себе силу всех четырех стихий: воды, огня (традиционно процедуры проводились в термальных источниках, нагретых подземным огнем), воздуха (сероводородные ванны) и земли (грязевые обертывания).
Несмотря на то, что народная медицина Китая является альтернативной, она успешно использует достижения прогресса. Большим успехом пользуется электроиглорефлексотерапия — метод, в котором эффект от иглоукалывания усиливается током небольшой силы. Не менее популярен электрофорез с травяными составами, специально подобранными китайскими лекарями.
Как снять приступ мигрени?
Если избежать приступа мигрени не удалось, как снизить боль? Методы купирования зависят о продолжительности и интенсивности приступа:
- Слабый приступ продолжительностью до суток — используются анальгетики нестероидного типа, противовоспалительные средства (ибупрофен, ацетилсалициловая кислота). Имейте в виду, что гораздо более быстрым воздействием отличаются препараты в форме ректальных свечей. Это также актуально, если мигренозный приступ сопровождается тошнотой и рвотой. Высокоэффективны кодеиносодержащие препараты, но их применение грозит привыканием. В их составе наряду с кодеином могут содержаться в различных комбинациях: парацетамол, метамизол натрия, напроксен, дротаверина гидрохлорид, фенобарбитал, кофеин, фенирамина малеат.
- Более серьезные многосуточные приступы требуют усиления мер. В этом случае показаны препараты из группы триптанов — золмитриптан, элетриптан, суматриптан. Триптановые средства суживают сосуды головного мозга и снижают чувствительность рецепоторов к серотонину. При хронической мигрени отличающейся длительными приступами высокой эффективности следует обратиться к врачу заранее. Правильно назначенный триптановый препарат, принятый в течение двух часов после начала приступа, может полностью остановить его развитие.
Профилактика головных болей
Основа профилактики приступов мигрени — максимальное устранение мигренозных триггеров, провоцирующих факторов. Большую роль в этом играет нормализация режима дня, правильное чередование циклов труда и отдыха, избегание нервного перенапряжения и стрессовых нагрузок.
Нелишней будет диета, исключающая или снижающая потребление продуктов, провоцирующих выработку серотонина — копченостей, сыров, шоколада, алкоголя.
Также в целях профилактики могут назначаться антиконвульсивные препараты и антидепрессанты.
Как вы могли убедиться, мигрень — серьезное заболевание, значительно отравляющее жизнь. Раз уж современная медицина не может победить эту болезнь полностью, с мигренью можно научиться жить и даже получать удовольствие от жизни. Надеемся, что наши советы этому поспособствуют.
В какой клинике можно пройти лечение?
Мигрень требует серьезного лечения, но медикаментозные препараты способны лишь купировать приступ. Серьезную помощь при мигрени смогут оказать только в клинике. Так какую же клинику выбрать для лечения от мигрени?
Мы обратились к ведущему специалисту клиники китайской народной медицины «ТАО», врачу высшей категории, выпускнику государственного Хэнаньского университета традиционной китайской медицины, доктору Чжан Цзынян:
«Я понимаю, что мои слова могут показаться вам предвзятыми, но в том, что касается традиций врачевания Китая, я просто не вижу конкурентов клинике «ТАО». Наши врачи — отличные специалисты по иглорефлексотерапии, традиционному китайскому массажу, моксотерапии и другим направлениям китайской народной медицины в Москве. Их квалификация подтверждена дипломами всемирно известных учебных заведений.
Подготовить специалистов по китайской медицине такого уровня за пределами КНР невозможно. Наши врачи — граждане КНР, прошли обучение непосредственно в Китае (а не в зарубежных филиалах), переняли бесценные знания буквально из рук в руки от лучших наставников Китая.
Эксклюзивный договор с Хэнаньским университетом народной медицины обеспечивает непрерывный обмен опытом, пополнение состава клиники специалистами, совершенствование методов лечения.
Секреты диагностики по языку, глазам, пульсу позволяют осветить картину заболевания без сдачи неприятных и порой болезненных анализов, без длительного ожидания их результатов.
Методы китайской медицины отличаются тем, что являются максимально щадящими, практически не имеют противопоказаний, во многих случаях позволяют обойтись без оперативного вмешательства и «химических» медикаментов.
Древние знания наставников Китая способны помогать при головной боли, мигрени, спазмах лицевого нерва и других недугах, перед которыми традиционно пасует «официальная» западная медицина. И это — лишь небольшая часть наших преимуществ».
P.S. Клиника «ТАО» — один из ведущих центров китайской медицины в Москве. Впервые клиника распахнула свои двери перед пациентами более 10 лет назад — в 2006 году, и уже успела заслужить безупречную репутацию. Девиз центра: «”ТАО” — это люди», и клиника гордится своими докторами.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000911 от 30.01.2008 г.
 Источники:
Источники:




